APENDICITIS AGUDA EN LA INFANCIA Y ADOLESCENCIA SERVICIO










































- Slides: 46

APENDICITIS AGUDA EN LA INFANCIA Y ADOLESCENCIA SERVICIO DE CIRUGÍA PEDIÁTRICA HOSPITAL PEDIÁTRICO UNIVERSITARIO “PAQUITO GONZÁLEZ CUETO” CIENFUEGOS

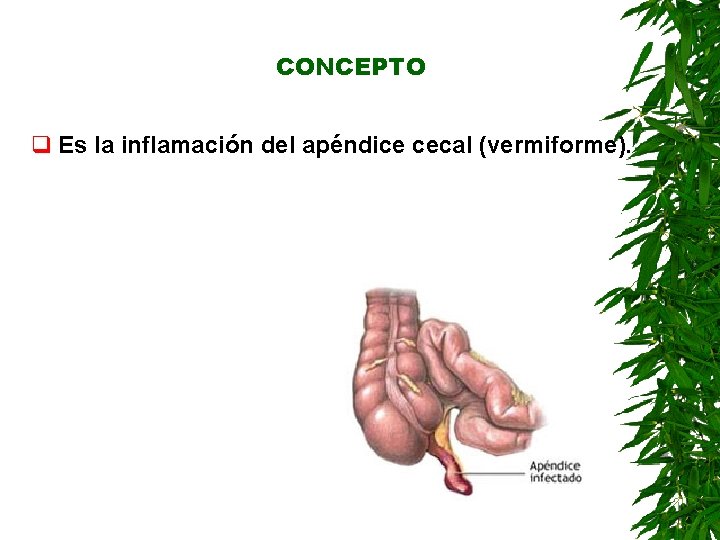
CONCEPTO q Es la inflamación del apéndice cecal (vermiforme).

EPIDEMIOLOGÍA q Causa más importante de operaciones abdominales urgentes en niños y adolescentes, también en la población general. q Más frecuente en edad escolar, máxima incidencia e/ 9 - 12 años. q Muy rara en menores de un año. q Predominio en el sexo masculino (3: 2). q Distribución geográfica: variable.

EPIDEMIOLOGÍA q Residentes en países subdesarrollados y en el campo: riesgo notablemente menor de padecer la enfermedad que aquellos que viven en países desarrollados y ciudades (se ha relacionado con dietas ricas en azúcares y bajas en residuos vegetales en estos últimos). q Incidencia estacional: inconstante (predomina en verano). q Riesgo de desarrollar apendicitis: menor en niñez temprana (mayor ancho de la base apendicular). q Riesgo de complicaciones: mayor en niños que en adultos.

EPIDEMIOLOGÍA q Incidencia de perforación: 20 a 50% de los casos. q El acceso fácil a los servicios de salud reduce el riesgo de perforación. En países con sistemas privados y públicos de seguro sanitario se ha observado mayor frecuencia de complicaciones en los últimos. q Cuba: disminución de las complicaciones en la medida que se ha extendido la APS. q ¿Predisposición hereditaria? : particularidades anatómicas del apéndice cecal y enfermedades predisponentes o trasmisión de hábitos alimentarios e higiénicos.

ETIOLOGÍA q Factor común: obstrucción de la luz proximal del apéndice. q Fecalitos: presentes en 20 -50% de los pacientes. q Hiperplasia linfoide. q Cuerpos extraños: semillas y fibras vegetales, alfileres, fragmentos de hueso, espinas de pescado. q Parásitos: Enterobius vermicularis, Ascaris lumbricoides, Entamoeba, Schistosoma, Strongyloides. q Enfermedades que la presión intraluminal del colon y la motilidad: agangliosis intestinal, íleo meconial, FQ. q Tumor carcinoide en la base apendicular o 1/3 proximal. q Acodaduras, membranas, bridas: congénitas, adquiridas. q Vólvulo del apéndice. q Trauma.

CLASIFICACIÓN ANATOMOPATOLÓGICA q Apendicitis catarral o apendicitis aguda focal. q Apendicitis supurada o apendicitis aguda supurativa o flegmonosa. q Apendicitis gangrenosa.

CLASIFICACIÓN SEGÚN COMPLICACIONES PREOPERATORIAS q Apendicitis no complicada: no hay necrosis, gangrena o perforación del órgano, peritonitis ni complicaciones extra abdominales. Suele corresponderse con los dos primeros estadios anatomopatológicos. q Apendicitis complicada: hay presencia de apendicitis gangrenada, con o sin perforación, peritonitis (local o difusa) o complicaciones extrabdominales.

ANTECEDENTES PATOLÓGICOS PERSONALES q Constipación. q Ausencia habitual de vegetales u otros alimentos ricos en fibras de celulosa en la dieta. q Fibrosis quística. q Parasitismo intestinal. q Enfermedades infecciosas virales o bacterianas. ANTECEDENTES PATOLÓGICOS FAMILIARES q Apendicitis. q Constipación.

SÍNTOMAS Tríada de Murphy (síntomas muy constantes) 1. Dolor en cuadrante inferior derecho del abdomen. 2. Anorexia, nauseas o vómitos. 3. Fiebre. Síntomas Frecuencia Anorexia 95% Nauseas y vómitos 85% Fiebre Dolor en CID 60 -80% 70% Fuente: Sawin RS. Appendix and Meckel diverticulum. In: Oldham KT, Colombani PM, Foglia RP. Philadelphia: Lippincott-Raven Publishers; 1997. p. 1215 -28

SÍNTOMAS Secuencia de Murphy (muy constante): dolor – nauseas o vómitos (o anorexia) - fiebre Si aparición de fiebre y vómitos antes del dolor: DUDAR DEL DIAGNÓSTICO q Es preciso: interrogatorio detallado y paciente para precisar cronología de los síntomas y sus características, APP y APF. q Siempre que sea posible, interrogar directamente al niño y luego corroborar los datos con los familiares.

SÍNTOMAS Buscar: q Historia de dismenorrea, leucorrea, inicio de relaciones sexuales o desarrollo puberal incipiente en adolescentes del sexo femenino, transgresiones alimenticias, testículo no descendido, disuria y síntomas respiratorios: nos puede orientar a otras causas del dolor abdominal. q En niñas púberes: precisar fecha de la última menstruación y proximidad de la ovulación.

CUADRO CLÍNICO Dolor q Suele comenzar en epigastrio o región periumbilical. q Prestar especial atención al momento en que comienza (dolor que se inicia en reposo o durante el sueño). q Dolor referido luego al CID o en FID en la mayoría de los casos, con frecuencia sin epigastralgia previa.

CUADRO CLÍNICO Dolor q Otras ubicaciones se deben a las diferentes posiciones anatómicas que puede tener el apéndice: retrocecal (FD o región lumbar) o retrocecal alto, incluso subhepático (HD), pelviana (hipogastrio), cuadrante inferior izquierdo en situs inverso (raro).

CUADRO CLÍNICO Dolor q Apendicitis retrocecales (el apéndice no está en contacto directo con el peritoneo parietal del CID): la sensación dolorosa en este punto puede demorar hasta que la enfermedad ya esté más avanzada. q Mientras la enfermedad se desarrolla el dolor ser torna más intenso. q La propagación de la infección a otras regiones del abdomen provoca dolor difuso. q Asas intestinales y epiplón: tratan de bloquear la infección y limitar la diseminación a toda la cavidad peritoneal. Se adosan unas a otras con la fibrina producida y pueden quedar acodadas, dificultando el tránsito intestinal (dolor a tipo cólico).

CUADRO CLÍNICO Dolor q Perforación del apéndice: produce alivio al desaparecer la distensión del órgano. Sigue dolor intenso por aumento de la irritación local del peritoneo. Luego ocurre disminución del dolor si la zona queda bloqueada por asas y epiplón (“calma traidora de Dieulafoy”). q El dolor es constante, aunque puede tener períodos de menor intensidad. q La administración de analgésicos puede aliviarlo, pero no desaparece.

CUADRO CLÍNICO Dolor q El paciente puede referir disminución en reposo y aumento al intentar cualquier ejercicio, incluso cambiar de posición en el lecho o deambular. q El niño puede referir incremento del dolor con los saltos del automóvil en que es conducido al hospital por “baches” en el pavimento. Este dato es muy útil. q Irradiación: depende de la posición y estructuras sobre las que descansa el apéndice o que están en contacto con él. Ej: cuando lo hace sobre el uréter o vasos testiculares, puede sentir dolor en el testículo derecho.

CUADRO CLÍNICO Anorexia q Muy frecuente y útil : presente casi desde el comienzo del dolor. q Presencia de apetito o hambre: reconsiderar el diagnóstico. q Niños “gorditos”: pueden no tener anorexia.

CUADRO CLÍNICO Nauseas y vómitos q Al inicio son reflejos por estimulación simpática y después por el íleo paralítico que existe. q Habitualmente solo nauseas. Siguen en orden al dolor. q Vómitos: generalmente poco severos. Pueden ser tan numerosos y abundantes que lleguen a deshidratar.

CUADRO CLÍNICO Fiebre q Inicialmente febrícula. Aumenta a medida que la inflamación e irritación peritoneal progresan. q Aumento brusco a 39º C o más en el momento de la perforación apendicular. Se mantendrá aumentada mientras mayor sea la peritonitis que se desarrolle. q Disociación entre las temperaturas axilar y rectal mayor de 1ºC (signo de Lennander).

CUADRO CLÍNICO Constipación q Infrecuente. El paciente puede a veces refiere una sensación de heces en recto o tenesmo. Diarreas q Diarreas en el 5 a 10% de los pacientes por irritación: apéndices inflamados de localización baja (contactan con sigmoides) o en supuraciones peritoneales que llenan el fondo del saco de Douglas –absceso pélvico-. q Son pequeñas en cantidad y mucosas. q Pueden confundir al médico, que las atribuye a colitis o enteritis.

CUADRO CLÍNICO Disuria y polaquiuria q Causadas por irritación local del uréter o de la vejiga. q En niños pequeños puede ocurrir retención urinaria.

CUADRO CLÍNICO Examen físico q Faz hipocrática: pacientes con peritonitis grave. Lo habitual es ver en el enfermo un rostro que refleja dolor (“se ve agudamente enfermo”). q Ligera claudicación de la marcha en el lado derecho. El niño puede caminar encorvado o negarse a deambular. q Duda o vacilación al subir a la mesa de examen. Al pedirle que baje, lo hará con precaución o pedirá ayuda. q Indicarle que dé un pequeño salto desde el escabel o escalón: puede negarse porque refiere que le causa dolor, o baja con cuidado, casi siempre apoyando primero el pie izquierdo.

CUADRO CLÍNICO Examen físico q Actitud y posición en la mesa de examen: paciente tranquilo, a veces con los miembros inferiores flexionados (disminuye la tensión de los músculos de la pared abdominal, alejando el apéndice inflamado del peritoneo para aliviar el dolor). q Un niño inquieto, que se resiste agitadamente al examen, se retuerce, vocifera, grita o corre, raramente tendrá una apendicitis (excepción quizás de apéndices retrocecales que irriten el uréter simulando un cólico nefrítico). q En etapas más avanzadas o si vómitos importantes: aparecen signos de deshidratación.

CUADRO CLÍNICO Examen físico q Taquicardia. De gran significación en ausencia de fiebre. Tomar el pulso debía ser la primera maniobra del examen. Esto acostumbra al niño al contacto de la mano del médico y le brinda seguridad de que no se le ocasionará sufrimiento adicional. q Inspección del abdomen: abdomen “quieto”, sobre todo en peritonitis avanzada. En niños pequeños no sigue los movimientos respiratorios. q Buscar huellas de trauma abdominal o infección de la piel en las extremidades inferiores que puedan causar adenitis ilíaca.

CUADRO CLÍNICO Examen físico: Palpación del abdomen q Comenzar de forma suave y superficial por el sitio menos doloroso, evitando desde el inicio contracturas espasmódicas musculares. Tratar de ganar la confianza y cooperación del niño. q Pedir que indique el sitio del dolor: generalmente lo señala con un dedo; lo hará con la palma de la mano si hay extensión de la inflamación. q Mantener al paciente con las rodillas flexionadas ayuda a relajar la pared abdominal anterior y facilita el examen. q Dejar para el final la zona del cuadrante inferior derecho donde se palpará profunda y lentamente.

CUADRO CLÍNICO Examen físico: Palpación del abdomen q CID: dolor a la presión, espasmo o contracción muscular voluntaria (inicialmente) o involuntaria, dolor a la descompresión e hiperestesia cutánea. q La descompresión debe realizarse suavemente, generalmente es innecesaria y puede ser sustituida por la percusión. q Cuando ha ocurrido gangrena o perforación puede encontrarse una masa en la fosa iliaca derecha, correspondiente a absceso “tabicado” por asas y epiplón (plastrón).

CUADRO CLÍNICO q El punto de Mc. Burney (donde suele estar la base apendicular): se localiza en unión del 1/3 medio con el 1/3 externo de una línea oblicua trazada entre el ombligo y la espina iliaca anterosuperior derecha.

CUADRO CLÍNICO Examen físico: Palpación del abdomen q Percusión del abdomen: el dolor a la percusión suave en el CID es un signo muy útil en niños, y preferible a una descompresión brusca. Si peritonitis, habrá de la sonoridad o timpanismo por íleo adinámico. q Auscultación del abdomen: los RHA si íleo paralítico segmentario (local); el íleo generalizado acompaña a la peritonitis. No es muy útil, como signo aislado.

CUADRO CLÍNICO Examen físico q Tacto rectal: debe explicarse al niño esta parte del examen. Hallazgos: 1. Abombamiento del Douglas. 2. Aumento de temperatura rectal 3. Palpación de área dolorosa o tumor muy doloroso hacia la derecha. q En 50% de los niños no hay dolor. q Maniobra útil en casos de duda y en adolescentes para descartar afecciones ginecológicas. q Si otros signos confirman el diagnóstico, es mejor prescindir de este examen.

CUADRO CLÍNICO Examen físico q Prestar especial atención a las expresiones del enfermo. El temor puede conducir al paciente a negar el dolor, mientras su rostro refleja lo contrario. q La indagación debe completarse con examen exhaustivo del aparato respiratorio para descartar neumonías, derrame pleural o amigdalitis, del sistema genitourinario y sistema musculoesquelético.

CUADRO CLÍNICO Mientras menor el paciente, la enfermedad cursa más rápido y evoluciona más fácil a perforación y peritonitis, debido a: q Dificultad de realizar el diagnóstico en edades tempranas, porque el niño no puede describir sus síntomas o porque médicos y familiares los atribuyen a otras enfermedades. q Pared del apéndice más delgada. q Cortedad del epiplón que le impide englobar el proceso inflamatorio y proteger el resto de la cavidad peritoneal. q Menor desarrollo de los sistemas de defensa inmunológica.

CUADRO CLÍNICO Riesgo de perforación mayor a medida que pasa el tiempo desde que se inician los síntomas: q En las primeras 24 horas: < 30%. q Pasadas 48 horas: > 70%.

DIAGNÓSTICO q Habitualmente no se necesitan exámenes adicionales para llegar al diagnóstico. q Es fundamentalmente clínico, basado en una anamnesis adecuada y los síntomas y signos descritos previamente. q Aunque algunos trabajos publicados muestran resultados superiores para el diagnóstico con el empleo de exámenes complementarios, en los casos de poco tiempo de evolución con diagnóstico dudoso la mejor y más segura herramienta es la realización de exámenes físicos seriados por el mismo cirujano. Esto permite incluso reducir la ejecución de laparotomías innecesarias.

DIAGNÓSTICO Una anamnesis cuidadosa y un examen físico realizado con afecto, paciencia y experiencia, vale más que un laboratorio bien equipado.

COMPLEMENTARIOS q Hemograma: la Hb y Hto son necesarios para la evaluación preoperatoria. El leucograma muestra leucocitosis ligera con predominio de polimorfonucleares en etapas iniciales de le enfermedad, pero puede ser normal. Es característica la desaparición de los eosinófilos en sangre periférica (a menos que el paciente tenga parasitismo intestinal por vermes o tenga APP de atopía). Si hay peritonitis, habrá leucocitosis importante con DI. q Radiografía simple de abdomen. q Ecografía. q T. A. C. (más útil para diagnóstico de complicaciones).

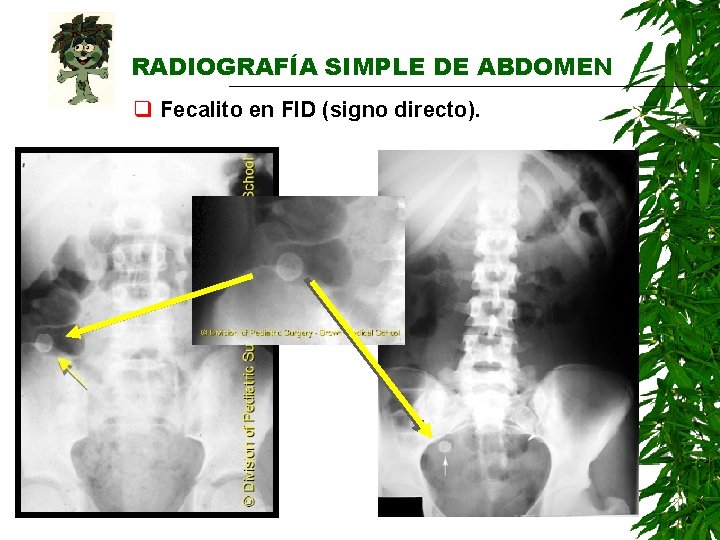
RADIOGRAFÍA SIMPLE DE ABDOMEN Radiografía simple de abdomen q Fecalito en FID (signo directo). q Escoliosis antálgica. q Borramiento de la línea del músculo psoas. q Borramiento de las líneas preperitoneales. q Asa “centinela” en FID. q Radiopacidad en FID si se ha desarrollado plastrón apendicular. q Pneumoperitoneo. q Gas en sistema porta (en tromboflebitis portal).

RADIOGRAFÍA SIMPLE DE ABDOMEN q Fecalito en FID (signo directo).

RADIOGRAFÍA SIMPLE DE ABDOMEN q Fecalito en FID (signo directo).

ECOGRAFÍA ABDOMINAL q El apéndice inflamado se identifica por ser una estructura tubular, de aspecto ovalado, de diámetro mayor de 6 mm con engrosamiento de su pared, mayor de 2 mm. Se aprecio un apéndice de 9 mm de diámetro ántero-posterior y 2. 1 mm de espesor de la pared, sin pérdida de la hiperecogenicidad de la submucosa. (editorial. unab. edu. co/. . . /pdfs/r 24 rt_c 1. html)

q El apéndice se aprecia marcadamente aumentado de tamaño, con un diámetro de l. 2 cm y ocupado por líquido. Nótese la perdida de la ecogenicidad de la submucosa apendicular por extensión del proceso inflamatorio dentro de la muscularis propia. (editorial. unab. edu. co/. . . /pdfs/r 24 rt_c 1. html)

q Se objetiva la rigidez y el aumento de grosor del apéndice, con un asa adyacente a la misma con abundante líquido, en relación con ileo localizado. (www. sepd. es/ecotest/atlas_cap 12. htm)

ECOGRAFÍA ABDOMINAL q Apendicitis aguda perforada, con absceso periapendicular posterior. Engrosamiento de las paredes del apéndice y presencia de colección líquida inmediatamente por delante de los vasos ilíacos derechos. Nótese el edema de la grasa periapendicular. (editorial. unab. edu. co/. . . /pdfs/r 24 rt_c 1. html)

TRATAMIENTO PREOPERATORIO q Tratamiento: siempre quirúrgico. El paciente debe remitirse a cirugía pediátrica o general. q Si no puede remitirse de inmediato, se sospecha peritonitis o hay manifestaciones de sepsis, el médico de APS debe: 1. Administrar analgésicos o antipiréticos Im o EV. 2. Realizar hemograma si dispone de laboratorio clínico. 3. Suspender la vía oral. 4. Sonda nasogástrica si vómitos intensos o frecuentes. 5. Hidratación parenteral de acuerdo al grado de deshidratación, pero siempre > a requerimientos normales. 6. Administración de AB parenterales si se dispone de ellos y sospechan complicaciones (perforación, peritonitis, sepsis): cefalosporinas o aminoglucósidos + metronidazol.

PLASTRÓN APENDICULAR q Existen previamente síntomas que recuerdan vagamente una AA, pero menos dramáticos, que datan de varios días. q Los pacientes fueron incluso atendidos en servicios de pediatría y cirugía. q El epiplón y las asas tabican el proceso inflamatorio del apéndice y evitan la diseminación de la infección al resto de la cavidad peritoneal. q Luego acuden nuevamente porque los familiares o el paciente encuentran un tumor abdominal, o porque se reanudan los síntomas, con dolor, fiebre y a veces nauseas y vómitos. q La historia de dolor previo y el hallazgo de una tumefacción dolorosa en el CID (puede demostrarse fácilmente en ecografía) ofrecen el diagnóstico + y lo diferencian de otras causas de tumor abdominal.

PLASTRÓN APENDICULAR q Ecografía: colección de aspecto heterogéneo, de bordes irregulares y paredes gruesos que se extiende hacia los tejidos blandos de la pared abdominal posterior. Existe marcada hiperecogenicidad de la grasa peritoneal y asas vecinas en relación a edema.