Antonia Mara Lpez Hospital Santa Mara del Rosell


































- Slides: 40

Antonia María López Hospital Santa María del Rosell- Santa Lucía- CARTAGENA.

SÍNDROME ANTIFOSFOLÍPIDO: Estado protrombótico, de naturaleza autoinmune caracterizado por trombosis arterial y/o venosa, resultados obstétricos desfavorables y existencia de autoanticuerpos determinados (AL, a. CL o antiβ 2 GPI). Puede aparecer aisladamente o asociado a otra enfermedad autoinmune, la más común, el LES.

TROMBOFILIAS: Variedad de alteraciones (hereditarias o adquiridas), con tendencia recurrente para la formación de trombos venosos o arteriales, con clínica dependiendo de su localización y embolización. La hereditaria más frecuente es el déficit de factor V de Leiden. Un tipo de trombofilia adquirida es el SÍNDROME ANTIFOSFOLÍPIDO.

HEREDITARIAS Déficit de antitrombina III Déficit de proteína C Déficit de proteína S Factor V de Leiden y resistencia a la proteína C activada Mutación G 20210 A del gen de la trombina Disfibrinogenemias hereditarias Deficiencia hereditaria del factor XII Hiperhomocisteinemia ADQUIRIDAS Neoplasias Síndromes mieloproliferativos Hemoglobinuria Paroxística Nocturna Síndrome nefrótico Síndrome antifosfolípido


Miyakis S. J Thromb Haemost 2006; 4: 295 -306

1 criterio clínico + 1 criterio analítico (en 2 ocasiones separadas entre sí 12 semanas) CRITERIOS CLÍNICOS: q q Trombosis arterial y/o venosa Resultados obstétricos desfavorables: q Pérdida gestacional recurrente: aborto (≥ 3) y muerte fetal (≥ 1) q Preeclampsia severa precoz q CIR q Pérdida de bienestar fetal q DPPNI q Parto pretérmino (<de 34 semanas)por complicaciones previas. CRITERIOS ANALÍTICOS: q Detección de autoanticuerpos: q Anticoagulante lúpico(AL) q Anticardiolipina (a. CL) q Antiβ 2 glicoproteína I( antiβ 2 GPI)

Anticuerpos antifosfolípidos: Grupo heterogéneo de autoanticuerpos dirigidos contra fosfolípidos unidos a proteínas (en el 5 -7% de la población general y en el 2% de las gestantes existe positividad para alguno sin clínica del síndrome).

Anticuerpos antifosfolípidos: Los más comunes en clínica son: ▪ Anticoagulante lúpico (AL): es positivo o negativo sin cuantificación posible. Es el más reproducible y su positividad más específica de SAF. Positivo al menos en dos determinaciones, con un intervalo de 12 semanas. ▪ Anticardiolipina (a. CL): sólo interés clínico si títulos moderados y altos (Ig. G, Ig. M) > 40 GPL. Se miden en unidades GPL. Positivo al menos en dos determinaciones, con un intervalo de 12 semanas. ▪ Antiβ 2 GPl: Sólo criterio analítico si títulos medios o altos > p 99. El de menor asociación clínica. Positivo al menos en dos determinaciones, con un intervalo de 12 semanas. SEGO 2008. Síndrome antifosfolipídico. www. prosego. com

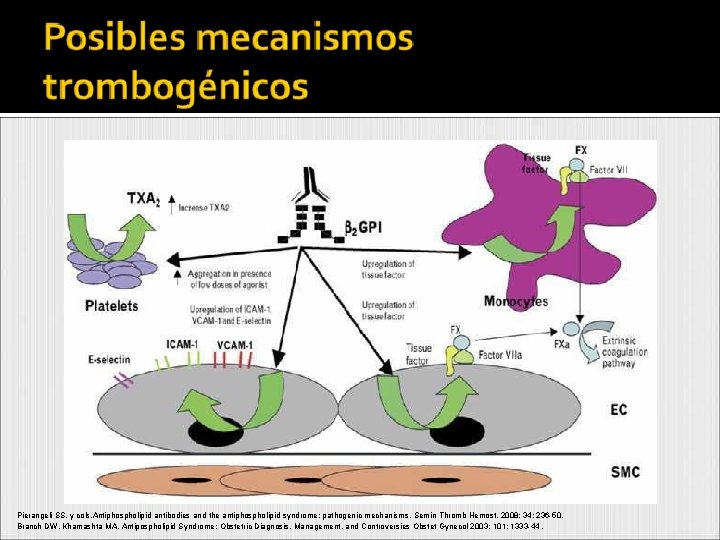
Células endoteliales: Daño de la célula endotelial o activación por aumento de la expresión de las moléculas de adhesión. Coexistencia de anticuerpos antiendoteliales. Adhesión de monocitos a células endoteliales. Aumento de la expresión del factor tisular. Plaquetas: activación de plaquetas. Producción de tromboxano aumentada. Coagulación: inhibición de la activación de la proteína C por el complejo trombomodulina-trombina. También por su cofactor proteína S. Interacción con sustratos de prot C (factor Va y VIIIa). Interacción con anexina V. Activación del complemento. Pierangeli SS, y cols. Antiphospholipid antibodies and the antiphospholipid syndrome: pathogenic mechanisms. Semin Thromb Hemost. 2008; 34: 236 -50. Branch DW, Khamashta MA. Antipospholipid Syndrome: Obstetric Diagnosis, Management, and Controversies Obstet Gynecol 2003; 101: 1333 -44.

Pierangeli SS, y cols. Antiphospholipid antibodies and the antiphospholipid syndrome: pathogenic mechanisms. Semin Thromb Hemost. 2008; 34: 236 -50. Branch DW, Khamashta MA. Antipospholipid Syndrome: Obstetric Diagnosis, Management, and Controversies Obstet Gynecol 2003; 101: 1333 -44.

Abortos de repetición. Pérdidas fetales inexplicables de 2º y 3 er trimestre. Preeclampsia severa de inicio precoz. Trombosis arterial y/o venosa inexplicada. ACV, AIT o amaurosis fugaz. LES u otras enfermedades del tejido conectivo. Trombopenia y anemia hemolítica autoinmune. Lívedo reticulares. Chorea gravidatum. Falsa serología luética. Tiempo de prolongación del TTPA. CIR severo precoz e inexplicado. RCOG guideline 37, 2004 SEGO 2008. Sindrome antifosfolipídico. www. prosego. com

TROMBOSIS Manifestación más frecuente del SAF. El diagnóstico requiere imagen documental o histológica en ausencia de vasculitis. Son trombosis recurrentes, que en individuos de bajo riesgo resultan muy sugestivas de la entidad. El debut con el embarazo, puerperio o toma de anovulatorios obliga también a descartar su implicación. Localización: Venosas (70%): profundas de EEII, porta, mesentérica, cerebrales. Arteriales (30%): cerebrales (ACM), coronarias, axilares, etc.

MANIFESTACIONES OBSTÉTRICAS Pérdida gestacional recurrente: manifestación obstétrica más frecuente. Muerte fetal inexplicada del 2º y 3 er trimestre: es la más específica del SAF. CIR: complica un 30% de los pacientes con SAF. En un 1845% de los SAF se asocia a una preeclampsia precoz severa. En estos casos, puede estar presente la secuencia hipoxiahipoxemia-oligoamnios-alteraciones hemodinámicas, etc. por lo que el Doppler es un instrumento fundamental de estudio fetomaterno.

Trombosis vasos placentarios Disminución perfusión placentaria Infarto placentario RCIU, DPPNI, Preeclampsia Muerte fetal intraútero, aborto

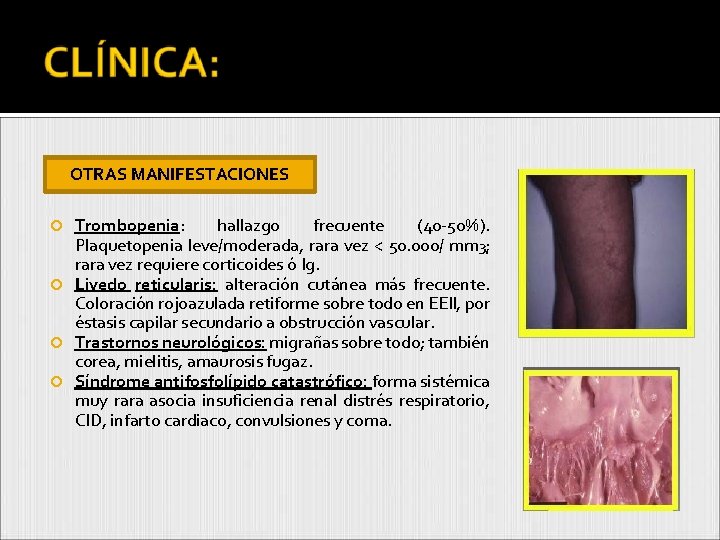
OTRAS MANIFESTACIONES Trombopenia: hallazgo frecuente (40 -50%). Plaquetopenia leve/moderada, rara vez < 50. 000/ mm 3; rara vez requiere corticoides ó Ig. Livedo reticularis: alteración cutánea más frecuente. Coloración rojoazulada retiforme sobre todo en EEII, por éstasis capilar secundario a obstrucción vascular. Trastornos neurológicos: migrañas sobre todo; también corea, mielitis, amaurosis fugaz. Síndrome antifosfolípido catastrófico: forma sistémica muy rara asocia insuficiencia renal distrés respiratorio, CID, infarto cardiaco, convulsiones y coma.

Forma grave de SAF. Aparición de IR, hipertensión (frecuentemente maligna), SDR del adulto, TEP múltiple, confusión y desorientación que progresan a convulsiones y coma, IC e IAM La mortalidad es de alrededor del 50% 1. 2. 3. 4. Diagnóstico (4 criterios): ( Trombosis vascular ≥ 3 órganos o sistemas, Menos de una semana, Confirmación AP al menos en un órgano Serología AAF.

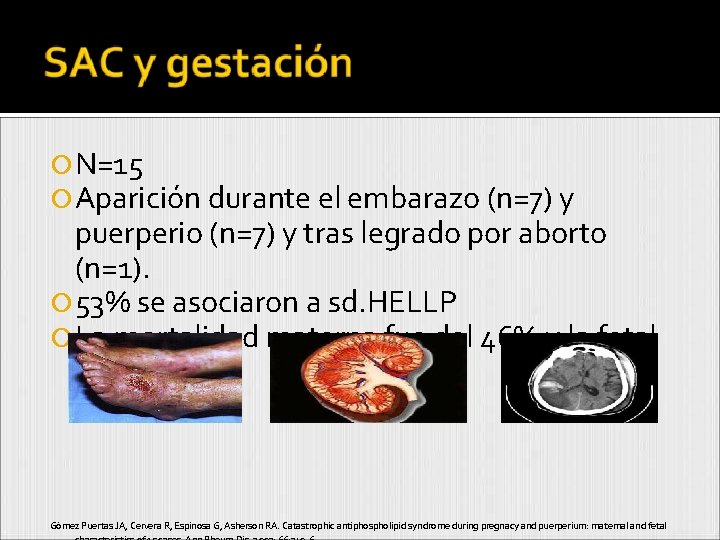
N=15 Aparición durante el embarazo (n=7) y puerperio (n=7) y tras legrado por aborto (n=1). 53% se asociaron a sd. HELLP La mortalidad materna fue del 46% y la fetal del 54%. Gómez Puertas JA, Cervera R, Espinosa G, Asherson RA. Catastrophic antiphospholipid syndrome during pregnacy and puerperium: maternal and fetal

PRUEBAS DE COAGULACIÓN: -Tiempo parcial de tromboplastina activada(APTT) -Tiempo de veneno de vívora de Rusell(d. RWT) -Tiempo de caolín (KCT) -Test de inhibición de tromboplastina tisular(TTIT) PRUEBAS INMUNOLÓGICAS: Se utilizan para la detección de AAC de tipo Ig. G e Ig. M, y consisten habitualmente en técnicas de ELISA-β-2 glicoproteína-1 dependiente.

MORBILIDAD: 20%(n=200) pacientes desarrollaron manifestaciones de SAF: • • • Trombosis recurrente n=166 (16, 6%) Ictus 2, 4% ACV transitorio 2, 3% TVP 2, 1% TEP 2, 1% Tto pretombosis: 90 pacientes tomaban anticoagulantes orales y 49 AAS. MORTALIDAD 5, 3% (53 pacientes): infecciones 21%, IAM 19%, ICTUS 13%. Cervera R y cols. Morbidity and mortality in the antiphospholipid syndrome during a 5 -year period: a multicenter prospective stydy of 1000 patients. Ann Rheum Dis. 2008.

Control multidisciplinar fundamental Asesoramiento preconcepcional, ya que SAF: q Pérdida gestacional recurrente (80% feto vivo) q Otras complicaciones obstétricas q Riesgo trombótico q En el puerperio más riesgo trombótico. Evaluar los riesgos en función de las manifestaciones clínicas previas. El riesgo puede manifestarse a pesar del tto. Complicaciones del tto (Heparina)

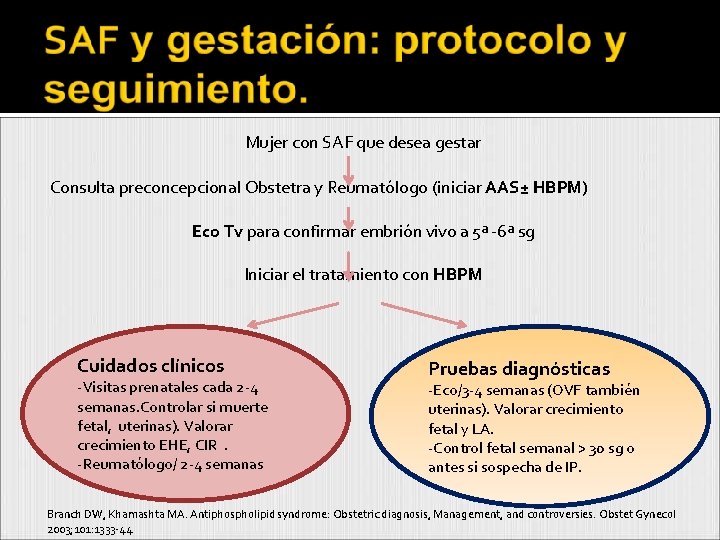
Mujer con SAF que desea gestar Consulta preconcepcional Obstetra y Reumatólogo (iniciar AAS± HBPM) Eco Tv para confirmar embrión vivo a 5ª -6ª sg Iniciar el tratamiento con HBPM Cuidados clínicos -Visitas prenatales cada 2 -4 semanas. Controlar si muerte fetal, uterinas). Valorar crecimiento EHE, CIR. -Reumatólogo/ 2 -4 semanas Pruebas diagnósticas -Eco/3 -4 semanas (OVF también uterinas). Valorar crecimiento fetal y LA. -Control fetal semanal > 30 sg o antes si sospecha de IP. Branch DW, Khamashta MA. Antiphospholipid syndrome: Obstetric diagnosis, Management, and controversies. Obstet Gynecol 2003; 101: 1333 -44

TTPA prolongado Trombocitopenias (PTI) Vasculitis Microangiopatías trombóticas (PTT/SHU, HELLP) CID Otros procesos tromboembólicos Infecciones Fármacos

Se han utilizado fundamentalmente dos tipos de fármacos: 1. Aquellos que disminuyen la respuesta inmunitaria y la formación de anticuerpos: CORTICOIDES, INMUNOGLOBULINAS Y PLASMAFÉRESIS. 2. Antiagregantes y anticoagulantes: HEPARINA Y AAS.

HEPARINA DE BAJO PESO MOLECULAR Es el agente de elección durante la gestación y el puerperio (No interfiere con la lactancia) Tan eficaz y más segura que la heparina no fraccionada (Muy bajo riesgo de trombocitopenia, osteoporosis y fracturas) Monitorización: ▪ Si HBPM a altas dosis: niveles de anti-Xa ▪ Control de hemostasia y plaquetas (inicialmente cada 3 semanas).

ESCENARIO ESTRATEGIA Asintomático(portadores de AAF) AAS a bajas dosis Hta previa de morbilidad obstétrica sólo AAS a bajas dosis+HBPM profiláctica Accidente vascular previo trombosis (arterial o venosa) AAS baja dosis+HBPM terapeútica(considerar inmunoglobulinas o inmunosupresión en casos refractarios) FIV en pacientes con AAF persistentemente positivos AAS bajas dosis Puerperio en pacientes con AAF persistentemente + Anticoagulación postparto 6 semanas SAF catastrófico Terminar gestación, HBPM, esteroides, inmunoglobulinas, plasmaféresis… Erkan et al. Management of the controversial aspets of the antiphospholipid syndrome pregnacies: a guide for clinicians and researchers. Rheumathology 2008; 47: iii 23 -iii 27

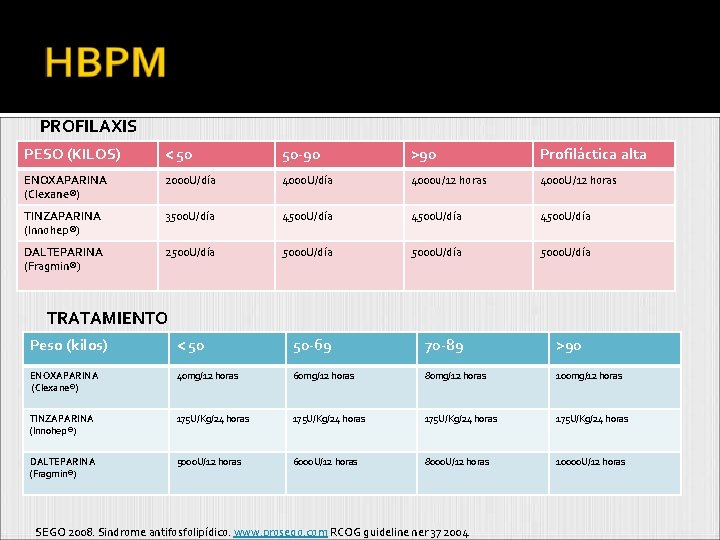
PROFILAXIS PESO (KILOS) < 50 50 -90 >90 Profiláctica alta ENOXAPARINA (Clexane®) 2000 U/día 4000 u/12 horas 4000 U/12 horas TINZAPARINA (Innohep®) 3500 U/día 4500 U/día DALTEPARINA (Fragmin®) 2500 U/día 5000 U/día TRATAMIENTO Peso (kilos) < 50 50 -69 70 -89 >90 ENOXAPARINA (Clexane®) 40 mg/12 horas 60 mg/12 horas 80 mg/12 horas 100 mg/12 horas TINZAPARINA (Innohep®) 175 U/Kg/24 horas DALTEPARINA (Fragmin®) 5000 U/12 horas 6000 U/12 horas 8000 U/12 horas 10000 U/12 horas SEGO 2008. Sindrome antifosfolipídico. www. prosego. com RCOG guideline ner 37 2004

a. CL bajos persistentes+aborto recurrente: -No cumple criterios de SAF -Conducta: No requiere tto; o AAS a dosis bajas, aunque no existe indicación estricta. 2. AL+, ó a. CL sin manifestaciones clínicas: -No cumple criterios de SAF. Presente en 1 -7% de la población sana. -Conducta: abstención con vigilancia estricta o AAS a dosis bajas. Caso especial: AL persistentemente positivo o a. CL a títulos altos. Conducta: HBPM profiláctica + AAS bajas dosis + HBPM 6 s puerperio. 1.

3. SAF obstétrico sin trombosis sistémica: -AAS preconcepcional -Añadir HBPM a dosis profilácticas cuando FCF+ en ecografía. -Mantener HBPM 6 s puerperio. 4. Paciente con trombosis previa: -Sustituir anticoagulantes orales por HBPM terapéutica antes de 5 sg -Añadir AAS a bajas dosis por interés fetal

5. SAF con episodio trombótico durante la gestación: -HBPM a dosis terapéuticas + HBPM 6 s en puerperio. -Si se puede, aumentar dosis de HBPM o paso a anticoagulación oral. 6. Paciente sin hijos vivos a pesar de HBPM y AAS bajas dosis. -Puede considerarse añadir Inmunoglobulinas iv, preconcepcional con dosis mensuales hasta el parto (requiere manejo experto) -No recomendación sistemática, puede ofrecerse, si pacientes “demandan” otras posibilidades.

Tratamiento de trombopenia Tratamiento de anemia hemolítica asociada a SAF Tratamiento de brote de LES, en caso de SAF asociado Tratamiento combinado en el SAF catastrófico

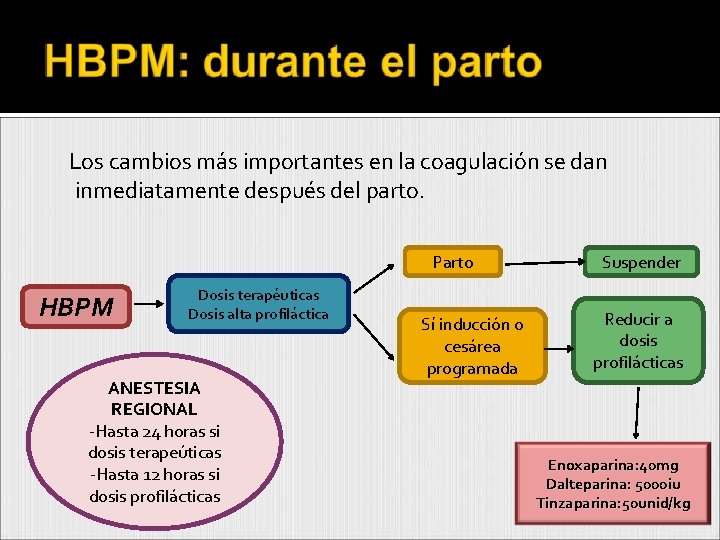
Los cambios más importantes en la coagulación se dan inmediatamente después del parto. Parto HBPM Dosis terapéuticas Dosis alta profiláctica ANESTESIA REGIONAL -Hasta 24 horas si dosis terapeúticas -Hasta 12 horas si dosis profilácticas Sí inducción o cesárea programada Suspender Reducir a dosis profilácticas Enoxaparina: 40 mg Dalteparina: 5000 iu Tinzaparina: 50 unid/kg

En ausencia de complicaciones obstétricas, la gestación se mantendrá hasta alcanzar el término Si inducción o CST electiva y en tto anticoagulante, la HBPM se reducirá a dosis tromboprofilácticas el día anterior para disminuir el riesgo hemorrágico y asegurar la peridural La anestesia puede administrarse si han transcurrido más de 12 h tras dosis profiláctica ó 24 h de la terapéutica Tras la retirada del catéter de peridural se puede reinstaurar la HBPM profiláctica a las 8 h y la terapéutica el día siguiente.

Episodios repetidos de trombosis a pesar del empleo de ttos correctos Hipertensión pulmonar HTA no controlable Antecedentes de trombosis previa en un periodo inferior a 6 meses. Desaconsejar la gestación en aquellas pacientes que tras ttos correctos no obtienen fetos vivos.

En pacientes con SAF sin antecedentes trombóticos (y en ausencia de guías específicas al respecto), deberían recibir HBPM profiláctica. Comenzar el primer día de la estimulación ovárica controlada Suspender el día de la obtención de ovocitos Reinstaurarse en asociación con AAS a bajas dosis inmediátamente tras la punción folicular (nivel de evidencia IV, grado derecomendación C) SEGO 2008. Sindrome antifosfolipídico. www. prosego. com

Bq: Homocisteína plasmática (<12µmol/L) Inmunología: Anticardiolipina Ig. G (>10 GPL U/ml) y Anticardiolipina Ig. M (>7 GPL U/ml) Coagulación: Antitrombina III(19 -35 mg/dl), Anticoagulante lúpico (<1, 2), Proteína S libre (57 -112%), Proteína C (70140%), APCR-Resistencia a prot C activada (negativo) Genética: Cariotipo, Mutación gen G 20210 A de la trombina, Mutación gen C 677 T de la MTHFR, Mutación Factor V de Leiden.

Consulta preconcepcional (Obstetra y Reumatólogo), iniciando AAS±HBPM según caso. SAF es una causa tratable de pérdida gestacional recurrente, teniendo un 80% de posibilidades de obtener un feto vivo. Ecografía TV 5 -6 sg para confirmar embrión vivo, en iniciar HBPM en su caso. Si se va a realizar amniocentesis o biopsia corial, no se suspende la administración de AAS, pero sí suspender HBPM profiláctica 12 h ó 24 h si terapéutica.

Visitas prenatales cada 2 -4 s para vigilar viabilidad fetal Diagnóstico precoz de preeclampsia y CIR (importante Doppler uterinas) En casos de HBPM a dosis terapéutica, realizar niveles anti. Xa, coagulación y plaquetas cada 3 semanas. En ausencia de complicaciones obstétricas mantener la gestación hasta el término. Via de parto exclusívamente por criterios obstétricos

Si cesárea electiva o inducción, reducir HBPM a dosis profilácticas el día previo Anestesia intra/peridural posible a las 12 h de HBPM profiláctica y 24 h de la terapéutica. Tras retirada de catéter epidural, HBPM profiláctica en 8 h, y 24 h si terapéutica.

GRACIAS