ANTIRETROVIRAUX ET GROSSESSE DIU DES GRANDS LACS NOVEMBRE

ANTIRETROVIRAUX ET GROSSESSE DIU DES GRANDS LACS NOVEMBRE 2017 PROMOTION 11, SESSION 3, PARAMEDICAUX 9 Novembre 2017 Dr Marion Dollat/ CHU Avicenne Bobigny 1

Les grands préalables en 2017 2 Une personne infectée par la VIH, sous traitement antirétroviral efficace, ne transmet plus le virus Etudes multiples, mais notamment PARTNER Le traitement ARV doit être envisagé chez toute personne séropositive Recommandations OMS 2015 Une femme ayant une charge virale indétectable au moment de la conception, qui reste indétectable pendant la grossesse, transmet pas le VIH à son enfant DIU VIH-Sida des Grands Lacs ne 2
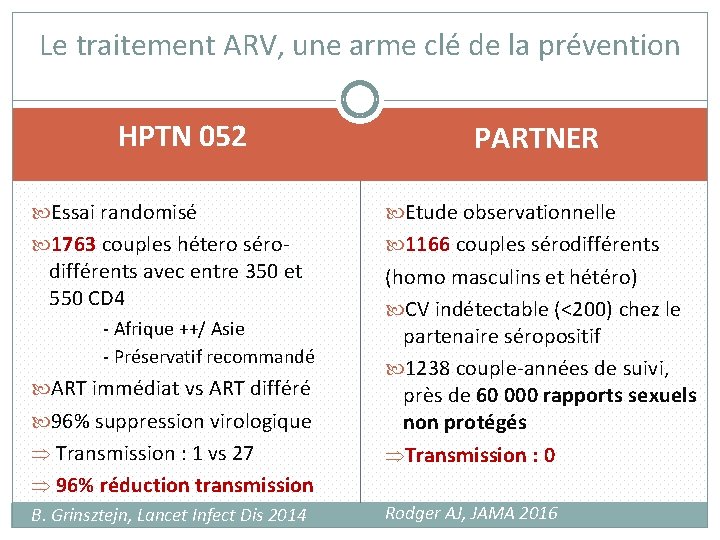
Le traitement ARV, une arme clé de la prévention HPTN 052 PARTNER Essai randomisé Etude observationnelle 1763 couples hétero séro- 1166 couples sérodifférents avec entre 350 et 550 CD 4 Þ Transmission : 1 vs 27 (homo masculins et hétéro) CV indétectable (<200) chez le partenaire séropositif 1238 couple-années de suivi, près de 60 000 rapports sexuels non protégés ÞTransmission : 0 Þ 96% réduction transmission B. Grinsztejn, Lancet Infect Dis 2014 Rodger AJ, JAMA 2016 - Afrique ++/ Asie - Préservatif recommandé ART immédiat vs ART différé 96% suppression virologique 3
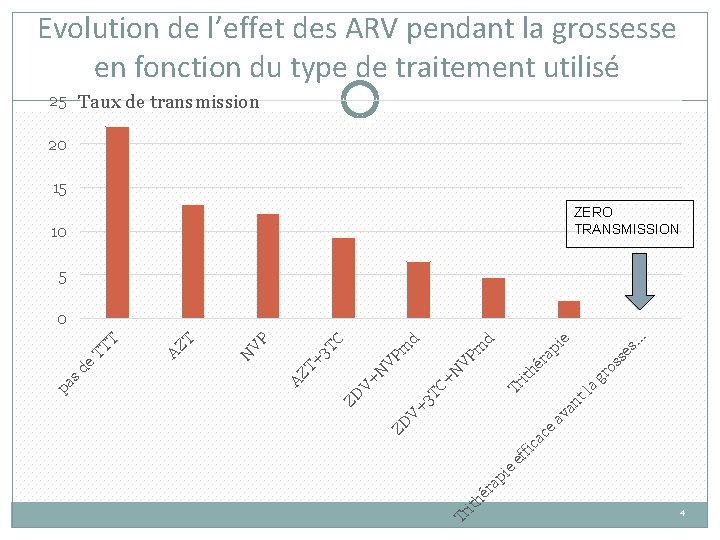
Evolution de l’effet des ARV pendant la grossesse en fonction du type de traitement utilisé 25 Taux de transmission 20 15 ZERO TRANSMISSION 10 5 s. . . ie se ap gr os ith ér nt la Tr 3 T av a V+ Tr ith é ra pi e ef fi ca ce ZD ZD V+ C+ N N VP VP m d C 3 T T+ N T AZ VP AZ pa sd e TT T 0 4

Vous êtes amenée à voir Mme N. qui a consulté dans votre structure pour un dépistage VIH. Le 1 er test rapide VIH est positif ainsi que le 2 e test de confirmation. Elle vous rapporte un retard de règles depuis plusieurs semaines. Vous effectuez un test de grossesse urinaire rapide qui s’avère positif. 1°/ Comment la rassurez vous après l’annonce diagnostique de sa séropositivité VIH? 2°/ Qu’allez vous lui expliquer concernant la transmission materno fœtale durant la grossesse et les moyens de la prévenir? 3°/ Quand commencer un traitement ARV? Lequel proposez vous? 5

Mme O. 22 ans est traitée pour une infection VIH-1 depuis 4 mois. Elle prend bien son traitement antirétroviral par Tenofovir, Lamivudine et Efavirenz. Elle a un nouveau compagnon depuis 3 mois avec lequel elle a des rapports sexuels protégés la plupart du temps et vous pose la question d’une future grossesse. 1°/ Que lui dites vous des conditions optimales pour la mise en route d’une grossesse? 2°/ Que devrait on proposer à son compagnon? 3°/ Doit on modifier son traitement en cas de grossesse débutante? 6

RAPPELS TRANSMISSION MERE ENFANT (TME) 7
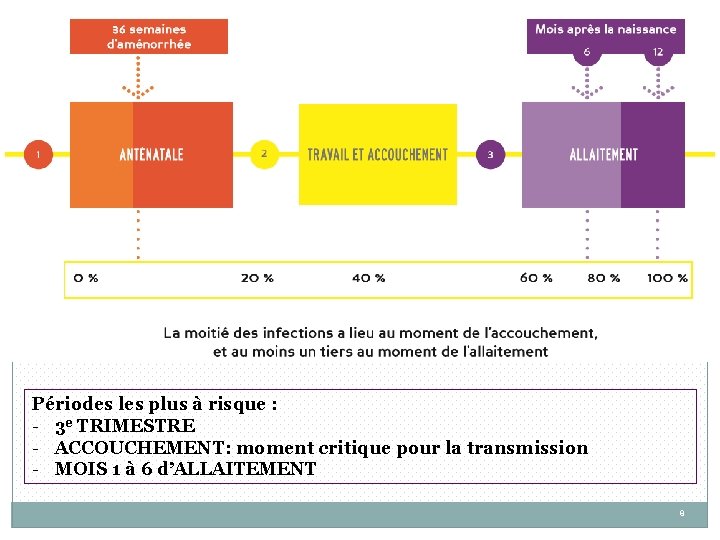
Périodes les plus à risque : - 3 e TRIMESTRE - ACCOUCHEMENT: moment critique pour la transmission - MOIS 1 à 6 d’ALLAITEMENT 8
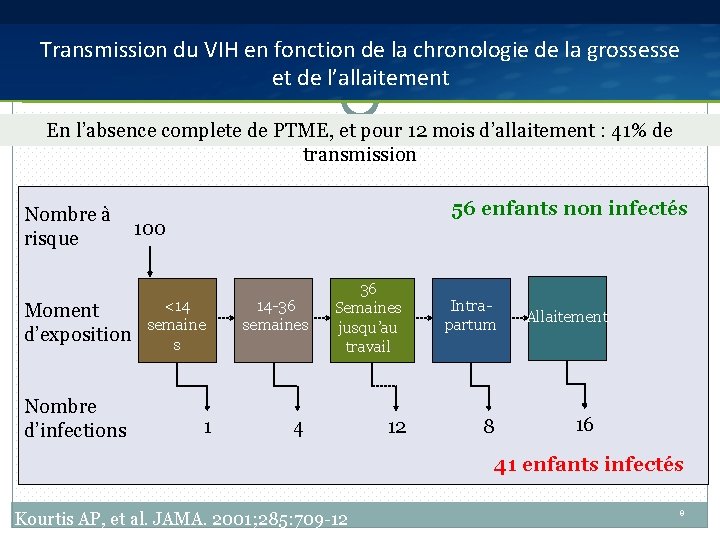
Transmission du VIH en fonction de la chronologie de la grossesse et de l’allaitement l’absence complete de al. PTME, et pour 12 mois d’allaitement : 41% de En Source: Kourtis AP, et JAMA. 2001; 285: 709 -12. transmission Nombre à risque Moment d’exposition Nombre d’infections 56 enfants non infectés 100 <14 semaine s 1 14 -36 semaines 36 Semaines jusqu’au travail Intrapartum 4 12 8 Allaitement 16 41 enfants infectés Kourtis AP, et al. JAMA. 2001; 285: 709 -12 9
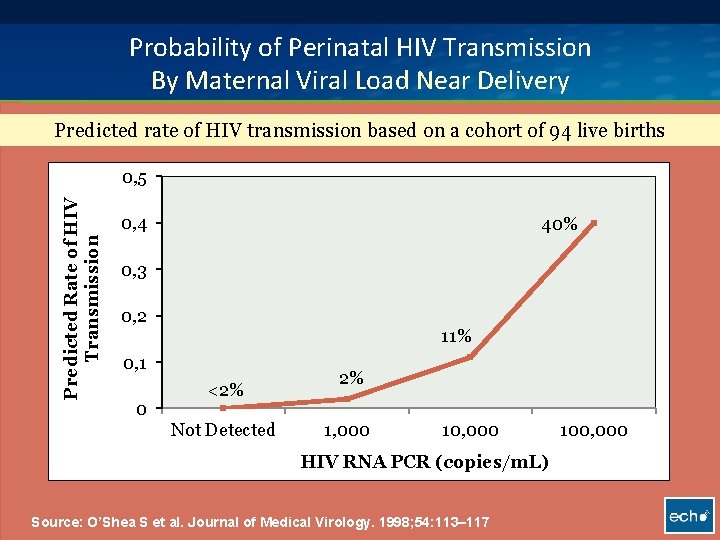
Probability of Perinatal HIV Transmission By Maternal Viral Load Near Delivery Predicted rate of HIV transmission based on a cohort of 94 live births Predicted Rate of HIV Transmission 0, 5 0, 4 40% 0, 3 0, 2 11% 0, 1 0 <2% Not Detected 2% 1, 000 100, 000 HIV RNA PCR (copies/m. L) Source: O’Shea S et al. Journal of Medical Virology. 1998; 54: 113– 117 10
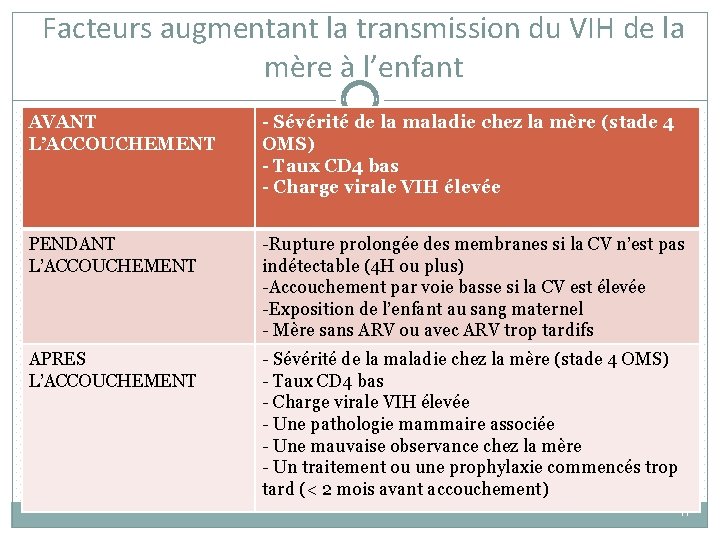
Facteurs augmentant la transmission du VIH de la mère à l’enfant AVANT L’ACCOUCHEMENT - Sévérité de la maladie chez la mère (stade 4 OMS) - Taux CD 4 bas - Charge virale VIH élevée PENDANT L’ACCOUCHEMENT -Rupture prolongée des membranes si la CV n’est pas indétectable (4 H ou plus) -Accouchement par voie basse si la CV est élevée -Exposition de l’enfant au sang maternel - Mère sans ARV ou avec ARV trop tardifs APRES L’ACCOUCHEMENT - Sévérité de la maladie chez la mère (stade 4 OMS) - Taux CD 4 bas - Charge virale VIH élevée - Une pathologie mammaire associée - Une mauvaise observance chez la mère - Un traitement ou une prophylaxie commencés trop tard (< 2 mois avant accouchement) 11

PREVENTION DE LA TRANSMISSION DE LA MERE A L’ENFANT (PTME) 12
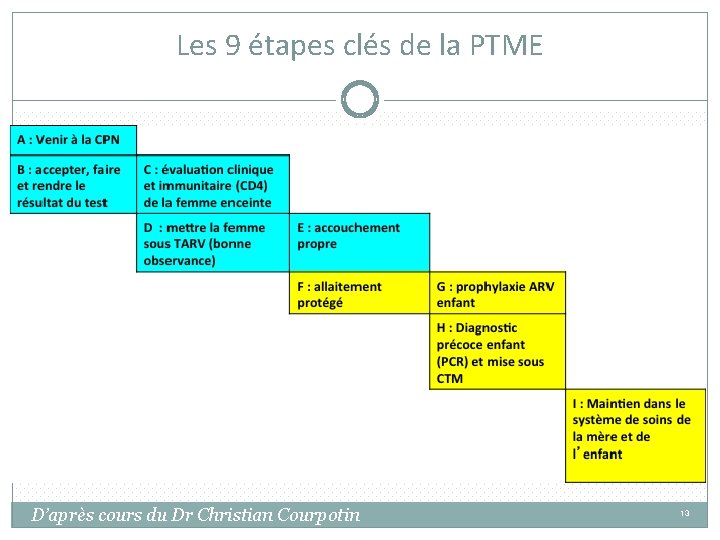
Les 9 étapes clés de la PTME D’après cours du Dr Christian Courpotin 13
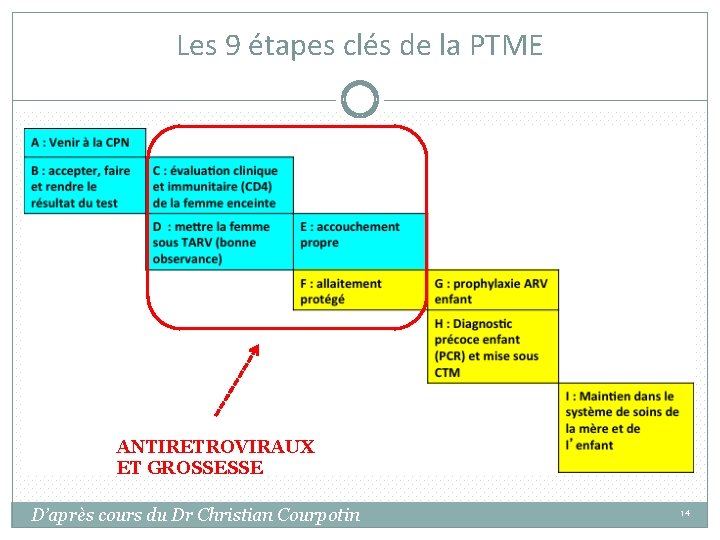
Les 9 étapes clés de la PTME ANTIRETROVIRAUX ET GROSSESSE D’après cours du Dr Christian Courpotin 14
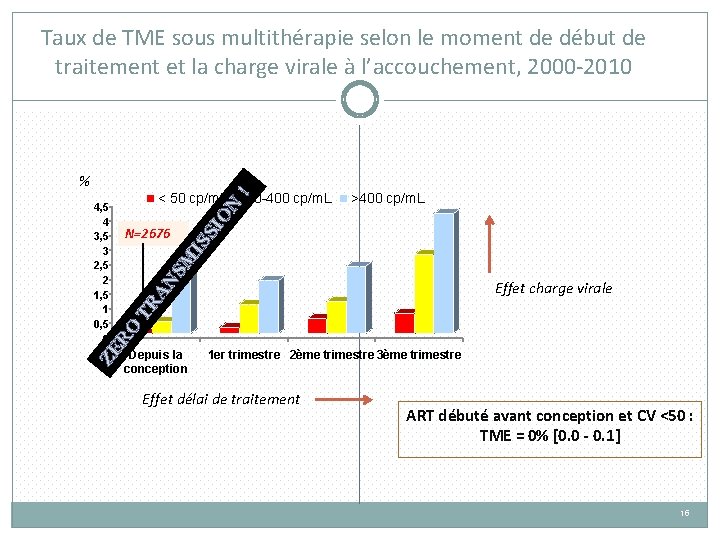
Taux de TME sous multithérapie selon le moment de début de traitement et la charge virale à l’accouchement, 2000 -2010 TR AN SM IS SI O N < 50 cp/m. L 50 -400 cp/m. L >400 cp/m. L N=2676 ZE R O 4, 5 4 3, 5 3 2, 5 2 1, 5 1 0, 5 0 ! % Depuis la conception Effet charge virale 1 er trimestre 2ème trimestre 3ème trimestre Effet délai de traitement ART débuté avant conception et CV <50 : TME = 0% [0. 0 - 0. 1] 15
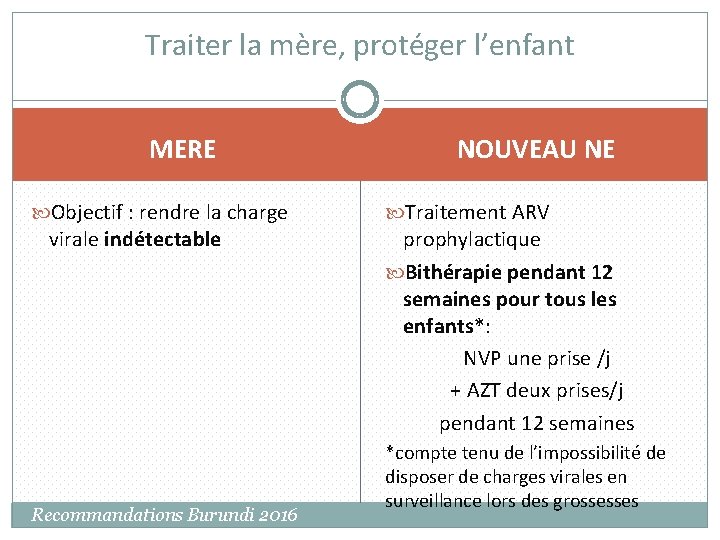
Traiter la mère, protéger l’enfant MERE Objectif : rendre la charge virale indétectable Recommandations Burundi 2016 NOUVEAU NE Traitement ARV prophylactique Bithérapie pendant 12 semaines pour tous les enfants*: NVP une prise /j + AZT deux prises/j pendant 12 semaines *compte tenu de l’impossibilité de disposer de charges virales en surveillance lors des grossesses 16

Traitement ARV et grossesse But: diminuer au maximum la charge virale VIH pour la rendre indétectable durant toute la grossesse et l’accouchement -- > limiter le risque de transmission du VIH de la mère à l’enfant Précautions: limiter le risque de foetotoxicité et de résistance 17

QUAND METTRE EN ROUTE LE TRAITEMENT ARV CHEZ UNE FEMME ENCEINTE NON TRAITEE? 18

Nouvelles recommandations OMS, septembre 2015 19
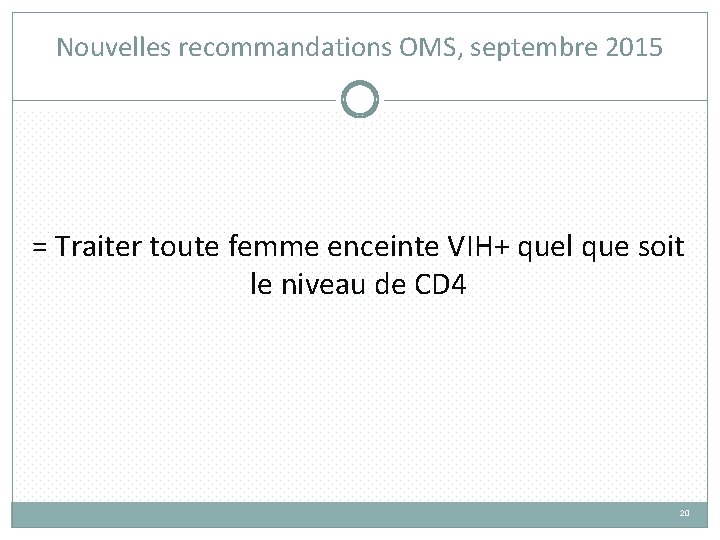
Nouvelles recommandations OMS, septembre 2015 = Traiter toute femme enceinte VIH+ quel que soit le niveau de CD 4 20

A quel moment débuter le traitement? 21 Le traitement doit être débuté LE PLUS TÔT POSSIBLE pendant la grossesse, au mieux AVANT LA CONCEPTION Objectifs: Protéger le bébé Protéger le conjoint s’il est séronégatif DIU VIH-Sida des Grands Lacs 21
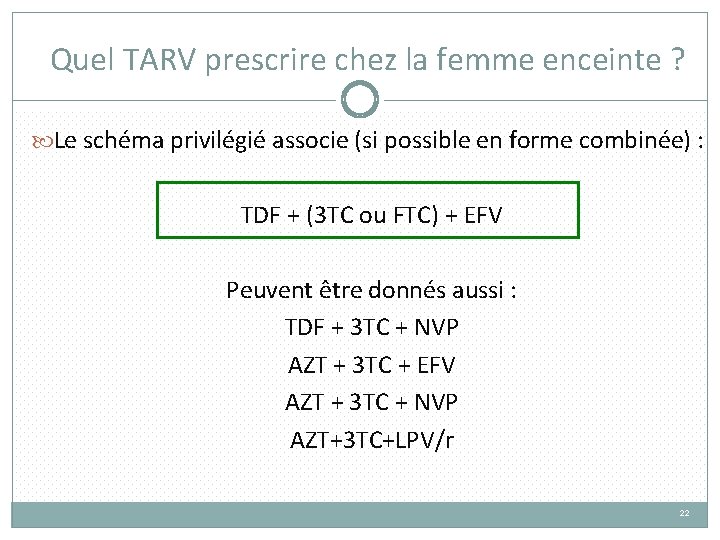
Quel TARV prescrire chez la femme enceinte ? Le schéma privilégié associe (si possible en forme combinée) : TDF + (3 TC ou FTC) + EFV Peuvent être donnés aussi : TDF + 3 TC + NVP AZT + 3 TC + EFV AZT + 3 TC + NVP AZT+3 TC+LPV/r 22

COMMENT ADAPTER LE TRAITEMENT ARV D’UNE FEMME ENCEINTE VIH+ DEJA TRAITEE? 23

Vérifier que le traitement ARV est virologiquement efficace charge virale VIH disponible: CV VIH indétectable charge virale VIH non disponible: se baser sur l’évolution des CD 4 depuis mise sous ARV et l’examen clinique ARV contre indiqués pendant toute la durée de la grossesse: dd. I et D 4 T 24

SPECIFICITE DU TRAITEMENT ARV PENDANT LA GROSSESSE 25

Mme M. 32 ans est traitée pour une infection VIH-1 depuis 5 ans. L’observance était difficile au début, avec échec d’une première ligne de traitement par AZT-3 TC-NVP. Après travail sur l’observance, elle a été mise sous TDF-3 TC-ATV/r. Actuellement elle prend bien son traitement antirétroviral par TDF-3 TC-ATV/r, et la charge virale est indétectable depuis 2 ans. Elle vient vous voir et vous annonce qu’elle est enceinte de 3 mois. 1°/ Doit t’on modifier son traitement? 2°/ Quels conseils lui donnez-vous (en lien avec la prise des ARV)? 26

Ce qui est important Passage transplacentaire Tératogenicité/foeto-toxicité Animale Humaine Pharmacocinétique pendant la grossesse Faut-il adapter les doses ? 27

Ténofovir - TDF 28 Passage transplacentaire élevé Pas d’évidence de tératogénicité: Chez le singe, à dose doublée: diminution de la croissance fœtale et diminution de la minéralisation osseuse. Chez l’homme : Données variables Diminution très modérée mais significative du périmètre crânien Diminution modérée de la densité osseuse Pas de modification de dose nécessaire DIU VIH-Sida des Grands Lacs 28

Emtricitabine/Lamivudine FTC ou 3 TC 29 Passage transplacentaire élevé Pas d’évidence de tératogénicité La grossesse ne change pas la pharmacocinétique = pas de modification de dose DIU VIH-Sida des Grands Lacs 29

Efavirenz - EFV 30 Passage transplacentaire modéré Foetotoxicité Singe cynomolgus, 1 er trimestre : 3/20 malformations neurologiques Pas de mise en évidence de foetoxicité majorée chez l’Homme; 8 cas rapportés de malformation Données encore controversées Pas de modification de dose mais il faudra être prudent avec l’EFV 400 mg DIU VIH-Sida des Grands Lacs 30

Abacavir - ABC 31 Passage transplacentaire élevé Pas d’évidence de tératogénicité Attention au risque d’hypersensibilité chez les blancs La grossesse ne change pas la pharmacocinétique Pas de modification de dose DIU VIH-Sida des Grands Lacs 31

Zidovudine - AZT 32 Passage transplacentaire élevé Pas d’évidence de tératogénicité La grossesse ne change pas la pharmacocinétique Pas de modification de dose DIU VIH-Sida des Grands Lacs 32

Nevirapine - NVP 33 Passage transplacentaire élevé Pas d’évidence de tératogénicité Pas d’augmentation du risque d’allergie pendant la grossesse La grossesse ne change pas la pharmacocinétique Pas de modification de dose DIU VIH-Sida des Grands Lacs 33

Atazanavir - ATV 34 Passage transplacentaire faible Pas d’évidence de tératogénicité Les concentrations d’ATV diminuent pendant la grossesse, surtout en présence de TDF ou d’anti-acides H 2 Ne pas enlever le ritonavir Pas d’anti acides chez les femmes qui reçoivent TDF et ATV/r Prise pendant un repas ++ Augmentation des doses à 400/100 au 2 nd et 3ème trimestre DIU VIH-Sida des Grands Lacs 34

Lopinavir - LPV/r 35 Passage transplacentaire faible Pas d’évidence de tératogénicité La solution de LPV/r, qui contient 42% d’alcool est déconseillée pendant la grossesse. Les concentrations plasmatiques diminuent avec la grossesse : Toujours le donner en 2 fois par jour Augmenter la dose à 600/150 X 2 au 2 nd et 3ème trimestre ? DIU VIH-Sida des Grands Lacs 35

ARV et accouchement prématuré 36 27 études différentes disponibles (août 2016) Petit risque d’augmentation du taux d’accouchement prématuré Plutôt lié aux antiprotéases Mécanisme : diminution des taux de progestérone ? Recommendations for Use of Antiretroviral Drugs in Pregnant HIV-1 -Infected Women for Maternal Health and Interventions to Reduce Perinatal HIV Transmission in the United States http: //aidsinfo. nih. gov/guidelines DIU VIH-Sida des Grands Lacs 36

SUIVI DE LA GROSSESSE 37

Suivi de la grossesse femme séropositive au VIH Identique à celui de toute femme enceinte cependant elle bénéficiera en plus: Clinique: dépistage de la tuberculose, classification clinique (OMS et/ou CDC) Bilan paraclinique en lien avec infection à VIH: CD 4 38

Suivi pendant la grossesse Accès aux médicaments ARV Informations sur le VIH, la PTME Conseils pour le choix du mode d’accouchement, le mode d’alimentation du nouveau né et l’importance du dépistage et l’implication du conjoint Prophylaxie du paludisme: moustiquaire imprégnée d’insecticide + cotrimoxazole (ou TPI 3 cures) Suivi communautaire et soutien psychologique 39

QUE FAIRE EN SALLE DE NAISSANCE? 40

Vous recevez à l’hôpital Mme R. 25 ans enceinte au 3 e trimestre de grossesse qui présente des contractions rapprochées. Elle semble asthénique, n’a pas pris de poids en fin de grossesse. Vous lui proposez un dépistage du VIH, de la tuberculose, et du paludisme. Le dépistage du VIH est positif, la recherche de BK dans les crachats est négative. La recherche de paludisme est négative. 1°/ Quel mode d’accouchement faut il lui proposer? Pourquoi? 2°/ Quand doit on débuter le traitement ARV? Quel traitement débuter pour la patiente? 3°/ Doit on traiter son enfant? Si oui combien de temps? 41

Vous recevez une nuit Mme R. 25 ans enceinte au 3 e trimestre de grossesse, traitée par ARV depuis 6 mois, qui présente des contractions rapprochées. Elle est en bon état général, et vous dit bien prendre son traitement par Tenofovir, Lamivudine et Efavirenz. Vous en trouvez pas de charge virale dans le dossier. 1°/ Quel mode d’accouchement faut il lui proposer? Pourquoi? 42

Mode d’accouchement Césarienne élective : Si charge virale VIH >5000 copies/m. L en fin de grossesse Si aucun traitement ARV pris pendant la grossesse Si traitement ARV pris pendant < 4 semaines sans contrôle charge virale VIH Þ Objectif: éviter contact du bébé avec le sang et les sécrétions de la mère Þ Avant toutes contractions, avant rupture des membranes, programmée à 38 SA MAIS inconvénients: coût, risques infectieux Dans tous les autres cas, préférer l’accouchement voie basse En limitant actes invasifs accouchement « propre » 43

Modalités de l’accouchement « propre » Accouchement le plus atraumatique possible Désinfecter le vagin Limiter le délai entre la rupture des membranes et l’accouchement Limiter les gestes invasifs Laver le nouveau né avec une solution antiseptique (bain de 2 min) Nettoyer les yeux du nouveau né avec du sérum physiologique avant d’instiller le collyre antibiotique Désobstruction prudente des narines et de la gorge 44

ARV ET ALLAITEMENT 45

Mme P. séropositive pour le VIH 1, enceinte au 2 e trimestre de grossesse, sous Tenofovir, Lamivudine, Efavirenz vous consulte. Sa dernière charge virale VIH est indétectable. Elle voudrait savoir si elle peut allaiter naturellement son enfant après l’accouchement, combien de temps cela est possible, et si elle devra prendre son traitement ARV de la même façon ou l’arrêter quelque temps. Elle vous demande également quand son enfant va être dépisté après la naissance et si il devra être traité. 1°/ Que lui répondez vous concernant le mode d’allaitement et la durée? 2°/ Que lui répondez vous concernant le traitement ARV pendant l’allaitement? 3°/ Que lui répondez vous concernant son futur enfant? 46
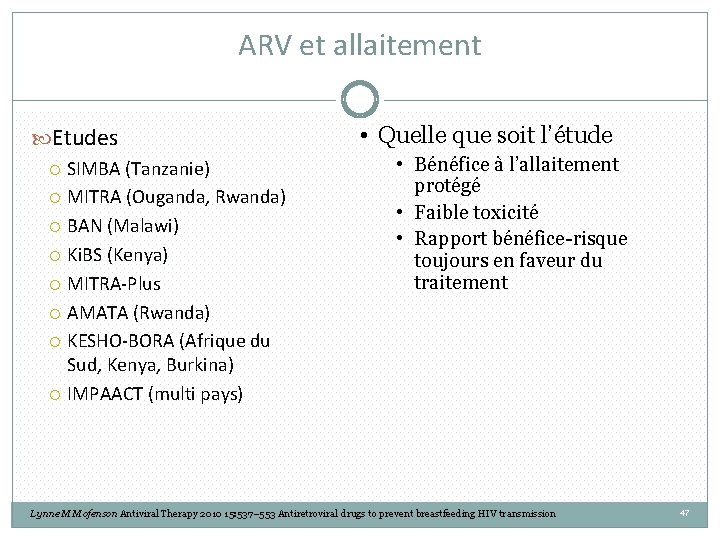
ARV et allaitement Etudes SIMBA (Tanzanie) MITRA (Ouganda, Rwanda) BAN (Malawi) Ki. BS (Kenya) MITRA-Plus AMATA (Rwanda) KESHO-BORA (Afrique du Sud, Kenya, Burkina) IMPAACT (multi pays) • Quelle que soit l’étude • Bénéfice à l’allaitement protégé • Faible toxicité • Rapport bénéfice-risque toujours en faveur du traitement Lynne M Mofenson Antiviral Therapy 2010 15: 537– 553 Antiretroviral drugs to prevent breastfeeding HIV transmission 47

L’allaitement maternel protégé par le traitement ARV Trithérapie ARV chez la mère durant toute la durée de l’allaitement maternel sans modification par rapport à la grossesse Prophylaxie de l’enfant : avec NVP+ AZT au nourrisson pendant 12 semaines DIU VIH Burundi Nov 13 48 48

Take home message Objectif : charge virale indétectable le plus tôt possible Donc traiter le plus tôt possible Seuls ARV contre-indiqués pendant la grossesse : dd. I + D 4 T Penser à adapter les doses en cas d’IP 49
Merci de votre attention! 50

Traitement du nouveau-né 51 Situations PTME -Débutée avant 34 SA -Débutée après 34 SA, -Débutée pendant le travail ou l’accouchement -Débutée pendant l’allaitement 10 novembre DIU VIH-Sida des Grands Lacs 2016 1ère ligne de traitement Monothérapie pendant 6 semaines NVP une prise/j Bithérapie pendant 12 semaines NVP une prise /j + AZT deux prises/j 51
- Slides: 51