Antipsykotika og langtidsbivirkninger bakteppe og to kasuistikker Mangelfull

Antipsykotika og langtidsbivirkninger: bakteppe og to kasuistikker • Mangelfull dokumentasjon på langtidseffekt og -bivirkninger av antipsykotika • Studier tyder på at antipsykotika kan gi permanent hjerneskade • Det er ikke dokumentert at psykiatrisk sykdom forårsaker permanent hjerneskade • Langvarig antipsykotikabehandling er utbredt tross frarådning pga. farlige bivirkninger • Bruk av flere antipsykotika samtidig er utbredt tross frarådning pga. farlige bivirkninger • Antipsykotika gir ekstrapyramidale bivirkninger, bl. a. dysfagi • Studier viser at antipsykotika fører til overdødelighet pga. aspirasjonspneumoni (dysfagi), malignt nevroleptikasyndrom m. m. . • Schizofrenipasienter har 20 år kortere levetid

Referanser Long-term Antipsychotic Treatment and Brain Volumes Frontal brain volume reduction due to antipsychotic drugs? A systematic review of the effects of antipsychotic drugs on brain volume Long-term antipsychotic use and brain changes in schizophrenia - a systematic review and meta-analysis The Myth of Schizophrenia as a Progressive Brain Disease Langtidsbehandling med antipsykotika hos personer med schizofrenispektrumlidelser: en systematisk oversikt Hva vet vi om langtidsvirkninger av antipsykotika? G. Smedslund og C. Stoltenberg svarer Neuroleptic-Induced Dysphagia: Case Report and Literature Review Antipsychotics and oropharyngeal dysphagia in hospitalized older patients Antipsykotika og svelgebesvær (dysfagi) Normal pressure hydrocephalus (Up. To. Date) Bulbar Dysfunction in Normal Pressure Hydrocephalus

Inger-Mari Eidsvik, Dagens Medisin 16. 01. 17, pasient i psykiatrien, Hjelset. (Hjelset ved Molde, tidligere Oppdøl sykehus som på det meste hadde ca. 500 døgnpasienter) 1. etasje (virkning): Rehabiliteringsavdelingen, gjenlevende med sannsynligvis alvorlige bivirkninger av langvarig antipsykotikabehandling Kausalitet mellom 2. etasje (årsak) og 1. etasje (virkning) på Hjelset? 2. etasje (årsak): Lukket avdeling/akutt skjerming, tvangsbehandling og oppstart med antipsykotikabehandling av unge
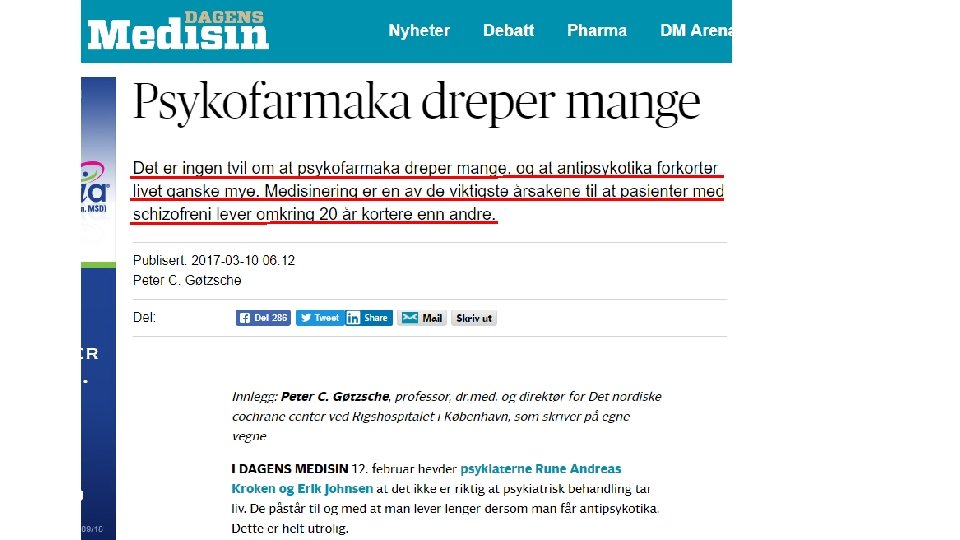

Anmeldelse, Tidsskriftet, oktober 2018



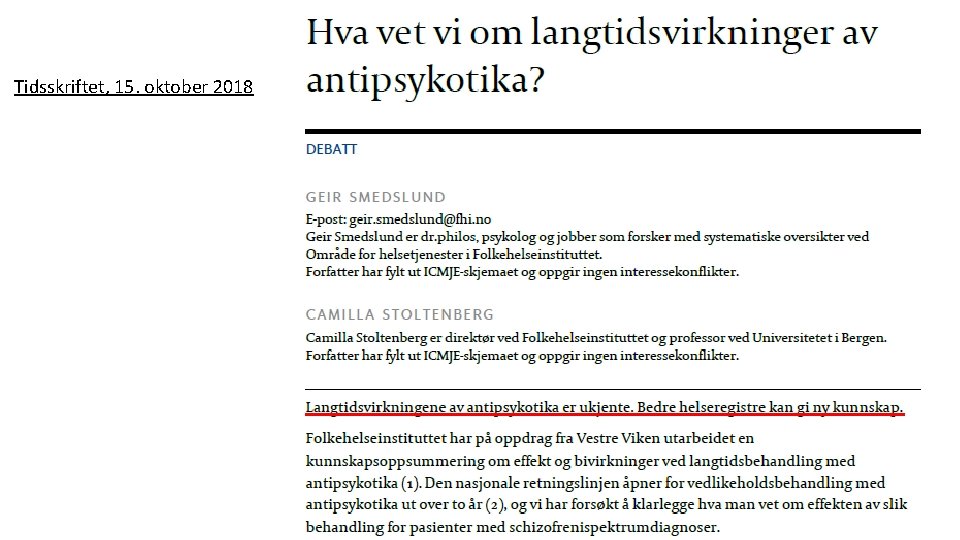
Tidsskriftet, 15. oktober 2018


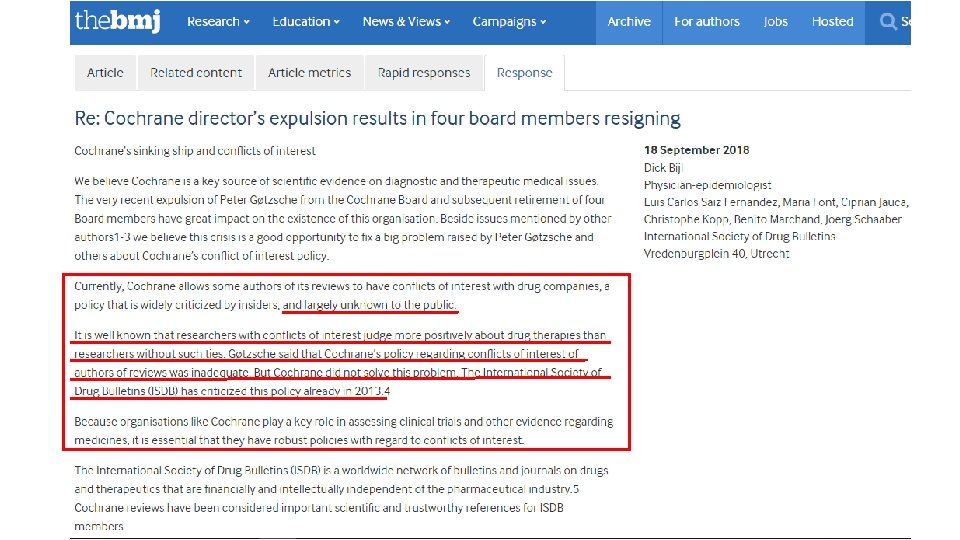
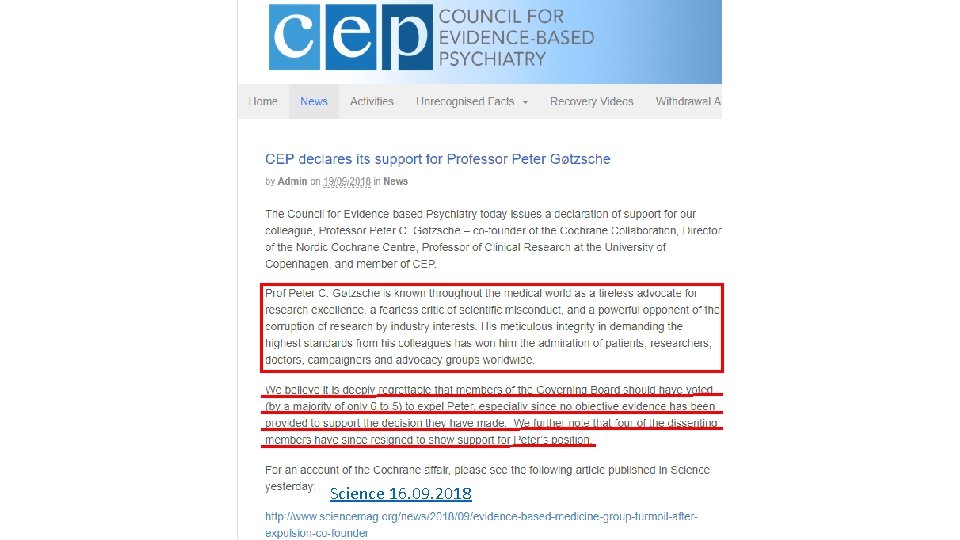
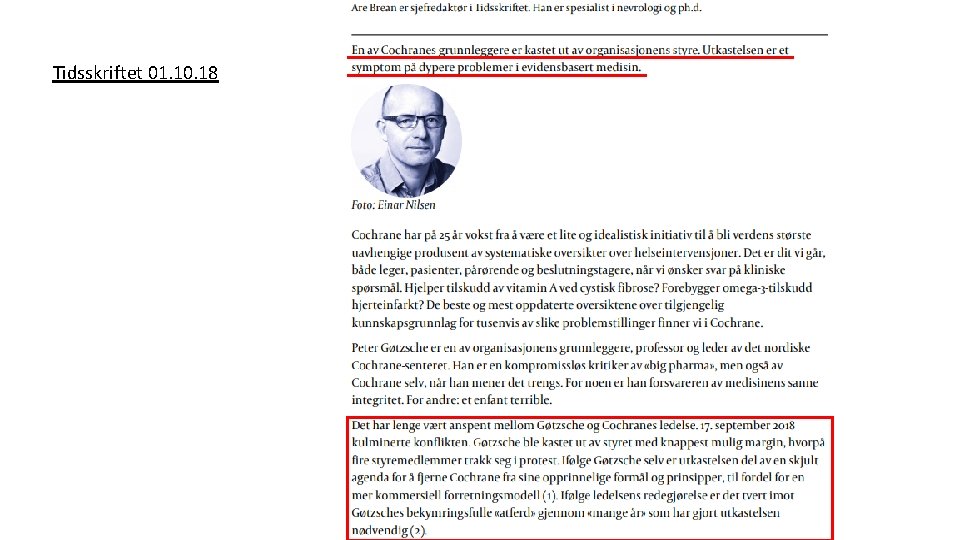
Utgitt 2013 Utgitt 2015 - Peter C. Gøtzsche var en av stifterne av «The Cochrane Collaboration» i 1993, og han stiftet samtidig «The Nordic Cochrane Centre» . - Gøtzsche har kritisert Cochrane-ledelsen for i flere år å ha tillatt forfattere av Cochrane-reviews å ha bindinger til legemiddelindustrien. Legemiddelindustrien har derved innflytelse på Cochrane-reviews, og er ikke allment kjent. - Gøtzsche ledet «The Nordic Cochrane Centre» , og ble i 2017 valgt inn i Cochranes hovedstyre. Sammen med flere andre i hovedstyret kritiserte han Cochranes CEO for at Cochrane nå ble styrt mer som forretning, og for Cochranes bindinger til legemiddelindustrien. Høsten 2018 sparket hovedstyret ham med knappest mulig flertall, hvorpå fire i hovedstyret sa opp i støtte til ham. Gøtzsche ble samtidig sparket som leder av «The Nordic Cochrane Centre» . Peter Gøtzsche: Min fyring er et videnskabeligt justitsmord (Politiken desember 2018)
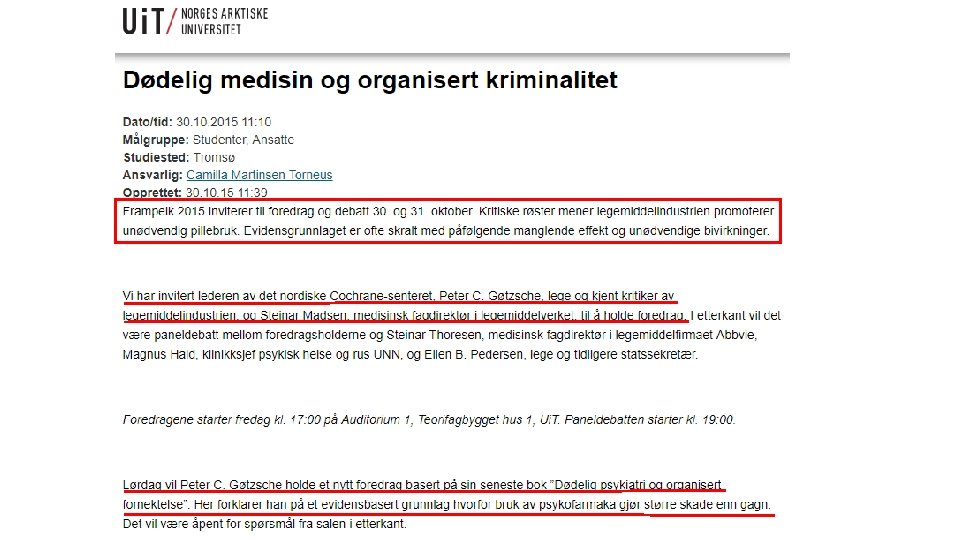

Anmeldelse av Steinar Madsen, medisinsk fagdirektør SLV, Tidsskriftet 14. 10. 2014.



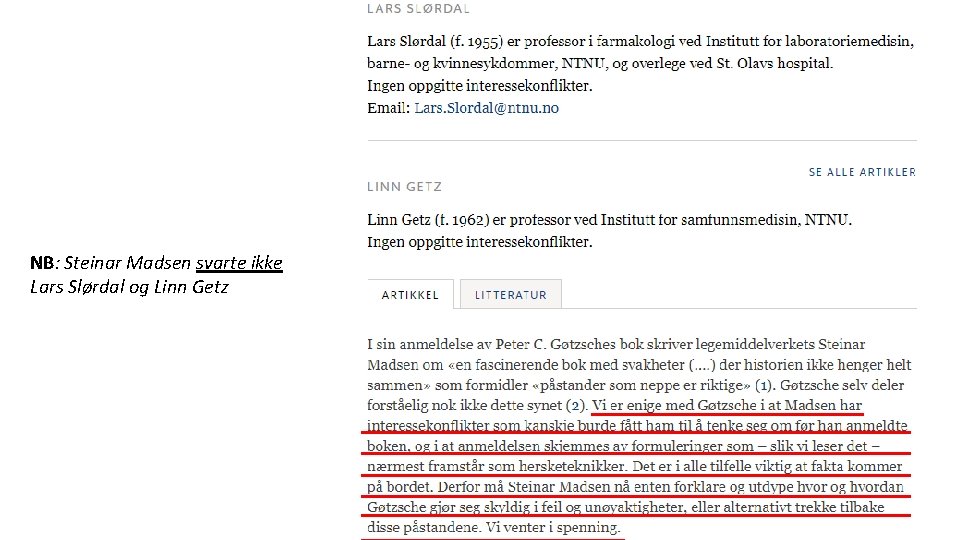
NB: Steinar Madsen svarte ikke Lars Slørdal og Linn Getz

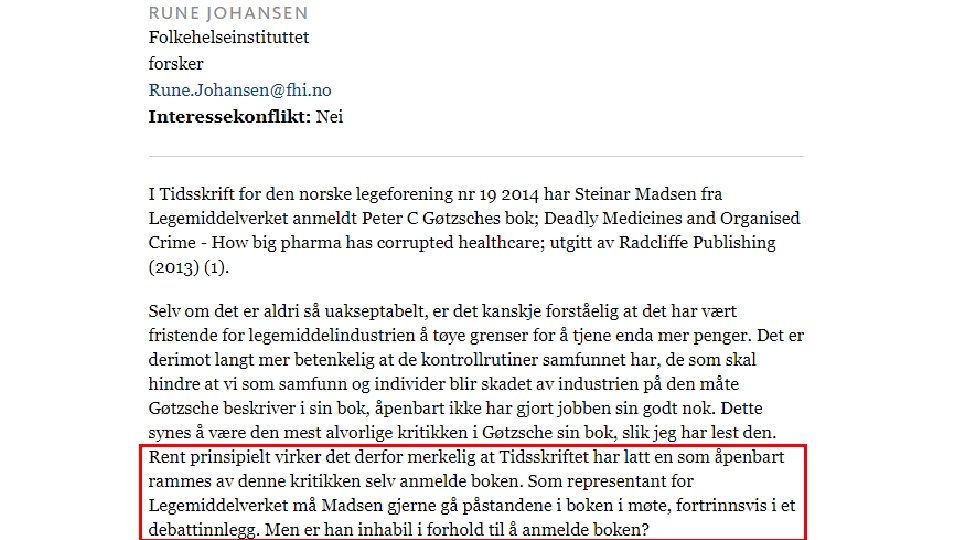
Anmeldelse av Rune Johansen, forsker Folkehelseinstituttet, Tidsskriftet 15. 12. 2015 NB:

Utgitt 30. 01. 2019, «kindle edition» . Gøtzsche forteller hvorfor og hvordan han ble sparket av Cochrane-ledelsen Peter Gøtzsche om legemiddelindustrien Peter Gøtzsche: psykiatrien har gått seg vill
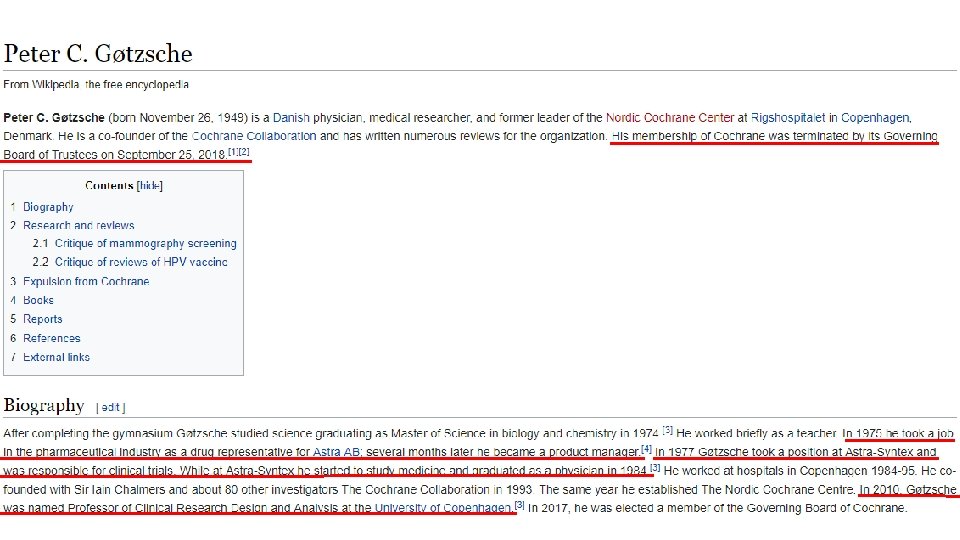

Science 16. 09. 2018
Tidsskriftet 01. 10. 18

Kasuistikk 1 – Dysfagi og parkinsonisme pga. Cisordinol® (zuklopentiksol)? Familie og sosialt 65 år gammel mann, skilt, enslig. Lite kontakt med datter og barnebarn utenbys. Uføretrygdet pga. psykisk sykdom, psykiatrisk hjemmetjeneste x 3. Tidligere sykdommer Kronisk paranoid psykose. Utredet for vekttap, påvist ulcus duodeni i juni 2016, tilhelet etter trippelkur. Innlagt i begynnelsen av mai 2017 med hø. sidig pneumoni, bedring på antibiotikabehandling. Aktuelt (mai 2017) Han ringte i dag ambulanse, følte seg kraftløs, sa han ikke kom seg opp av sofaen. Han har kjent dårlig ernæringstilstand. Han har følt seg syk i noen uker, vært slapp og hatt hoste. Ikke klart å ta til seg væske eller mat, fremstår veldig slapp og sliten ved undersøkelse.

Medikamenter Faste Pantoprazol tbl. 40 mg. , 1 + 0 + 0 Zuklopentiksol (Cisordinol® – antipsykotikum) tbl. 10 mg, 0 + 1 + 0 + 1 Escitalopram (Cipralex®) tbl. 20 mg, 1 + 0 + 0 Ved behov Zopiclone Tbl. 7, 5 mg v. søvnvansker Diazepam Tbl. 5 mg, 1 tbl. Inntil x 3 ved angst og uro Klorprotiksen (Truxal® – antipsykotikum) tbl. 25 mg, 1 tbl. inntil x 4 ved angst og uro Paracet tbl. 500 mg, 1 -2 tbl. inntil x 2 ved smerter Paralgin Forte tbl. , 1 tbl. inntil x 3 ved smerter. Ikke samtidig med Paracet

Forløp og behandling Pas. har et parkinsonistisk preg: lav og utydelig tale, bradykinesi og lutende, ustø gange med lite armsving. Det fremgår at han har fått tiltagende svelgvansker de siste to årene, og at han har angst for å svelge mat og drikke. Nylig innlagt med hø. sidig pneumoni (aspirasjonspneumoni? ). Sykepleier har etter svelgtesting vurdert at han skal ha 0 per os. Logoped finner forsinket utløsing av svelgrefleks, at han svelger samme munnfull flere ganger, at han hoster etter inntak av vanlig drikke men ikke ved fortykning. Han kan prøve moset mat og fortykket drikke, samt ha tilsyn under måltid.

CT Hals Undersøkelsen intravenøs kontrast, ingen tidligere bilder. Ingen patologiske lymfeknuter på halsen. Symmetriske forhold ved ganetonsillene, glandula submandibularis og tyreoidea. Ingen påfallende romoppfyllende patologi i larynx, og i svelget generelt. I cervicalcolumna kun diskrete degenerative forandringer og ingen større påleiringer som skulle påvirke svelget. R: Ingen aktuell patologi påvist.

CT Thorax med intravenøs kontrast Røntgen thorax fra mai og april 2017 til sammenligning. Basolateralt i høyre overlapp, ventralt basalt i høyre underlapp og i høyre midtlapp ses sparsomme restfortetninger etter pneumoni. I høyre midtlapp fortil og lateralt høyre overlapp en liten henholdsvis intraparenchymal og subpleural lymfeknute. Paraseptalt emphysem apicalt og dorsalt i begge underlapper. Ingen bronkieektasier. Ingen pat. oppfyllinger i hilus, mediastinum eller axiller. Upåfallende skjelett. R: Restfortetninger høyre side etter pneumoni.

RG Dynamisk svelgfunksjon. Ingen tidligere undersøkelser til sammenligning. Undersøkelse med vannløselig tynn -og tyktflytende kontrast i to konsistenser, sideopptak. Redusert boluskontroll med tungemuskulaturen der deler av bolus blir liggende over munngulvet. Forsinket svelgrefleks som utløses når bolus er på nivå med epiglottis, da løft av os hyoideum og bløte gane. Redusert epiglottisinversjon. Aspirasjon med hosterefleks. Tidsnok relaxasjon av musculus cricopharyngeus og overgang av bolus til øsofagus. Restbolus både vallecula og sinus piriformis betinget i redusert svelgkraft i tillegg til epiglottisdysfunksjon. Mengde restbolus øker med økende konsistens på bolus. Gjentatt ettersvelging av restbolus fra munnhulen og pharynx, inntrykk av redusert koordinasjon mellom orale og pharyngeale fase. R: Aspirasjon. Forsinket svelgrefleks. Epiglottisdysfunksjon. Redusert svelgkraft og redusert koordinasjon mellom orale og pharyngeale fase.

Fysikalsk undersøkelse SPPB (Short Physical Performance Battery) 7/12: statisk balanse – 4/4 4 m gangtest (7, 63 sek) – 2/4 reise/sette seg x 5 – 1/4 Ganghastigheten – 0, 52 m/sek – plasserer ham i kategorien skrøpelig og indikerer økt risiko for fall. Kommentar og vurdering Han blir ustødig og må ta støttesteg under gangtesten. Er noe ustødig i gange og bør ha følge.

Forløp og behandling Under oppholdet har han fått Kabiven perifer i kombinasjon med moset mat og drikke Sannsynlig at hans dysfagi representerer antipsykotika-bivirkning fra Cisordinol® som han har brukt siden 2005. I samråd med psykiater nedtrappes Cisordinol® med 4 mg ukentlig til seponering Serumspeil av Cisordinol® under oppholdet: s-Zuklopentiksol 35 nmol/L (7 -30) PS: overså at han har behovsmedisinen klorprotiksen (Truxal®, også et antipsykotikum). Han bruker Truxal som sovemedisin, 4 tbl. 25 mg til natten.

Desember 2018: Kontroll av svelgfunksjon etter Cisordinol-seponering i juni 2017 14. 12. 2018 09: 27 RG dynamisk svelgfunksjon Sammenlignet med tilsvarende undersøkelse 30. 05. 17. Undersøkelse med vannløselig tynn- og tyktflytende kontrast samt brød med kontrast. Sideopptak. Utført i samarbeid med logoped. Som før redusert boluskontroll med tungemuskulaturen der endel legger seg under tungen, men fin lukking av bakre munnhule. Forsinket utløsning av svelgrefleks med løft av os hyoideum og den bløte gane ved tyntflytende og blød, men tidsnok utløsning ved tyktflytende. Manglende epiglottisinversjon ved tyntflytende, men iallefall noe fleksjon ved tyktflytende og brød, kan tildels være betinget i tyngdekraft fra bolus. Tidsnok relaxasjon av musculus cricopharyngeus og overgang av bolus til øsofagus. Endel restbolus i vallecula og sinus piriformis, men det meste passerer etter gjentatte svelginger. Sannsynlig kombinasjon av redusert svelgkraft og epiglottisdysfunksjon. Ingen aspirasjon undersøkelsen. R: Generelt betydlig bedrede forhold. Forsinket svelgrefleks, epiglottisdysfunksjon og redusert svelgkraft. - Pas. forteller (tlf. ) at svelgefunksjonen og talen er blitt mye bedre
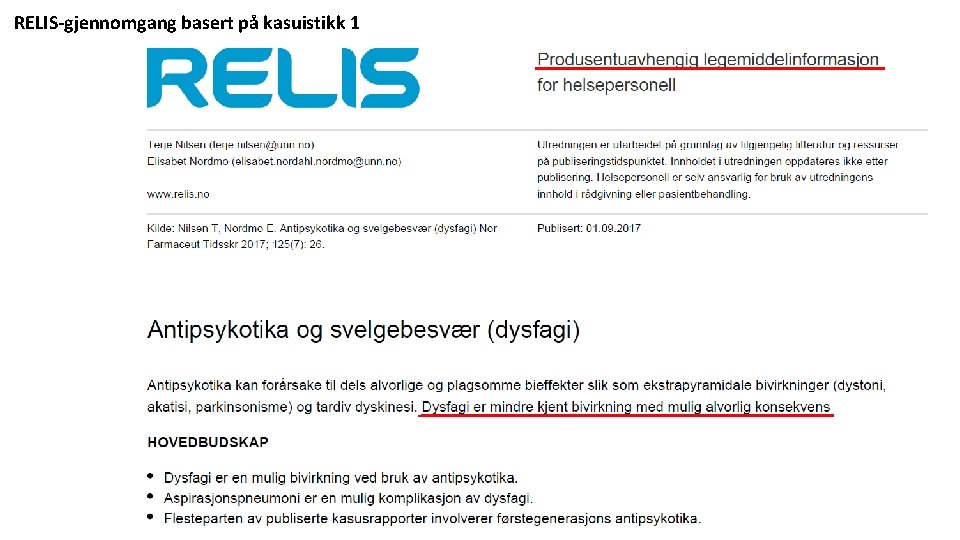
RELIS-gjennomgang basert på kasuistikk 1

Kasuistikk 2 – dysfagi og død pga. olanzapin, i. NPH, begge eller annet? Familie og sosialt 76 år, enslig, er på omsorgssenter. Tidligere sykdommer Bipolar lidelse, brukt olanzapin siden 2009. Påvist mild kognitiv svikt. Nevrologisk utredet 2013 pga. redusert gangfunksjon og falltendens. Malignt melanom -80, fibromyalgi, kompresjonsfraktur (osteoporose), DVTx 2 (marevanisert). 2012 kolpografi og reseksjon av cervix uteri pga. uterovaginalt fremfall og stort cystocele. Aktuelt (12. oktober 2018) 4 ukers sykehistorie med fallerende allmenntilstand. Har pleid å sitte oppe i rullestol og spise selv med tilrettelegging. Nå sengeliggende og må mates. Ikke klart å få i seg mat, drikke eller medisiner. Kaster opp hver gang hun spiser/drikker. Ikke hatt diarre. Utredet med CT-caput, rtg. thorax, EKG, blodprøver og UL av lunger uten unormale funn. Innlegges for utredning. Pas. er kognitivt svekket og det er vanskelig å få god anamnese.

Legemidler Adalat Oros 60 mg depot, 1 + 0 + 0 Atorvastatin 20 mg, 1 + 0 + 0 Brintellix (antidepressivum) tbl. 5 mg, 1 + 0 + 0 Furix retard 30 mg depot, 1 + 0 + 0 Hiprex tbl. 1 g, 1 + 0 + 0 Nycoplus D 3 vit 20 mcg, 1 + 0 + 0 Nycoplus magnesium 350 mcg, 1 + 0 + 0 Olanzapin (antipsykotikum) tbl. 10 mg, 1 + 0 + 0 Orfiril 300 mg depot, 1 + 0 + 2 + 0 Orfiril 150 mg depot, 1 + 0 + 0 Paracet tbl. 1 g, 1 + 0 + 1 Somac tbl. 40 mg, 1 + 0 + 0 Trio. Be tbl. , 1 + 0 + 0 Eliquis tbl. 2, 5 mg, 1 + 0 + 1 Inderal tbl. 160 mg depot, 1 + 0 + 0 Artelac øyedr. , 1 + 0 + 1 bilat. . Laxoberal dr. , 10 dråper kl. 18. 00 Afipran tbl. 10 mg, 1 inntil x 3

Status presens Ligger i sengen ved undersøkelse, ikke orientert for tid og sted. Samarbeider dårlig. Angir smerter i hele kroppen ved undersøkelse, mest smerter i nedre del av buken. Puls 105 rglm. , BT 150/90, resp. frekvens 20, Sp. O 2 95 % uten oksygen og temp. 36, 6 Abdomen: bløt, øm i nedre del av buken, mest i hø. nedre fossa, ikke slippøm Lab. : INR 1, 4, CRP 18, Na 147, K 3, 2, albumin 36, 4, Ca 2, 52, Mg 0, 66, GFR 58, kreat 84, FT 4 26, valproat serumspeil <86 (300 -700)

Forløp og behandling Pas. har sittet i rullestol siste 3 år grunnet ustødig gange og nedsatt kraft i beina. Før det oppegående med rullator. Nå raskt forfall av en som pratet mye, spiste og drakk selv. Siden september afasi, svelgvansker og raskt avtagende allmenntilstand. Kvalme og brekninger. Hypernatremi korrigeres med i. v. væske. Rtg. oversikt abdomen antyder obstipasjon, men allmenntilstanden bedres ikke av Movicol og normal passasje av avføring.

Pas. får besøk av slektning, jeg overhører dem prate hyggelig sammen i korridoren om bl. a. familie. Pas. angir svelgevansker, og har store vansker med å svelge tabletter. Pas. gir ikke klare svar på spørsmål. Pas. har ikke dysartri i begynnelsen, men noe svak stemme, forholdsvis lite ansiktsmimikk og mulig bradykinesi. Ukjent hvorfor pas. sitter i rullestol og ikke er oppegående. Ingen rigiditet i armer. Mistenker at antipsykotikumet olanzapin forårsaker dysfagi, og nuller den ut. Olanzapin gjeninnsettes imidlertid fordi familien krever det og fordi psykiater vurderer at det er livsviktig for pas. å bruke antipsykotikum. Etter hvert klarer pas. ikke å svelge tabletter, og det gis Zyprexa® (olanzapin) i. m. .

17. 10. 2018 CT-collum med i. v. kontrast R: Oppfyllinger i paranasale sinus hvorav polyppøs oppfylning utgående fra cranialt venstre side og mulig mukocele ventralt samme side. Utseende på tunge som kan gi mistanke om hypoglossus-parese. Klinikk på dette? Tilsynsnotat ØNH, 18. 10. 18 «Er nå inneliggende pga. fire uker med fallerende allmenntilstand og svelgvansker. Ikke klart å få i seg mat, drikke og medisiner. Kommer henvist med spørsmål om patologi oro- og hypopharyx pga pasientens plager med svelgvansker. Pasienten kommer liggende i seng og ved anmneseopptak er pasienten verken klar, orientert eller samarbeidsvillig. Snakker uklart og usammenhengende og lar seg ikke undersøke i det hele tatt……Anbefaler MR-caput (n. hypoglossus parese og videre utredning av nevrolog pga. uttalt kognitiv svekkelse. » ØNH-lege ordinerer Prednisolon-kur 60 mg x 1 i 5 dager, så nedtrapning med 10 mg daglig for pansinusitt. Hvis allmenntilstanden bedrer seg, kan operativ behandling av pansinusitt vurderes. Pas. samarbeider ikke tilstrekkelig til å kunne utføre dynamisk svelgundersøkelse (videofluoroskopi) MR-caput 20. 18 R: Mulig nevrovaskulær kontakt mellom venstre nervus hypoglossus og gracil ACIP, men høyst usikkert om dette kan ha klinisk relevans. Det påvises ellers ingen patologi i området. Økende grad av substanstap.
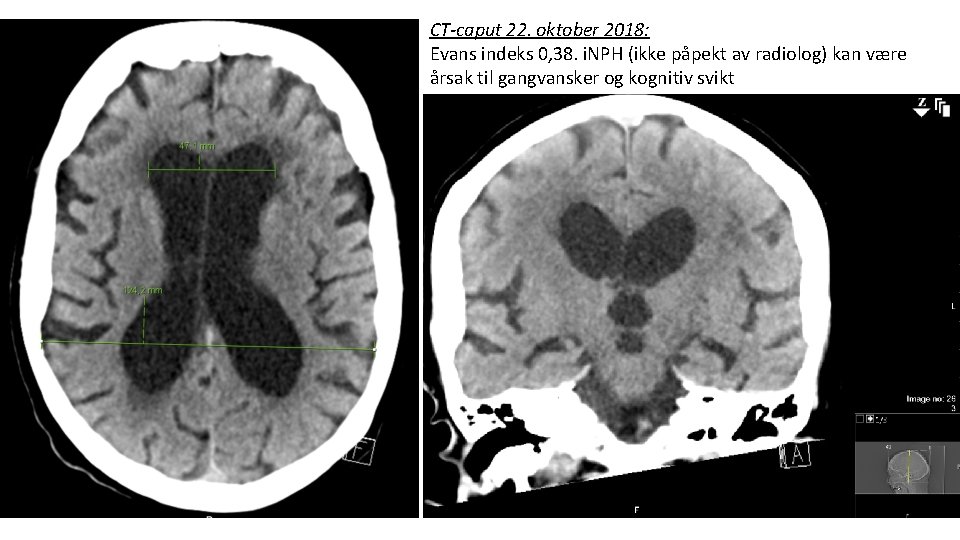
CT-caput 22. oktober 2018: Evans indeks 0, 38. i. NPH (ikke påpekt av radiolog) kan være årsak til gangvansker og kognitiv svikt
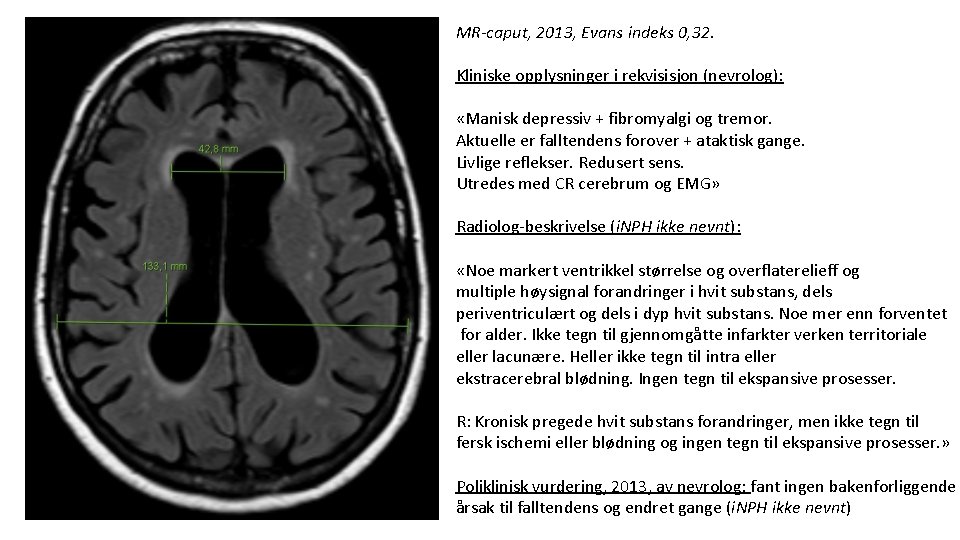
MR-caput, 2013, Evans indeks 0, 32. Kliniske opplysninger i rekvisisjon (nevrolog): «Manisk depressiv + fibromyalgi og tremor. Aktuelle er falltendens forover + ataktisk gange. Livlige reflekser. Redusert sens. Utredes med CR cerebrum og EMG» Radiolog-beskrivelse (i. NPH ikke nevnt): «Noe markert ventrikkel størrelse og overflaterelieff og multiple høysignal forandringer i hvit substans, dels periventriculært og dels i dyp hvit substans. Noe mer enn forventet for alder. Ikke tegn til gjennomgåtte infarkter verken territoriale eller lacunære. Heller ikke tegn til intra eller ekstracerebral blødning. Ingen tegn til ekspansive prosesser. R: Kronisk pregede hvit substans forandringer, men ikke tegn til fersk ischemi eller blødning og ingen tegn til ekspansive prosesser. » Poliklinisk vurdering, 2013, av nevrolog: fant ingen bakenforliggende årsak til falltendens og endret gange (i. NPH ikke nevnt)
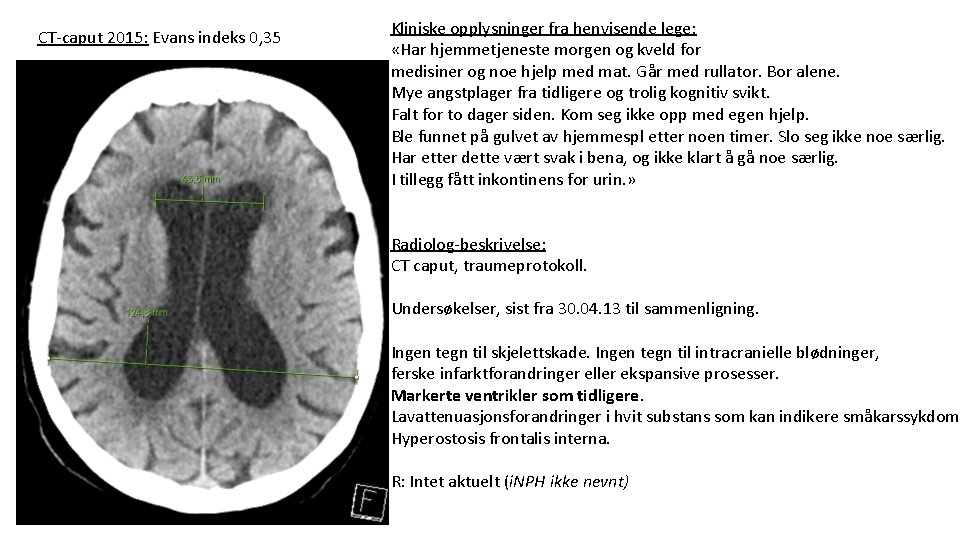
CT-caput 2015: Evans indeks 0, 35 Kliniske opplysninger fra henvisende lege: «Har hjemmetjeneste morgen og kveld for medisiner og noe hjelp med mat. Går med rullator. Bor alene. Mye angstplager fra tidligere og trolig kognitiv svikt. Falt for to dager siden. Kom seg ikke opp med egen hjelp. Ble funnet på gulvet av hjemmespl etter noen timer. Slo seg ikke noe særlig. Har etter dette vært svak i bena, og ikke klart å gå noe særlig. I tillegg fått inkontinens for urin. » Radiolog-beskrivelse: CT caput, traumeprotokoll. Undersøkelser, sist fra 30. 04. 13 til sammenligning. Ingen tegn til skjelettskade. Ingen tegn til intracranielle blødninger, ferske infarktforandringer eller ekspansive prosesser. Markerte ventrikler som tidligere. Lavattenuasjonsforandringer i hvit substans som kan indikere småkarssykdom. Hyperostosis frontalis interna. R: Intet aktuelt (i. NPH ikke nevnt)

Ergoterapeut, 22. oktober 2018: Pas. mobilisert ved hjelp av personløfter og seil over til rullestol. Pas. ga uttrykk for at deler av forflytningen var ubehagelig (særlig i det pas. skulle ned i stolen). Pas. ble tatt med på treningsrommet for gjennomføring av MMSE og klokketest. Pas. var i utgangspunktet positivt innstilt, og fortalte at hukommelsen hadde blitt dårligere, og at pas. følte seg som 100 år… Det ble raskt klart at pas. ikke var i form til å bli utsatt for kognitiv undersøkelse. Pas. strevde med å formidle fødselsdatoen: klarte å si «tjueniende» , men ikke måned eller årstall. Prøvde å formulere dette, men klarte allikevel ikke å uttrykke seg så det ble forståelig. Pas. kunne ikke si i hvilken by pas. befant seg i. Pas. fikk etter hvert vondt i magen, og meddelte at pas. ikke orket mer. Magesmertene avtok da setet ble vippet bakover. Pas. satt oppe i rullestol og hadde besøk av slektning.

Legenotat, 22. 10. 18 «Tilkalt av pårørende på dagligstuen. Plutselig ikke kontaktbar 14. 30. Sitter i rullestol, hengende litt mot høyre. Åpne øyne, blikkdeviasjon til høyre. Sidelike pupiller med symmetrisk reaksjon på lys. Lett hengende munnvik ve. side. Reagerer initialt ikke på tiltale eller smertestimuli, og tar ikke instruks. Flyttes over i seng hvor puls, BT, O 2 -saturasjon og blodsukker en er normalt. EKG viser sinusrytme. Våkner mer til, og følger enkelte instrukser, men slappere enn tidligere. » Haste CT-caput rekvireres av legen og viser intet aktuelt. «Etter hvert tilbake til habituell tilstand. Gjeninnsetter Zyprexa i. m. fra i kveld» 24. 10. 18 Innleggelse av picc-line for ernæring, pas. klarer ikke nasogastrisk sonde

Tilsynsnotat alderspsykiatri 24. 10. 18 (utdrag): Kjent bipolar lidelse type I siden pas. var 21 år gml. , brukt litium fra 1964 -2009. Sluttet med litium pga. litiumforgiftning, sannsynligvis pga. interaksjon med annen medisin Skiftet til kombinasjon med valproat og olanzapin, ikke hatt svingninger i sin bipolare lidelse siden, unntatt en depressiv episode høsten 2017 Nærmeste pårørende bekymret forverring av bipolar lidelse uten beskyttelse av medisin, som de har sett mange ganger før. De er usikre på samtykkekompetansen til pas. , og ønsker råd mht. behandling av bipolar sykdom Pas. fremstår mer preget av delir og ordletingsvansker enn forverring av sin bipolare sykdom. Jeg klarer ikke å få frem at pas. er deprimert, maniform eller psykotisk Frem til noen mnd. siden spist godt, spist selv, være oppe hele dagen (i rullestol), ute og kost seg mye i sommer. Nå et par måneder helt sengeliggende, ikke tatt til seg næring, verken væske eller fast føde. Store problemer med å ta til seg medisiner, vært mye kvalm, brekt seg og kastet opp. Omsorgssenteret har vært redd for at pas. ikke fikk i seg psykofarmaka.

Det å finne ord har vært vanskelig det siste året, men har variert. Den siste tiden har det vært enda mer vanskelig å uttrykke seg, dette har klart frustrert pas. . Niesen og søsteren kjenner ikke igjen plagene som en del av pas. psykiske lidelse. De er redd for at pas. uten medisin kan få forverring. Pas. har de siste årene vært veldig opptatt av å ta sin forebyggende medisin (valproat, olanzapin), ønsket denne og samarbeidet rundt den. De oppfatter det nå ikke slik at pas. ikke ønsker å samarbeide om medisin, men at pas. ikke klarer. De mener svelgvanskene kom helt brått, pas. har alltid før svelget store begre medisin uten problem. Vurdering (psykiater) Den psykiske lidelsen virker ikke å være forverret. Pas. har tidligere raskt blitt alvorlig syk uten beskyttelse, og slik pas. fremstår, vil pas. trolig ikke overleve en forverring. Anbefaler klart at pas. i det minste bruker antipsykotisk medisin, pas. har tålt olanzapin over tid. Bråseponering av slike psykofarmaka kan i seg selv bidra til forverring. Anbefaler at pas. får depotinjeksjon med olanzapin når det er vanskelig å innta i tablettform.

EEG 25. 10. 18 (inkonklusiv) Patologisk EEG med litt langsom bakgrunnsaktivitet og moderat økt innslag av langsom aktivitet over fremre og midtre cerebrale regioner, et uspesifikt funn som taler for cerebrale funksjonsforstyrrelser. I nevnte områder sees noen få suspekte epileptiforme komponenter. Disse har usikker epileptogen betydning da slike funn kan sees som ledd i en encephalopati. Det sees ingen subklinisk anfallsaktivitet. Ingen paroksysmale utbrudd, ingen periodiske komplekser, ingen trifasiske bølger. Aktivering ikke foretatt. Logoped, 25. 10. 18 Pas. ligger i sengen, er skeptisk til hvorfor jeg er der. Lett slapp dysartri og kommunikasjonsvansker. Bruker neologismer og har usammenhengende tale. Gir tydelig uttrykk for ikke å ønske hjelp, og for at jeg tvinger i pas. noe ekkelt å drikke. Pas. er ikke samarbeidsvillig, vil ikke åpne munnen, vil ikke smake på eplejuice med fortykning, vil ikke snakke, pas. sier at pas. ønsker å være i fred. Stimulerer larynks, halsmuskler og kjeve. Ingen spontan svelging observert. Pas. har mye bevegelse i kjeven vertikalt og øynene beveger seg mye. Gi pas. fortykket drikke. Gjennomfør svelgtest så snart pas. er samarbeidsvillig eller vil ha noe å drikke. Ekko-cor 25. 10. 18 (deklive ødemer og pro-BNP stiger til 1111): Begrenset innsyn, pas. lite samarbeidsvillig. Sinusrytme frekvens 65. Normalt dimensjonert ve. ventrikkel med symmetriske kontraksjoner. Global funksjon synes normal, EF i normalområdet visuelt bedømt. Hø. ventrikkel synes normaldimensjonert.

Nevrologisk tilsyn 29. 10. 18 «Pas. er vanskelig å vurdere klinisk. Anbefaler gastroskopi. Klinikken passer ikke med encefalitt. Hvis det utføres spinalpunksjon, anbefales sendeprøver til Haukeland med spørsmål om antistoffer mot NMDA og VGKC i tillegg til vanlige encefalitt antistoffer. Cerebral vaskulitt er lite sannsynlig uten tilsvarende MR-funn. SR på 23 kan forklares med sinusitt. Man kan ev. vurdere CTD-screening med tanke på systemsykdom. » Gastromedisinsk tilsyn 29. 10. 18 «På spørsmål om pas. ønsker å gjennomføre gastroskopi-undersøkelse svarer pas. veldig tydelig «nei» og det ser ut til at pas. er innforstått med hva denne undersøkelsen innebærer. Pas. svarer at pas. vil helst være i fred og ikke ønsker noen som helst utredning. Det blir umulig å gjennomføre gastroskopi uten tvang og undersøkelsen har neppe behandlingsmessige konsekvenser. CT-thorax/abdomen er bestilt. Dersom peroralt inntak av mat ikke bedrer seg, kan pas. ernæres videre parenteralt eller vurdere PEG-sonde. » CT-thorax, abdomen og bekken 30. 10. 2018: u. a.

Pas. utskrives 31. 10. 18 til omsorgssenter, vurdere PEG-innleggelse om 1 mnd. . Vår vurdering er at pas. sin allmenntilstand har forverret seg betydelig under oppholdet. Pas. ligger for det meste, svelger dårligere enn ved innleggelsen og sier svært lite. Ved utreise er pas. febril (blodkultur tatt 31. 10. 18 er negativ), og har sinustakykardi 120 -140. Medisiner ved utreise Trio. Be tbl. 1 + 0 + 0 Vit. D 3 tbl. 20 mcg 1 + 0 + 1 + 0 Enoksaparin sc 60 mg 1 + 0 + 1 Mometason nasal inh 50 mcg 2 + 0 + 2 Hypromellose øyedr 3, 4 mg/ml 1 + 0 + 1 Olanzapin depotinj. i. m. 240 mg x 1 hver 4. uke, neste 23. 11. 2018

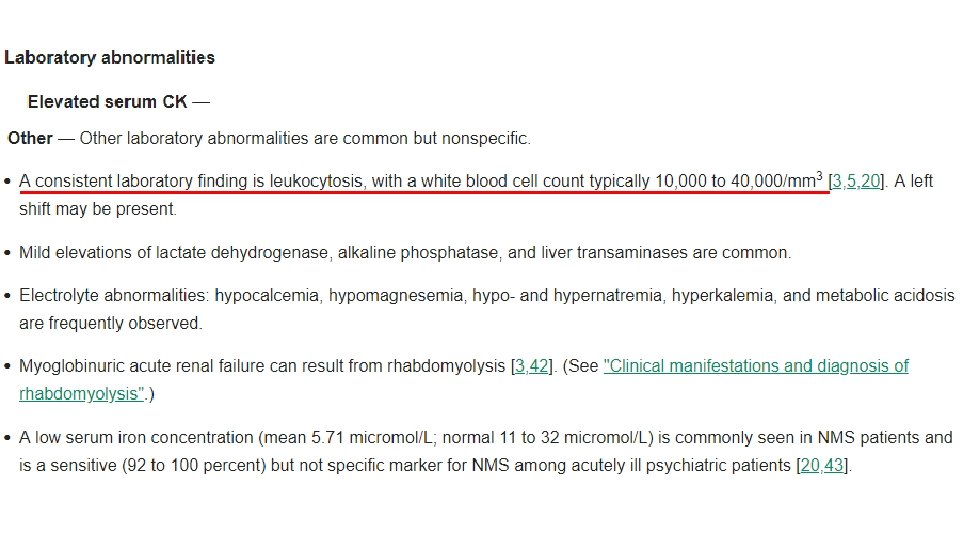
Informasjon fra lege ved omsorgssenter etter utskrivelse: Primo november 2018 feber enkelte dager. Stadig dårligere allmenntilstand, pareser i alle ekstremitetene, lett tremor samt rigiditet. Apnéperioder. Våken, men snakker ikke og er vanskelig å kommunisere med. Puls 107 -118, ingen takypne. BT 170/100, enkeltmålinger systolisk opptil 185 (tidligere 140 -150/100). CRP svingende 20 -50, ikke påvist infeksjonsfokus. Medio november bedret allmenntilstanden seg, spiste og drakk noe selv i tillegg til parenteral ernæring. Stabil situasjon hvor pas. var våken og kunne snakke noe fra 10. 11 -08. 12. I denne perioden afebril, BT ble ikke målt. Fikk Zyp. Adhera® (olanzapin depotinjeksjonsvæske) 210 mg den 22. 11. 18. Fra 08. 12. 18 dårligere kontakt med pas. . Normal U-Stix og UL-lunger. Ingen meningittmistanke. Puls 134, BT 213/143 og temp. 37, 8 den 10. 12. 18. Temp. steg til 38, 5 den 11. 12. Blodprøver 12. 18: Hb 15, 0, leukocytter 21, 6 (80 % granulocytter), trc 313 og CRP 84. Pas. ble da oppfattet som terminal, målinger avsluttes og pas. dør 15. 12. 18. Sepsis tolkes som dødsårsak. I ettertid tenker vi at malignt nevroleptikasyndrom kan være dødsårsak. Da pas. var innlagt på UNN var det ikke forhøyet CK, men iflg. Up. To. Date kan malignt nevroleptikasyndrom foreligge uten økt CK. Forvirring, feber, leukocytose, dysautonimi, rigiditet, lett tremor samt manglende funn av infeksjonsfokus taler for malignt nevroleptikasyndrom som dødsårsak.

Symptomer og funn innfrir kriteriene for malignt nevroleptikasyndrom (Up. To. Date). MEN: dødsårsaken kan også være i. NPH. Studier viser at i. NPH kan forårsake dysfagi, og iflg. Up. To. Date kan endestadium av i. NPH være akinetisk mutisme. Alternativt kan både olanzapin-bivirkninger og i. NPH ha forårsaket pasientens død, eller dødsårsaken være en annen. Fra Rikshospitalets i. NPH-veileder: i. NPH er en nevrodegenerativ tilstand. God støtte i litteraturen for at i. NPH er en progressiv tilstand. I en studie av forskere i Gøteborg, var 5 -års dødeligheten for «sannsynlig» i. NPH 87, 5 %. Sjansen for å dø var 3, 8 ganger høyere enn for en person i samme alder uten sykdom. Studier har vist at prevalensen øker markant med alderen. I en studie var prevalensen av sannsynlig i. NPH 0, 2 % i aldersgruppen 70 -79 år, og 5, 9 % i aldersgruppen >80 år.

Diagnosen malignt nevroleptikasyndrom er ikke klart definert



- Slides: 60