Antimikrobiln terapie 8 MUDr Renata Tejkalov Antibiotick stedisko

Antimikrobiální terapie 8 MUDr. Renata Tejkalová Antibiotické středisko FNUSA 15. 4. 2009

Nitroimidazoly • Historie : • 1955 izolace azomycinu (2 -nitroimidazol) ze Streptomycét, laboratoře Rhone. Poulenc Co ve Francii • Účinek ověřen na původci protozoární kolpitidy Trichomonas vaginalis, později zjištěn účinek na améby, lamblie a anaerobní infekce

Nitroimidazoly • Humánní medicína • Veterinární medicína • Metronidazol (Efloran, Entizol, Kli on…) • Ornidazol(Avrazor) • • • tinidazol • secnidazol • nimorazol carnidazol dimetridazol ipronidazol

Účinnost Antiparazitární protozoa -G. lamblia, T. vaginalis, E. histolytica, Balantidium coli, Blastocystis hominis) Antibakteriální anaeroby

Antibakteriální účinek • Dobrá účinnost • Rezistence: • • • Propionibacterium spp. Bacteroides spp. Fusobacterium spp. C. perfringens Peptococcus spp. Peptostreptococcus spp. Veillonella spp. Eubacterium spp. Campylobacter spp. , H. pylori (? ? ) • M. tuberculosis

• • • Mechanismus účinku: Inhibice syntézy nukleových kyselin Účinek baktericidní Vyučování močí 60 -80% Vylučování stolicí 6 -15% Metabolizovány v játrech, konjugace na antibakteriálně méně účinné metabolity • Rezistence: • Vzácně u anaerobů, je možná u trichomonád a améb

Indikace: • trichomoniáza • Infekce vyvolané Clostridium spp. a Bacteroides spp. (celulitidy, abscesy) • Nekrotizující stomatitida + peridontální infekce • Cl. diff. - pseudomembr. kol. • Profylaxe v chirurgii • H. pylori v kombinaci • Giardióza

Farmakokinetika metronidazolu • • Po per os podání dochází ke komplexní absorbci Cmax 500 mg po - 20 min-3 hod. biologický poločas- 6 -11 h. Dobrá absorpce ze střeva -(>90) nízká vazba na bílkoviny séra -( <20%) dobrá distribuce do tkání (distribuční objem 0, 6 -1, 1 l/kg), v MMM se objevuje 90 min. po per os dávce, ve vaginálním sekretu, prostatě a pleurálním výpotku • Intenzivně se metabolizuje v játrech, vylučuje se ledvinami

Metabolismus • Vyučování močí 60 -80% • Vylučování stolicí 6 -15% • Intenzivně metabolizován v játrech (konjugace v játrech na slabě účinné metabolity –glukuronid)

Nežádoucí účinky • nervový systém - perif. neuropatie, křeče, závratě, poruchy vědomí • leukopenie, útlum k. d. • HUS • stomatitis, kovová chuť v ústech • GIT – 3% nevolnost, zvracení, nechutenství • antabusový efekt (nesnášenlivost alkoholu)

Kontraindikace • • • Onemocnění CNS Útlum kostní dřeně Těhotenství Opatrně při onemocně ích jater Nepít alkohol!

Dávkování • • • Entizol (metroniodazol) tbl 250, 500 vag. tbl 500 Avrazor (ornidazol) tbl 500 inj. 500 U anaerobních infekcí: 2 -3 x denně 500 mg Trichomonóza, lamblióza: 3 x denně 250 mgnebo jednorázově 1, 5 g
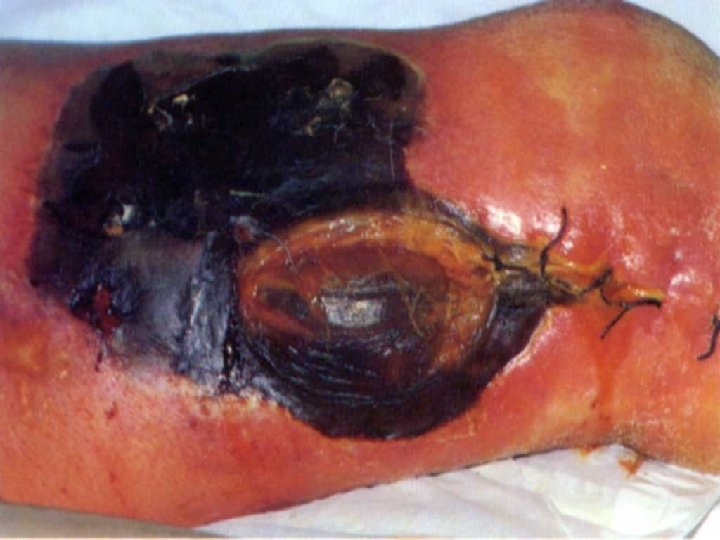

Anaerobní infekce: • nesnadno vznikají (spíše sekundární patogeny) • obtížně se diagnostikují • velmi svízelně se hojí
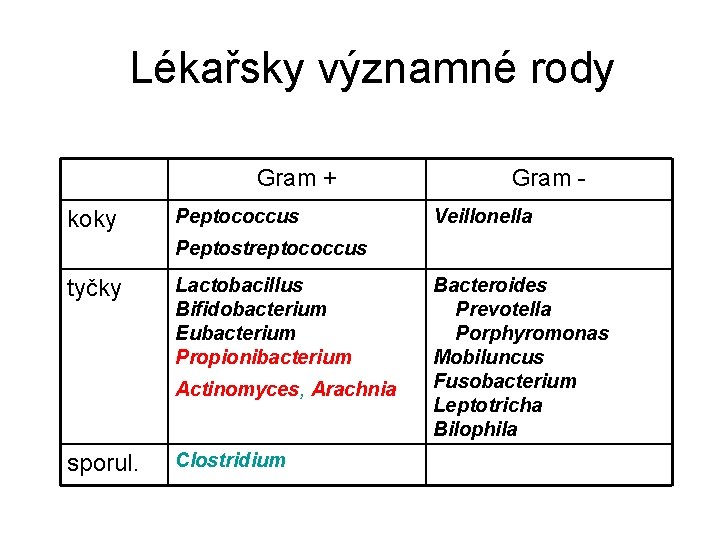
Lékařsky významné rody Gram + koky Peptococcus Gram Veillonella Peptostreptococcus tyčky Lactobacillus Bifidobacterium Eubacterium Propionibacterium Actinomyces, Arachnia sporul. Clostridium Bacteroides Prevotella Porphyromonas Mobiluncus Fusobacterium Leptotricha Bilophila

Výskyt anaerobů v organismu • dutina ústní 50 -100 druhů 108/ml, 50 -90% anaerobů • tračník 100 -500 druhů 1011/ml, >99% anaerobů • vagína 108/ml, 75 -90% anaerobů • kůže mazové a potní žlázy

Infekce vyvolané anaeroby • absces mozku • subdurální empyém • endoftalmitida • paradentóza infekce zubního kanálku • • odontogenní infekce • chronická situsitida, mesotitida, mastoiditida • • peritonzilární absces • • aspirační pneumonie • • plicní absces, empyém jaterní absces peritonitida nitrobřišní abscesy apendicitida záněty malé pánve u žen kousnutí zvířetem diabetická noha klostridiové infekce aktinomykóza

Kdy myslet na anaerobní infekci ? • • lokalizace (fyziologická anaerobní flóra) zhmoždění, ischémie, cizí těleso, . . . chronický proces infekce sdružená s karcinomem zápach tvorba plynu sterilní hnis (zvl. při pozit. mikroskopii)

Mikrobiologická diagnostika • mikroskopický průkaz – aktinomycéty, klostridia • kultivace – podmínky odběru a transportu – falešná pozitivita a negativita • plynová chromatografie, HPLC • průkaz antigenů, toxinů • genetické metody

Možnosti léčby • chirurgie (radikální) • ATB • zlepšit dodávku kyslíku, prokrvení tkáně • komplexní terapie

Antibiotika Obecně: vyšší dávkování, delší dobu • -laktamy špatný průnik vysoké dávkování • MET, CMF výborný průnik NÚ • KLI dobrý průnik intraleukocytární transport NE: AMG, FQ, COL, COT, CTZ,

Intraabdominální infekce • většinou způsobeny insuficiencí stěny gastrointestinálního traktu, • peritonitidy (primární, sekundární, terciární), • lokalizované abscesy • náhlé příhody břišní

Náhlé příhody břišní zánětlivého typu (nejsou asociovány s chirurgickým výkonem ) • Tento typ infekcí charakterizuje například primární peritonitida, kterou lze definovat jako difúzní bakteriální infekci bez ztráty integrity GIT. – Často vzniká hematogenní cestou. – Je zpravidla vyvolána jedním bakteriálním druhem a je tedy monomikrobiální. – Jako etiologické agens se nejčastěji uplatňují kmeny Escherichia coli (40 -60 %), Streptococcus pneumoniae (15 %), Enterococcus sp. a Streptococcus pyogenes.

Infekce v místě operační rány (event. traumatu) • Charakter infekcí v místě operační rány nebo traumatu je podmíněn typem chirurgického výkonu nebo traumatu a lokalizací. • Nejčastější formou těchto infekcí jsou: – sekundární peritonitida, způsobená průnikem bakteriálních patogenů z gastrointestinálního traktu do peritoneální dutiny, je vždy smíšenou infekcí, na níž se podílejí aerobní i anaerobní střevní bakterie, – intraabdominální abscesy • V prevenci infekcí v místě operačního výkonu má důležitou roli profylaktická aplikace antibiotik.

Riziko infekce v místě operačního výkonu je podmíněno následujícími faktory: – stav pacienta (např. obezita, vysoký věk, diabetes, hypoxemie, terapie kortikoidy), – předoperační péče (např. předchozí antibiotická léčba, dlouhá předoperační hospitalizace), – vlastní provedení operace (např. peroperační kontaminace, dlouhotrvající operace, nadměrná kauterizace, implantace cizího materiálu, drenáž rány). • Infekce v místě operačního výkonu jsou rovněž ovlivněny místně specifickou bakteriální flórou, která většinou představuje endogenní zdroj infekce. –

Žaludek a jícen: Počet bakterií v jícnu a žaludku je za normálních podmínek menší než 103 cfu/ml. Nejsou přítomny obligátně anaerobní bakterie. Mikrobiální flóru tvoří alfa-hemolytické streptokoky, laktobacily, kvasinky a další orální bakterie. Je zde přímá souvislost mezi p. H žaludku (normálně 2 -3) a počtem bakterií. V případě achlorhydrie u karcinomu žaludku stoupá počet bakterií až na 106 cfu/ml. Rovněž anestezie redukuje množství žaludečních kyselin a podmiňuje vzestup počtu bakterií. Duodenum a jejunum: Počet bakterií v duodenu a jejunu se pohybuje v rozmezí 102 -104 cfu/ml. Primárně se jedná o streptokoky a laktobacily, bakterie orální mikroflóry a vzácněji enterobakterie a bakteroidy.

Ileum: S klesající vzdáleností od ileocékální chlopně stoupá počet bakterií až na 106 cfu/ml. Laktobacily a streptokoky stále dominují. V terminální části ilea se zhruba ve stejném poměru nachází enterobakterie a bakteroidy. Tlusté střevo: Celkový počet bakterií v tlustém střevě dosahuje 3. 8 x 1012 -14 /mg suché stolice. Anaerobní bakterie významně převažují nad aerobními. Mezi nejčastější bakterie patří bakteroidy, klostridia, eubakterie, bifidobakterie, anaerobní koky, escherichie, streptokoky, enterokoky a jiné. Celkový počet jednotlivých druhů dosahuje téměř 500.

• Antimikrobní profylaxe – cíl: snížit výskyt bakteriálních pooperačních komplikací, nutno dosáhnout a udržet účinnou koncentraci zvoleného antibiotika v tkáních operačního pole po celou dobu výkonu a v období bezprostředně po operaci. • Pozor- užití antibiotické profylaxe není náhradou za sterilní operační prostředí a vhodnou přípravu pacienta.

Antibiotika vhodná k profylaktickým režimům v chirurgii • K profylaxi lze obecně doporučit přípravky s užším spektrem účinku : – oxacilin, – cefalosporiny I. nebo II. generace – kombinované aminopeniciliny (ampicilin/sulbactam, amoxicilin/kys. klavulanová), – nitroimidazoly (metronidazol, ornidazol).

Základní přístup k terapii infekcí v místě operačního výkonu • Komplexní terapie: • Chirurgické ošetření – peritonitida - operační revize – intraabdominální absces - cílená punkce a drenáž nebo operační revize – velmi důležitý předpoklad úspěšné léčby • výkon by měl být realizován v co nejkratším intervalu od stanovení diagnózy s cílem zabránit dalšímu patogennímu vlivu bakterií a toxických produktů na makroorganismus • Antibiotická léčba • Intenzivní péče o nemocného

Infekce v místě operačního výkonu peritonitida • Základním požadavkem pro antimikrobní terapii pooperativní peritonitidy je dobrá účinnost na aerobní i anaerobní bakterie. • Mezi nejpravděpodobnější etiologická agens patří z anaerobních bakterií Bacteroides fragilis, Fusobacterium sp. , Peptostreptococcus sp. , Clostridium sp. , z aerobních pak enterobakterie a enterokoky.

Infekce v místě operačního výkonu - peritonitida • Léčba - některá vhodná schémata: – piperacilin/tazobactam event. + AMG (gentamicin) – meropenem, imipenem event. + AMG (gentamicin) – AMG + klindamycin – AMG + kombinovaný aminopenicilin + metronidazol • Při průkazu etiologické role kvasinek je nutné přidat antimykotickou léčbu (např. flukonazol). • Po stanovení vyvolávajících bakterií a jejich citlivosti k antibiotikům je vhodná kauzální antibioterapie.

Infekce v místě operačního výkonu intraabdominální absces, pankreatická píštěl • Bakteriální etiologie je podmíněna typem chirurgického výkonu a lokalizací abscesu. • Antibioterapie - některá vhodná schémata: – gentamicin (event. jiný aminoglykosid) + + klindamycin + kombinovaný aminopenicilin + metronidazol – piperacilin/tazobactam – meropenem/imipenem – cefoperazon/sulbactam

Kazuistika 2 • Pacient J. P. , 1969 muž • 1. 4. 2005 přijat na ARK FN USA. Přeložen z okresní nemocnice s dg. akutní pankreatitis s MODS (respirační selhávání, akutní renální selhávání), v anamneze ethylismus, hypertenze, obezita. Lab: leu 39 000, Hb 94, tromb 279, CRP 354, krea 216 • 2. 4. akutně indikován k operační revizi na I. CH. Provedena příčná laparotomie, revize dutiny břišní, nalezen rozbředlý pankreas s hnědavými nekrózami, známky difusní peritonitidy, odsáto 2000 ml zkaleného výpotku, zavedena proplachová drenáž a nutritivní jejunostomie. Ponechána laparostomie (zip) k umožnění opakovaných revizí DB • Následovaly četné chirurgické revize (ob den) po většinu doby jeho hospitalizace • Stěry z duť. břišní i výpotek zaslány na bakteriologii • ATB: přijat se zavedenou terapií piperacilin/tazobaktam (Tazocin) 4, 5 g 3 x denně
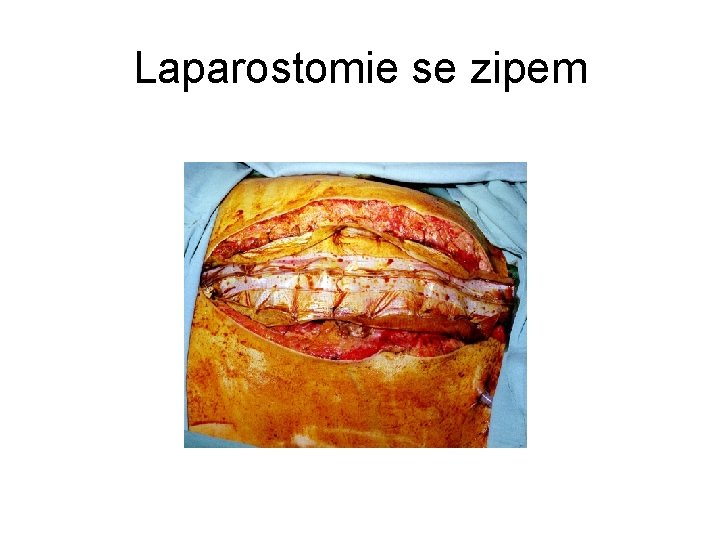
Laparostomie se zipem
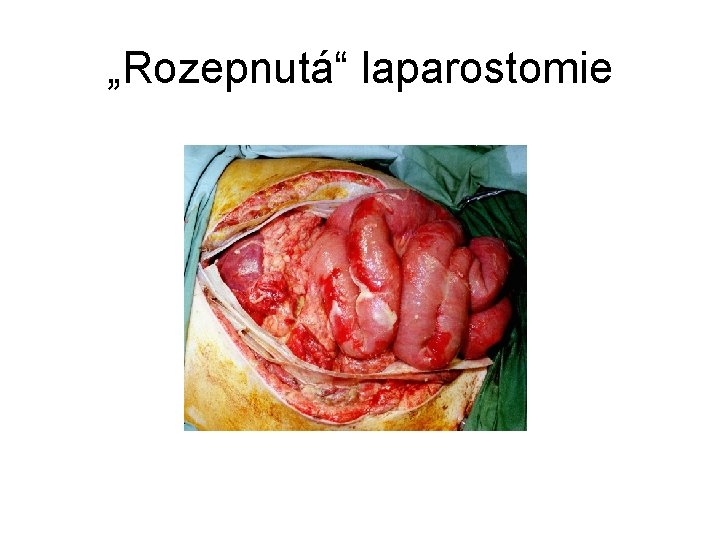
„Rozepnutá“ laparostomie

Kazuistika 2 • 3. 4. pacient nadále septický, lab. nadále vysoké zánětlivé markery, teptota 39, 6 z břicha odsáta purulentní tekutina • 4. 4. průjmovitá mnohočetná stolice, prokázán toxin C. dificille, vankomycin (Edicin) 500 mg 4 x denně do žaludeční sondy. • 5. 4. nadále septický, lab. : leu 27 000, krea 180, CRP 303, IL -6 91, prokalcitonin 1, 26. Výsledky bakteriologie: v aspirátu z břicha a ve stěrech z rány A. baumanii (PPT-R), Candida albicans - DÚ, DN, TA kolonizace stejným kmenem. Nasazen meropenem (Meronem) 2 g 3 xdenně + flukonazol (Diflucan) 400 mg 2 xdenně • 14. 4. zlepšení celkového stavu, pokles zánětlivých markerů, (lab. : leuko 16 000, CRP 178, krea 67, IL-6 55), bez průjmu a orgánových dysfunkcí, ATB ex. Nadále pokračují proplachové laváže DB

Kazuistika 2 • • • 23. 4. znovu příznaky sepse, lab: CRP 254, leuk 18000, IL- 6 106, pacient masivně kolonizován kmeny P. aeruginosa (MER –R) A. baumanii, nasazena ATB cefoperazon/sulbaktam (Sulperazon) 4 g 2 x denně + ornidazol (Avrazor) 500 mg 3 x denně 25. 4. 4 x pozitivní HK- E. faecalis, 2 x A. baumanii, terapie změněna na ampicilin/sulbaktam (Unasyn) 1, 5 g 4 xdenně + Ampicilin 2 g 4 xdenně + Gentamicin 80 mg 3 xdenně + Avrazor 500 mg 3 xdenně 4. 5. mírné zlepšení klin. stavu, ale ze stěru z retroperitonea prokázán v několika stěrech masivně a opakovaně beta-haemolytický streptokok sk. C, A. baumanii (GEN-R), P. aeruginosa (MER-R, GEN-R), 6. 5. Nadále pokračují pravidelné proplachy DB, přesto zjišťována další progrese nekrotizace pankreatu s šířením do okolního retroperitonea, lab. nadále vysoké zánětlivé markery, ( leuko 24 000, CRP 208, ). Nasazen clindamycin (Dalacin) 900 mg 4 xdenně +amikacin (Amikin) 1, 5 g 1 xdenně +ceftazidim (Fortum ) 2 g 3 xdenně, 10. 5. výrazné zlepšení, lab. : CRP 65, leuko 17 000 Po celou dobu na ARK pacient udržován na umělé plicní ventilaci, opakované pokusy o weaning (odpojení od ventilátoru) neúspěšné

Kazuistika 2 • 12. 5. pacient masivně kolonizován kmenem K. pneumoniae ESBL – DÚ, DN, TA, moč, stolice • 13. 5. opět příznaky rozvinuté sepse, lab. : leuko 28 000, CRP 152, 6 x pozitivní HK - K. pneumoniae ESBL, výraznější hnisavá sekrece z retroperitonea (prokázán kmen K. pneumoniae ESBL) nasazen proto opět meropenem (Meronem) 2 g 3 x denně, nadále pokračují proplachy DB a nekrektomie • 22. 5. stav zlepšen, lab. : leuko 12000, CRP 83, IL 7, 2, ATB ex, přestože pacient nadále kolonizován kmeny K. pneumoniae ESBL, A. baumanii, P. aeruginosa, • 4. 6. časté průjmy, prokázán opět toxin C. dificille, proto lokálně do sondy vankomycin (Edicin) 500 mg 4 x denně

Kazuistika 2 • • • 13. 6. uskutečněn úspěšně weaning (odpojení od ventilátoru). Lab. : leuk 11 000, CRP 77. Přeložen na kliniku I. CH, kde pokračují v lokální toaletě DB, pro trvající hnisavou sekreci z retroperitonea další nekrektomie. Na službě nasazen cefoperazon/sulbaktam (Sulperazon) 2 g 2 xdenně 11. 7. zjištěn biliární prosak z oblasti subhepatární. Indikována cholecystektomie gangrenozního žlučníku v terénu chronické peritonitidy při laparostomii, pro nefunkčnost zrušen zip, laparostomie ponechána k hojení per secundam, do píštěle retroperitonea zaveden proplachovací a odsavný drén pro lokální ošetřování. Zánětlivé laboratorní markery negativní, proto již bez ATB krytí, pacient afebrilní. Bakteriologie negativní , ale ve sputu prokázán methicilin rezistentní S. aureus (MRSA) (pacient izolován, zavedena bariérová opatření). 13. 7. dochází při zakašlání z k eventeraci kliček otevřeným laparostomatem, což vyžaduje adaptační resuturu stěny břišní s ponechanou drenáží retroperitonea. Revize DB neprokazuje hnisavou peritonitidu, celkový stav ani lokální nález v duť. břišní nevyžaduje ATB krytí. Postupné zlepšování, do budoucna zvažována resutura zbytkového defektu kůže po laparostomii

Kazuistika 2 • 1. 8. byl pacient přeložen zpět do sektorové nemocnice • 29. 8. se vrací zpět na I. CH s gastroparézou, ileosní. Lab. : CRP 93, leuk 15 000 • 30. 8. RTG: zhoršená pasáž gastroguodena bez překážky, zavedena nasogastrická vícekanálová sonda pro dekompresi žaludku a současnou enterální výživu (obchází paretický úsek gastroduodenum). Lab. : leuko 40 000, CRP 282. Indikováno CT a nasazen ciprofloxacin (Ciphin) 400 mg 2 x denně • 1. 9. na CT kolekce tekutiny v retroperitoneu, residua nekrotického pankreatu nadále přetrvávají, prerenálně 4 opouzdřené formace charakteru abscesu. Proto provedena punkce a drenáž (hnědavá kapalina s příměsí hnisu). Kultivačně z rány K. pneumoniae ESBL, A. baumanii, P. aeruginosa, ve sputu nadále MRSA. • 14. 9. dren ex, kolekce tekutiny na CT vymizela, lab. : leuko 16000, CRP 180

Kazuistika 2 • 1. 10. přeložen k enterální výživě na metabolickou JIP II. IK, lab. : leuko 12 000, CRP 150 • 5. 10. byl opět evakuován již jednou drénovaný absces vpravo v lumbální krajině, v místě původní punkce - kultivačně K. pneumoniae ESBL , ve výtěru z krku přetrvává MRSA • 10. postupné zlepšení, obnovena peristaltika, sekrece z abscesu ustává, ložisko mizí, obnovuje se možnost perorální výživy. Lab. : leuko 13 000, CRP 44 • 15. 10. pacient propuštěn do spádové nemocnice • 30. 10. se vrací zpět na metabolickou JIP II. IK se známkami cholangoitidy. Při revizi zjištěn ucpaný duodenobiliární stent, který byl vyměněn. ATB cefoperazon (Cefobid) 2 g 4 xdenně a ciprofloxacin (Ciphin) 400 mg 2 xdenně. Posléze přeléčena mykotická ezofagitida flukonazol (Mykomax) per os. Postupná úprava klinického stavu • 11. 1. 2006 propuštěn domů. Dále sledován na sektorové GE

Kazuistika 2 • 16. 3. 2006 kontrola na GE naší nemocnice, kde odstraněn duodenobiliární plastový stent. Popsán normální nález choledochu s rychlým odtokem kontrastní látky do duodena. Nová stentáž není indikována, předán k ambulantnímu sledování na spádovou GE

Závěr – etiologie nitrobřišní infekce • Pacient s diagnózou generalizovaná peritonitida na podkladě akutní nakrotizující pankreatitidy, celkem hospitalizován 10 měsíců na klinikách ARK, JIP I. CH, JIP II. IK • Několikrát v těžké sepsi • Postupně léčen 14 různými antibiotiky, některými vícekrát • Cena za ATB terapii 188 000 Kč • Endogenní: citlivé kmeny gramnegativní tyčky (endotoxiny), anaeroby (exotoxiny), následně enterokoky, betahemolytické streptokoky, kandidy • Exogenní? : polyrezistentní kmeny (A. baumanii, P. aeruginosa, K. pneumoniae ESBL, MRSA) - selekční tlak ATB nebo exogenní nemocniční kmeny?

Závěr Pro úspěšnou terapii komplikované nitrobřišní infekce je nezbytná : • • celková intenzivní péče chirurgické revize, drenáže a proplachy dutiny břišní adekvátní a dostatečně razantní antibiotická terapie elimimace všech zdrojů infekce (včasné odstranění kolonizovaných kanyl, katetrů …) Bez kombinace všech výše uvedených postupů nemá podávání antibiotik samo o sobě smysl (selekce dalších rezistentních kmenů). Neléčit kolonizaci, léčit pacienta!

- Slides: 46