Antimicrobianos Bases Tericas e Uso Clnico Soraya Rezende

Antimicrobianos Bases Teóricas e Uso Clínico Soraya Rezende 2011

Histórico 1941: Produção industrial (EUA) 1945: Prêmio Nobel de Medicna

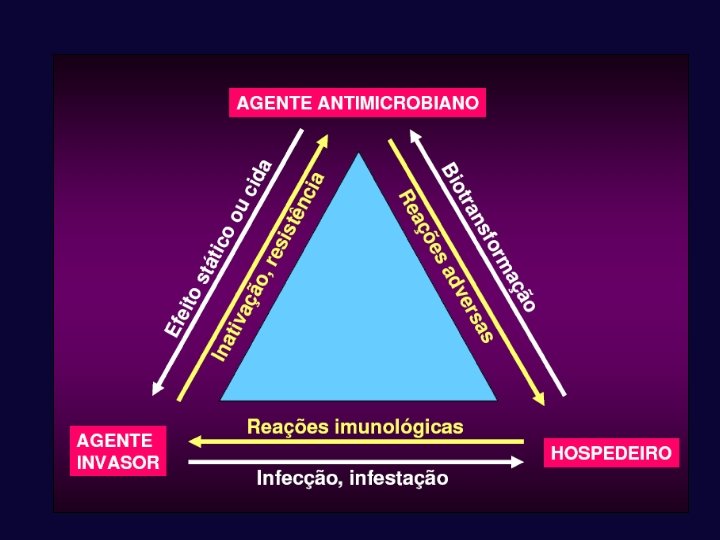
Conceitos • Antibióticos: são substâncias químicas produzidas por seres vivos, dotadas de atividade antimicrobiana. • Quimioterápicos são substâncias produzidas em laboratórios, ou de origem vegetal, utilizadas como antiinfecciosos ou outras utilidades terapêuticas (células invasoras patogênicas) • Antimicrobiano: efeito antiinfeccioso

Por que é tão importante aprender sobre os antimicrobianos? • Os antimicrobianos correspondem a uma classe de fármacos que é consumida freqüentemente em hospitais e na comunidade. • São os únicos agentes farmacológicos que não afetam somente aos pacientes que os utilizam, mas também interferem de forma significativa no ambiente hospitalar por alteração da ecologia microbiana. • O conhecimento dos princípios gerais que norteiam o uso de antimicrobianos, assim como das propriedades e características básicas dos antimicrobianos disponíveis, são essenciais para uma escolha terapêutica adequada.

Para determinar a atividade e espectro

CIM
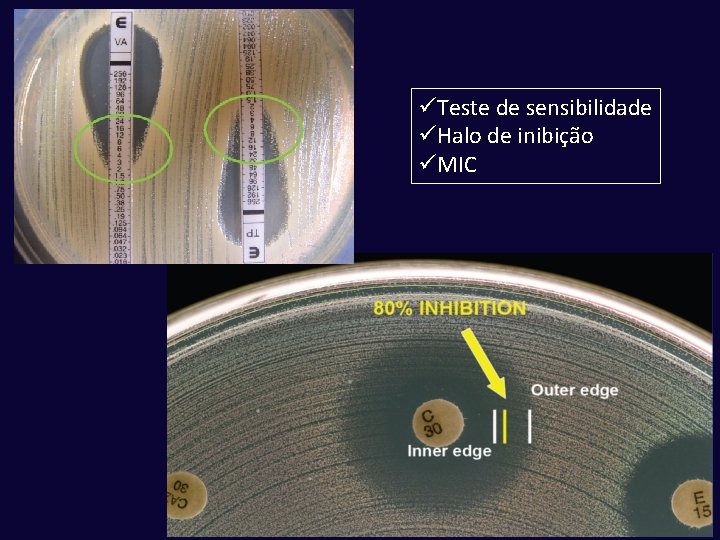
üTeste de sensibilidade üHalo de inibição üMIC
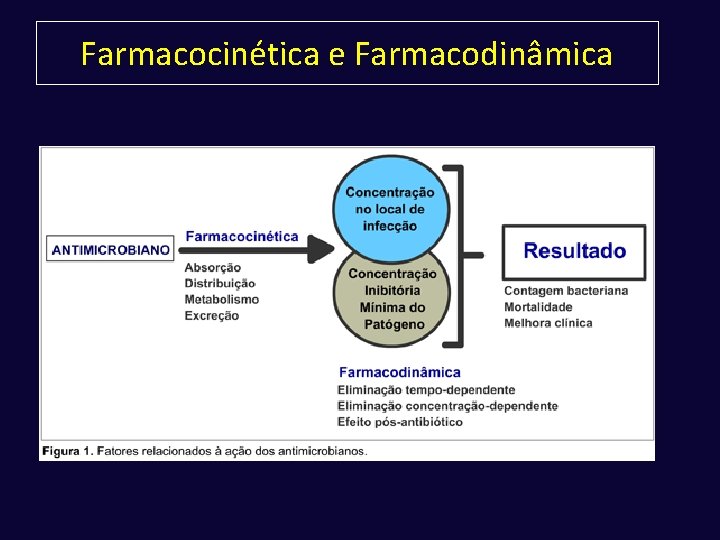
Farmacocinética e Farmacodinâmica
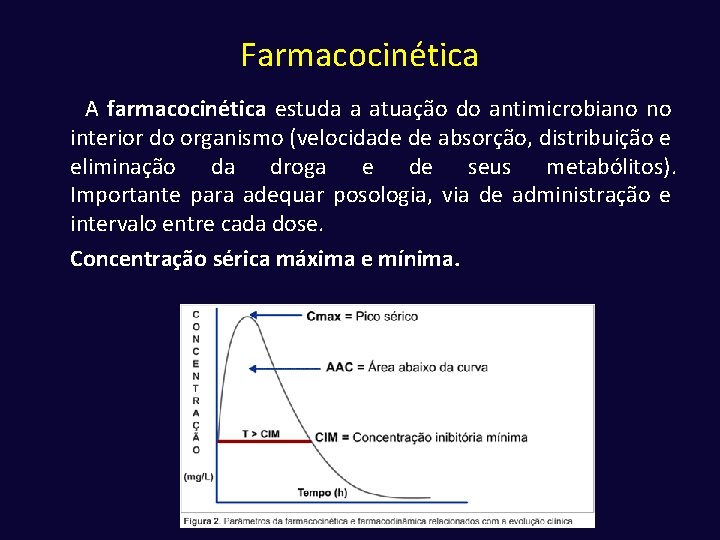
Farmacocinética A farmacocinética estuda a atuação do antimicrobiano no interior do organismo (velocidade de absorção, distribuição e eliminação da droga e de seus metabólitos). Importante para adequar posologia, via de administração e intervalo entre cada dose. Concentração sérica máxima e mínima.

Farmacodinâmica A farmacodinâmica relaciona as concentrações do fármaco com sua atividade antimicrobiana. A partir dos estudos farmacodinâmicos os antimicrobianos podem ser classificados em: tempo-dependentes; concentração-dependentes

Outros conceitos importantes Após alcançarem a corrente sanguínea, os antimicrobianos estabelecem ligações protéicas em proporção variável (índice de ligação protéica), mas sabe-se que só a fração livre do antimicrobiano é dotada de atividade anti-bacteriana; Meia-vida do antimicrobiano, corresponde ao tempo necessário para que a concentração sérica máxima, alcançada com a administração de uma dose padrão, se reduza à metade.
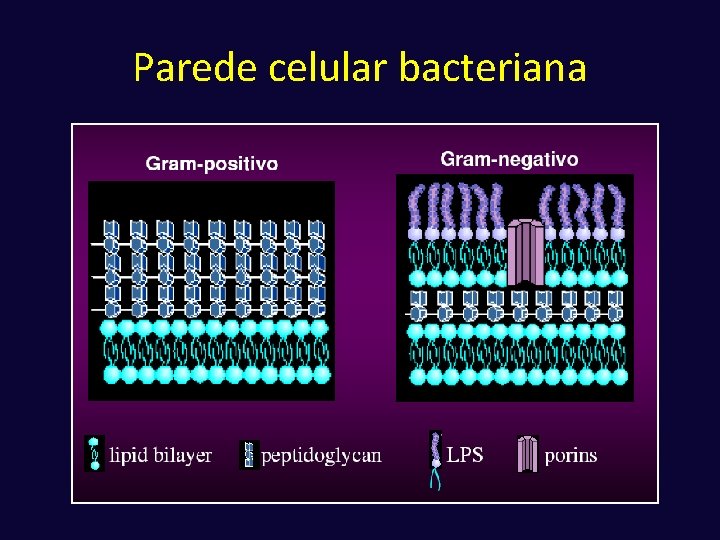
Parede celular bacteriana
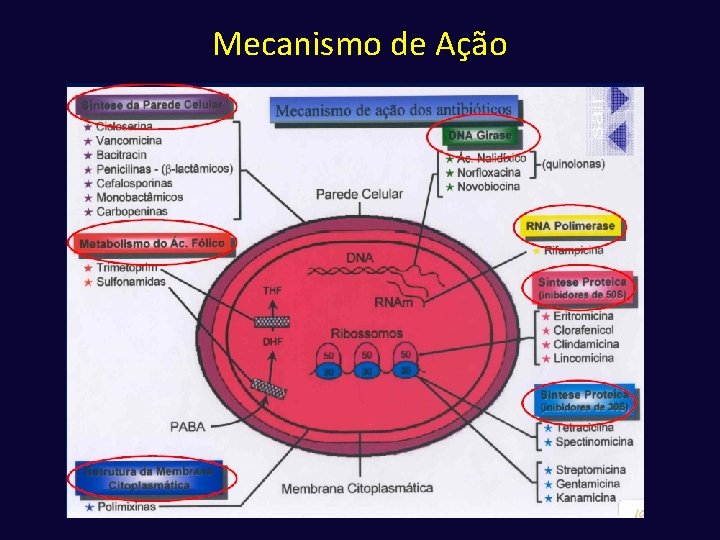
Mecanismo de Ação

ß-Lactâmicos • O grupo de antimicrobianos classificados como ß-lactâmicos possui em comum no seu núcleo estrutural o anel ßlactâmico, o qual confere atividade bactericida. • Conforme a característica da cadeia lateral definem-se seu espectro de ação e suas propriedades farmacológicas. • Pertencem a este grupo: Penicilinas Cefalosporinas Carbapenens Monobactans
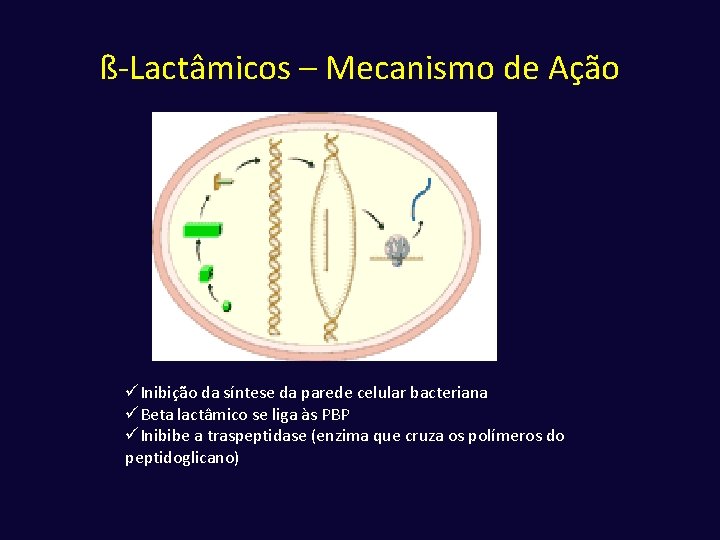
ß-Lactâmicos – Mecanismo de Ação üInibição da síntese da parede celular bacteriana üBeta lactâmico se liga às PBP üInibibe a traspeptidase (enzima que cruza os polímeros do peptidoglicano)

Penicilinas • Descobertas em 1928, por Fleming, permanecem até hoje como uma excelente classe de antimicrobianos. • São divididas em: -Penicilinas naturais ou benzilpenicilinas; - Aminopenicilinas; - Penicilinas semi-sintéticas; - Ureidopenicilias. -Inibidores de beta-lactamase

Benzilpenicilias ü Espectro de ação ü Apresentação e posologia ü Indicações clínicas üBactérias gram-positivas não produtoras de penicilinase (estreptococos) üCocos gram-neg (Neisseria) üAnaeróbios üEspiroquetas

Benzilpenicilias ü Penicilina G cristalina - EV - Boa penetração LCR - Meningites, sífilis, leptospirose, infecções estreptocócicas (erisipela, endocardites. . . ) ü Penicilina G procaína - IM - Infecções de pequena gravidade, como faringoamigdalite estreptocócica, erisipela, gonorréia ü Penicilina G benzatina - IM (meia vida longa) - Faringoamigdalite estreptocócica, sífilis, profilaxia de febre reumática ü Penicilina V - VO - Infecções de pequena gravidade, como faringoamigdalite estreptocócica, erisipela, gonorréia e profilaxia de febre reumática
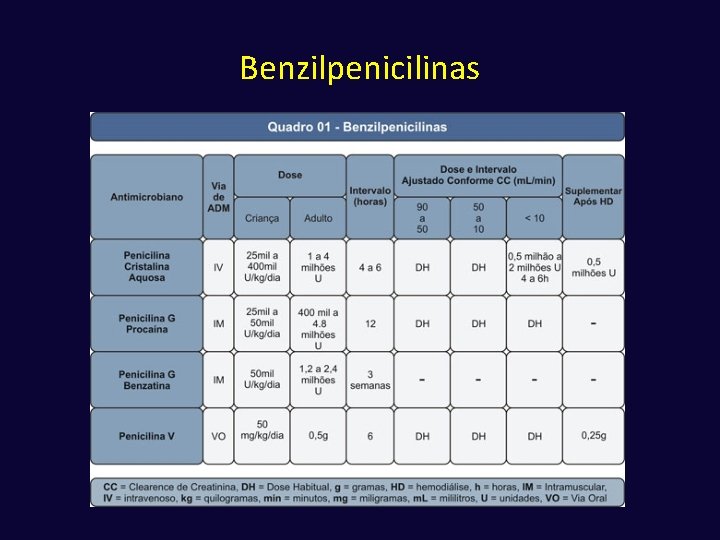
Benzilpenicilinas

Aminopenicilina üAmpicilina üAmoxicilina üEspectro de ação üApresentação e posologia üIndicações clínicas

Aminopenicilinas ü Bactérias aeróbias gram-positivas (S. pyogenes, S. pneumoniae, S. viridans, E. faecalis, Listeria monocytogenes) ü Bactérias aeróbias gram-negativas (E. coli, Proteus mirabilis, H. influenzae, Salmonella sp. ) ü Bactérias anaeróbias ü IVAS (sinusite, otite, faringoamigdalite) ü ITU ü Salmoneloses ü Meningites (Listeria e S. agalactiae) ü EV e VO

Outras Penicilinas ü Penicilinas resistentes às penicilinases Oxacilina (S. aureus) ü Celulite, furunculose, osteomielite, endocardite, pneumonias ü Penicilinas de amplo espectro
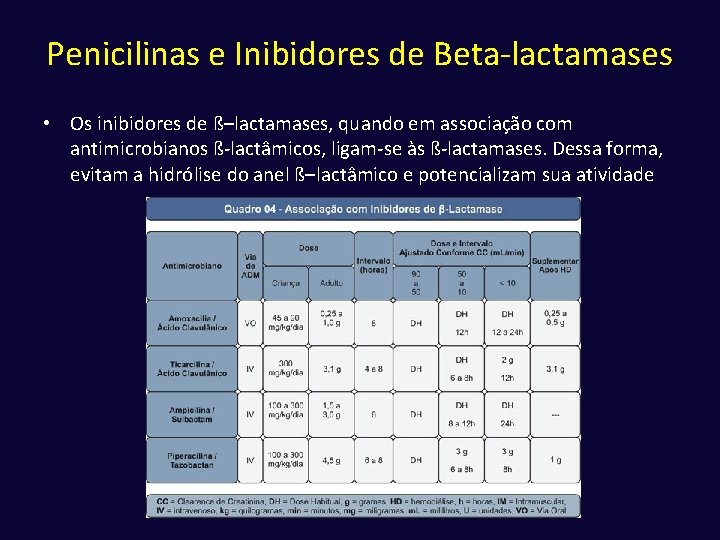
Penicilinas e Inibidores de Beta-lactamases • Os inibidores de ß–lactamases, quando em associação com antimicrobianos ß-lactâmicos, ligam-se às ß-lactamases. Dessa forma, evitam a hidrólise do anel ß–lactâmico e potencializam sua atividade

Indicações clínicas das penicilinas A. Pneumonias B. Otites e sinusites C. Faringites e epiglotites D. Infecções cutâneas E. Meningites bacterianas F. Infecções do aparelho reprodutor G. Endocardites bacterianas H. Profilaxia

Efeitos colaterais das penicilinas A. Reações de hipersensibilidade; B. Manifestações cutâneas; C. Toxicidade renal; D. Toxicidade hematológica; E. Neurotoxidade.

Cefalosporinas ü O que são? São antimicrobianos ß-lactâmicos de amplo espectro. ü Como são classificadas? Em gerações, que se referem à atividade antimicrobiana e características farmacocinéticas e farmacodinâmicas e não necessariamente à cronologia de comercialização

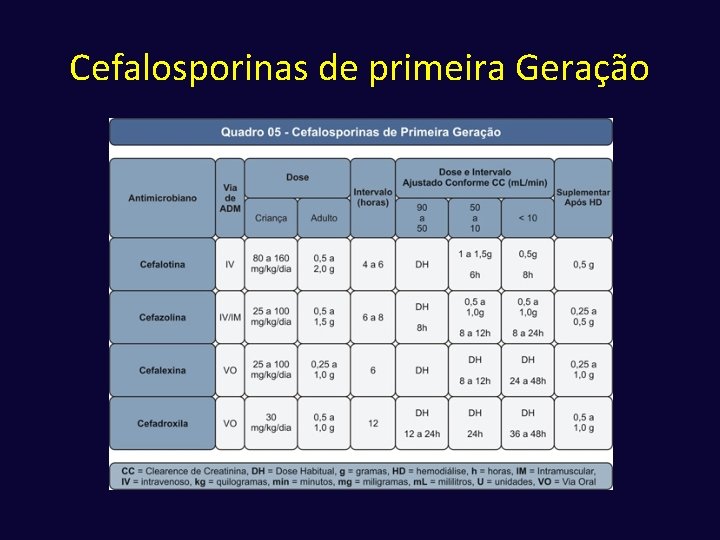
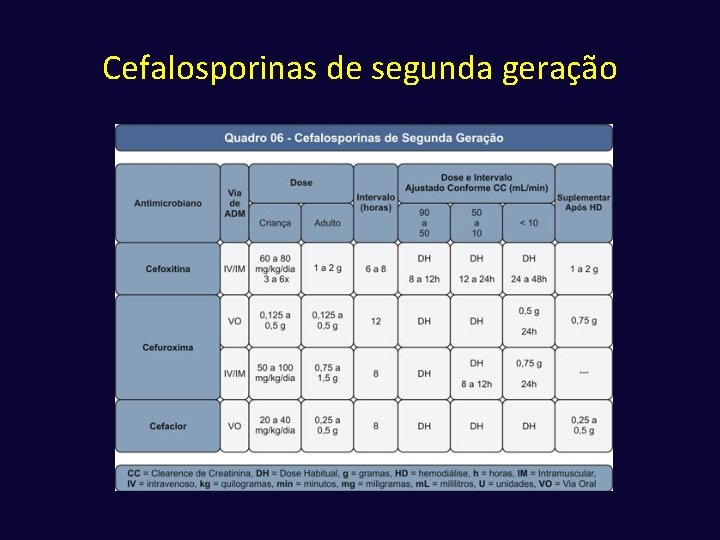
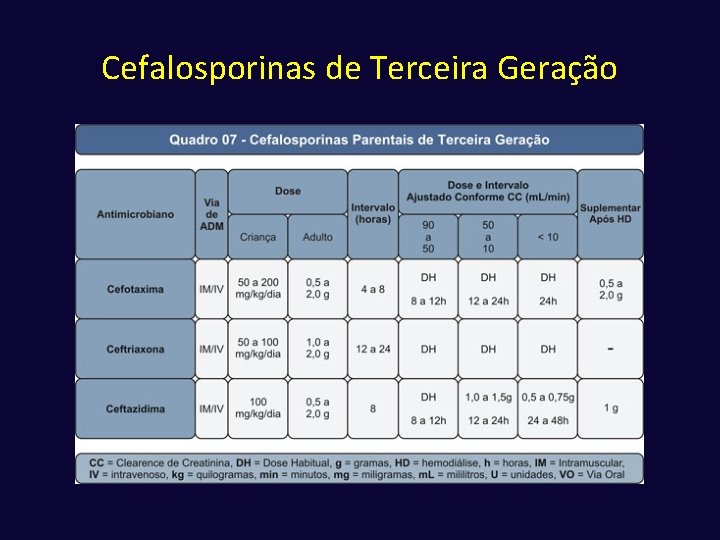
Cefalosporinas ü Primeira geração Cefalotina, Cefalexina, Cefazolina, Cefadroxila ü Segunda geração Cefoxitina, Cefuroxima, Cefaclor ü Terceira geração Ceftriaxona, Ceftazidima, Cefotaxima ü Quarta geração Cefepima

Cefalosporinas de Primeira Geração ü S. aureus: abcessos, foliculite, celulite ü Estreptococos: erisipela ü Alguns gram-negativos, como E. coli, Proteus mirabilis: ITU ü Profilaxia cirúrgica ü Não ultrapassa barreira hemato-liquórica, mesmo meninges inflamadas ü Não atuam sobre Pseudomonas sp. , Brucella sp. , enterococos

Cefalosporinas de Segunda Geração ü Ação contra gram-positivos (semelhante à cefalosporina de 1ª geração) ü Ação sobre coco gram-neg. , hemófilos e enterobactérias ü Não há concentraçao adequada no líquor ü Cefuroxima ação H. influenzae, E. coli ü Cefoxitina: ação sobre anaeróbios ü Cefaclor: principal indicação IVAS (Hemófilos)

Cefalosporinas de Terceira Geração ü Cefotaxima: parenteral, boa penetração liquórica, atua sobre gram-pos e neg, exceto Pseudomonas. ü Ceftriaxona: parenteral, boa penetração liquórica, ação sobre gram-pos (pneumococo) e neg (enterobactérias), exceto Pseudomonas. -Pneumonias, Meningoencefalites bacterianas, TGI ü Ceftazidima: parenteral, boa concentração liquórica. Ação sobre enterobactérias, Hemófilos, Pseudomonas, baixa atividade contra pneumococos. Infecções por Pseudomonas ü Fortes indutores de resistência

Cefalosporinas de quarta Geração ü Gram-negativos (Pseudomonas) e Grampositivos ü Cefepime: parenteral, reservado para infecções hospitalares
Cefalosporinas de primeira Geração
Cefalosporinas de segunda geração
Cefalosporinas de Terceira Geração

Caso Clínico • MNF, 20 anos. Há 3 dias com cefaléia e febre. Há 2 dias fotofobia, aumento a intensidade da cefaléia e vômitos em jato. Ao EF: rigidez de nuca, sem petéquias, otoscopia normal e RX seios da face normal. • Líquor: 7020 leucócitos proteínas=250 e glicose=10 • Prováveis agentes etiológicos: • Como confirmar a etiologia? • Tratamento: com 95% de neutrófilos,

Efeitos adversos Em geral, são antimicrobianos com boa tolerância. Dentre as reações adversas descritas, as mais freqüentes são: ü a tromboflebite (1 a 5%); ü a hipersensibilidade (5 a 16% nos pacientes, com antecedente de alergia às penicilinas, e 1 a 2, 5% nos pacientes sem este antecedente). • A anafilaxia é muito rara. • Nos pacientes com história de reação de hipersensibilidade grave às penicilinas, o uso das cefalosporinas deve ser evitado. • Eosinofilia e neutropenia são raramente observadas. • São pouco nefrotóxicas e hepatotóxicas

Carbapenens üImipenem, meropenem e ertapenem üApresentam amplo espectro de ação para uso em infecções sistêmicas e são estáveis à maioria das ß–lactamases.

Carbapenens – Indicações Clínicas üinfecção abdominal; üinfecções do sistema nervoso central; üpneumonia; üinfecção de pele e partes moles; üinfecção do trato urinário; üinfecção ginecológicas.

Monobactans Têm ação bactericida e atuam como as penicilinas e cefalosporinas, interferindo com a síntese da parede bacteriana. No Brasil, temos disponível o aztreonam. • Não é absorvido por via oral. • Pode ser administrado por via intramuscular ou endovenosa. • A ligação protéica é de 50 a 60%. • Tem boa distribuição tecidual e penetra na maior parte dos tecidos e líquidos orgânicos incluindo ossos, próstata, pulmão, secreção traqueal, sistema nervoso central e trato gastrintestinal.

Quinolonas 1) Primeira geração (ácido nalidíxico e ácido pipemídico): Gaeróbios, menos pseudomonas 2) Segunda geração ( norfloxacina, ofloxacina, ciprofloxacina) denominadas floroquinolonas: G- e G+aeróbios 3) Terceira geração( fluoroquinolonas respiratórias: levo/gati, moxifloxacina e gemifloxacina): atuam também sobre alguns anaeróbios

Quinolonas – Mecanismo de Ação üInibição da síntese de DNA cromossômico, através da subunidade A da DNA girase, determinando ação bactericida.

Ciprofloxacina ü A mais potente quinolona contra Gram-negativos ü Pequena ação contra estreptococos. ü Não tem ação contra anaeróbios. ü Não tem ação efetiva contra clamídias e micoplasmas Alta eficácia : gonorréia, infecções urinárias altas e baixas, prostatites, salmoneloses, shigueloses, infecções respiratórias por hemófilos e por pseudomonas, infecções biliares, osteomielite

Levofloxacina ü Maior espectro contra Gram-positivos. ü Elevada atividade contra patógenos atípicos (Chlamydia, Legionella e Mycoplasma ). ü IC: - Infecções respiratórias como monoterapia. - Pneumonia - Otite média purulenta, sinusites bacterianas. - Infecção Urinária

Moxifloxacina ü Ação potente contra bactérias Gram-positivas e negativas. ü Quinolonas respiratórias. ü Ativo contra enterobactérias, hemófilos, neissérias, moraxela, estafilococos, estreptococos, pneumococos e alguns anaeróbios. ü Mesmas indicações que o Levofloxacina

Caso Clínico ü GB, 45 anos, feminina. Há 3 dias com disúria e polaciúria, sem febre. EAS com leucocitúria e na urocultura houve crescimento de bacilo G negativo (mais de 100 000 colônias). ü Diagnóstico: ü Agentes etiológicos mais prováveis: ü Tratamento:

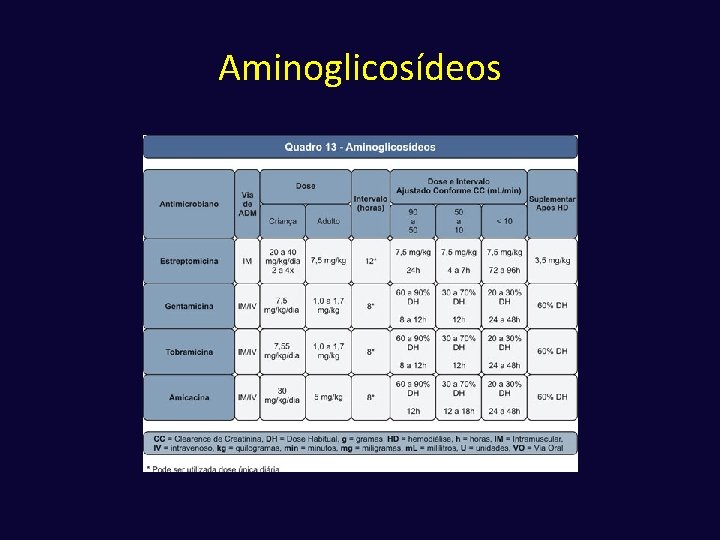
Aminoglicosídeos ü Mecanismo de ação - ligação à subunidade 30 S ribossomal, determinando a formação de proteínas anômolas ü Propriedades farmacológicas ü Indicações clínicas ü Efeitos colaterais

Principais Aminoglicosídeos Estreptomicina Boa atividade contra Mycobacterium tuberculosis e M. bovis, sendo, no entanto, usada em esquemas alternativos contra tuberculose, quando há resistência a isoniazida e/ou rifampicina ou quando a terapia parenteral é necessária. Gentamicina Utilizada no tratamento de infecções por bacilos gram-negativos, com ação contra P. aeruginosa ou S. marcescens. Também usada em esquemas combinados com ß-lactâmicos para infecções mais graves por enterococos Amicacina Tem o maior espectro de ação do grupo e é usada em infecções por bacilos gram-negativos resistentes a gentamicina e na terapia empírica de infecções relacionadas à assistência à saúde. É também útil na terapia das micobacterioses, em casos específicos de infecções por M. tuberculosis ou no tratamento de infecções pelo M. fortuitum e M. avium.
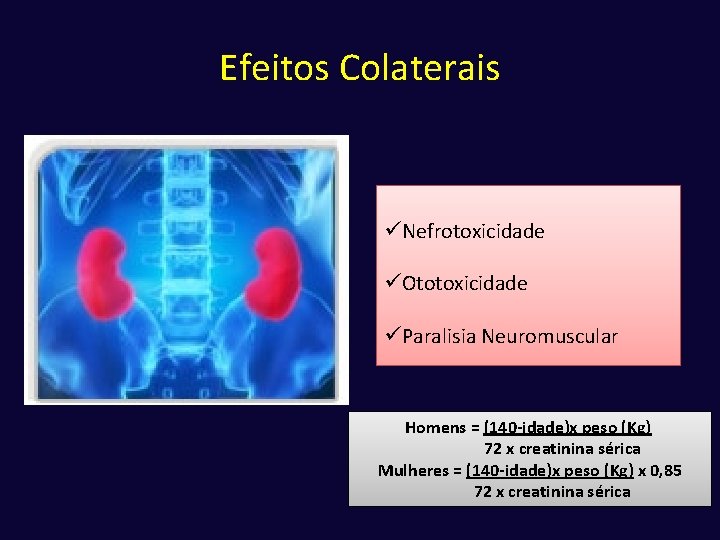
Efeitos Colaterais üNefrotoxicidade üOtotoxicidade üParalisia Neuromuscular Homens = (140 -idade)x peso (Kg) 72 x creatinina sérica Mulheres = (140 -idade)x peso (Kg) x 0, 85 72 x creatinina sérica
Aminoglicosídeos

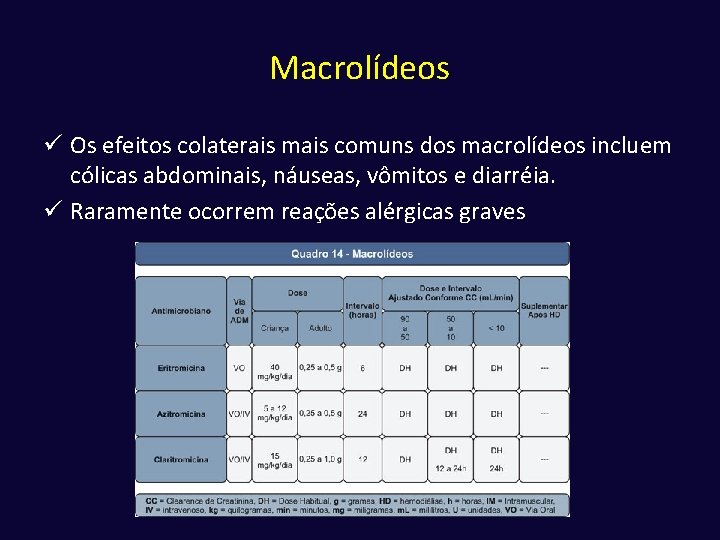
Macrolídeos üPertencem a este grupo azitromicina, claritromicina, espiramicina, miocamicina, roxitromicina, etc. üO espectro de ação é semelhante, diferindo apenas na potência contra alguns microrganismos üSua ação ocorre através da inibição da síntese protéica dependente de RNA, através da ligação em receptores localizados na porção 50 S do ribossoma, particularmente na molécula 23 S do RNA, impedindo as reações de transpeptidação e translocação

Macrolídeos Eritromicina Possui espectro de ação que inclui bactérias gram-positivas, além de treponemas, micoplasma e clamídias. É inativa contra enterobacteriaceas e Pseudomonas spp. . Claritromicina Altamente ativa contra bactérias gram-positivas, sendo 2 a 4 vezes mais ativa do que a eritromicina contra a maioria dos estreptococos e estafilococos sensíveis à oxacilina. A atividade da claritromicina contra as bactérias gram-negativas é semelhante a da eritromicina, embora um pouco mais ativa contra a M. catarrhalis. A atividade contra anaeróbios é modesta, semelhante à eritromicina. Azitromicina Difere da eritromicina e da claritromicina por ter maior atividade contra bactérias gram-negativas, em particular H. influenzae. Entretanto, a maioria das enterobactérias são intrinsecamente resistentes, porque não conseguem penetrar na membrana externa efetivamente.
Macrolídeos ü Os efeitos colaterais mais comuns dos macrolídeos incluem cólicas abdominais, náuseas, vômitos e diarréia. ü Raramente ocorrem reações alérgicas graves
Lincosamidas - Clindamicina ü Mecanismo de ação: inibição da síntese proteica, através da ligação com a subunidade 50 S ribossomal. ü Espectro de ação ü Indicações clínicas ü Efeitos colaterais

Metronidazol ü Mecanismo de ação: inativação do DNA a partir da inibição enzimática. ü Espectro de ação ü Indicações clínicas

Sulfonamidas ü O grupo das sulfonamidas compreende seis drogas principais: sulfanilamida, sulfisoxazol, sulfacetamida, ácido para-aminobenzóico, sulfadiazina e sulfametoxazol, sendo as duas últimas de maior importância clínica. ü Mecanismo de ação: inibição da síntese do ácido fólico, precursor das purinas, componente do material genético. Ocorre inibição da atividade da enzima diidropteroato-sintetase, com diminuição da síntese do ácido diidrofólico. ü Indicações clínicas
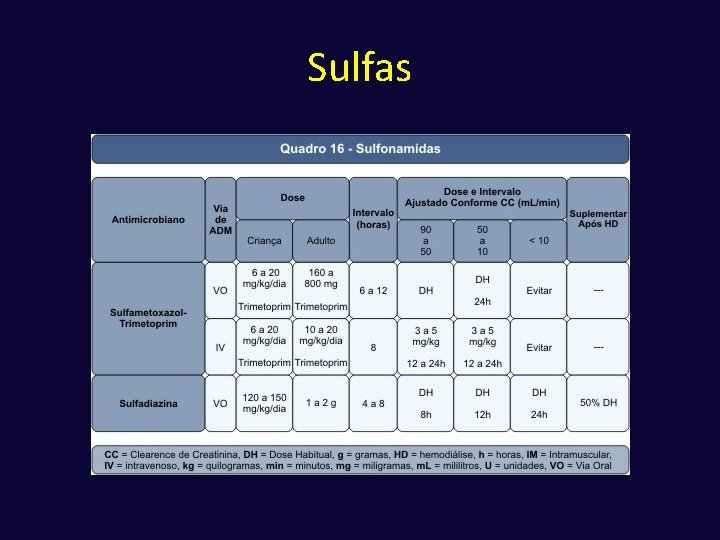
Sulfas
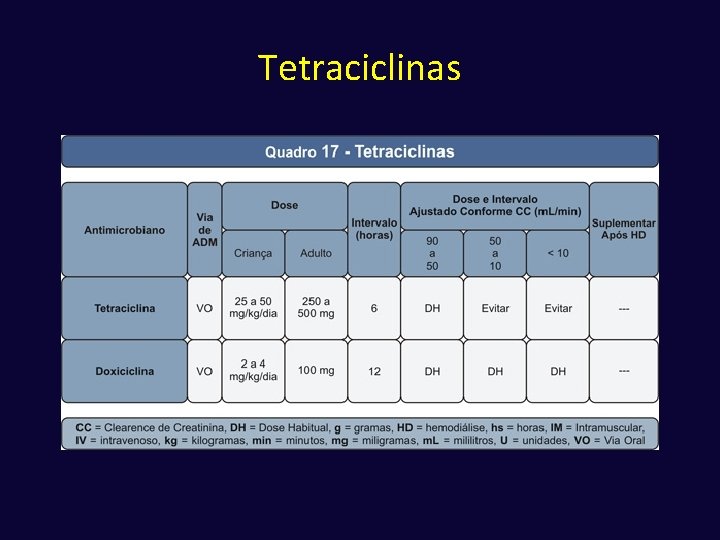
Tetraciclinas

Glicopeptídeos ü Vancomicina e Teicoplanina ü Inibe a síntese da parede celular bacteriana (interrompe a polimerização da cadeia peptidoglicana) ü Bactérias aeróbias gram-positivas ü Indicações clínicas da vancomicina - Usada como alternativa aos beta-lactâmicos em pacientes alérgicos. - É uma alternativa no tratamento de infecções por estafilococos resistentes a oxacilina ü Indicações clínicas da teicoplanina - São similares às da vancomicina com a vantagem do intervalo, da via de administração e da menor toxicidade.

Efeitos Colaterais Vancomicina • Os mais comuns são: febre, calafrios e flebites associados ao período de infusão. • A Síndrome do pescoço vermelho é associada à velocidade de infusão, devendo-se diluir a droga e infundir em aproximadamente 1 hora. “Rash” e eritema máculo papular podem ocorrer em 5% dos casos. • Pode ocorrer leucopenia, reversível após a retirada da droga e ototoxicidade, especialmente em pacientes com insuficiência renal. A nefrotoxicidade é um efeito potencialmente grave da vancomicina. Teicoplanina • Os efeitos mais comuns são reações cutâneas e disfunções hepáticas transitórias (menos de 5% dos pacientes). • Pode causar dor no local da injeção. Não costuma causar tromboflebite ou alterações plaquetárias, ou a síndrome do pescoço vermelho. • A nefrotoxicidade atribuível à teicoplanina é rara, mesmo quando for usada junto com aminoglicosídeos ou ciclosporina. • A ototoxicidade também é rara.
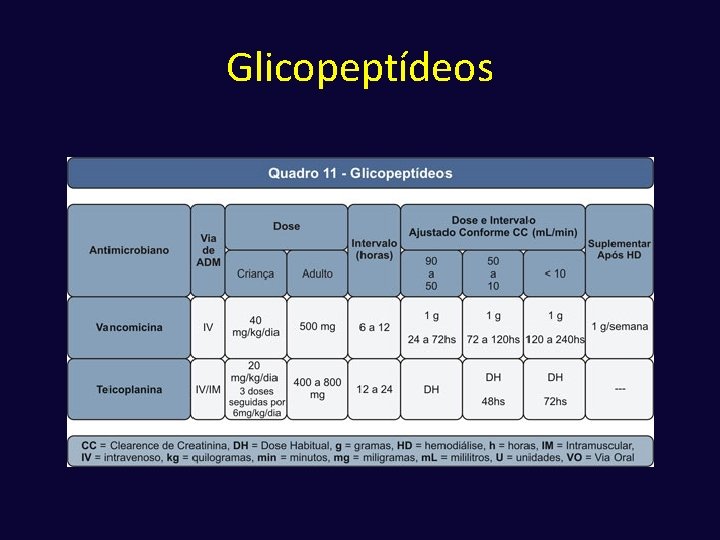
Glicopeptídeos

Oxazolidinonas ü A linezolida representa o único membro comercializado dessa nova classe de antimicrobianos sintéticos conhecidos como oxazolidinonas. ü Possui excelente atividade contra cocos gram-positivos. Não apresenta atividade contra bactérias gramnegativas. ü A linezolida possui atividade contra uma ampla variedade de patógenos, incluindo estafilococos resistentes à oxacilina e enterococos resistentes à vancomicina ü Deve ser utilizada em infecções graves por patógenos gram-positivos multiresistentes.
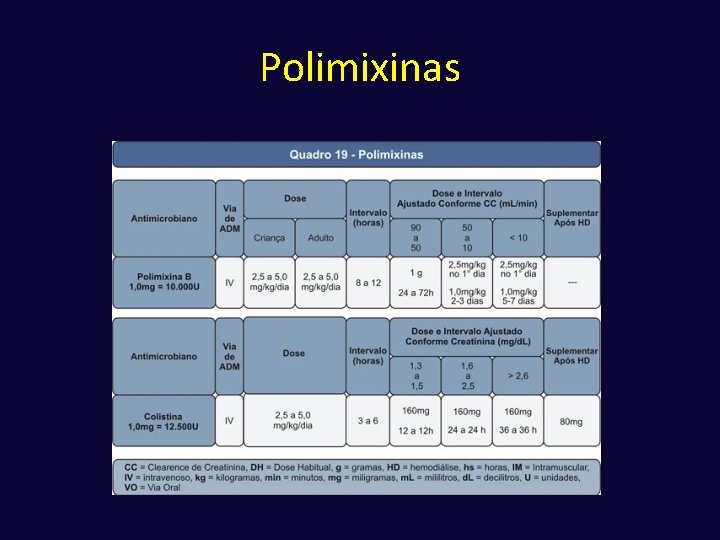
Polimixinas
Bons tempos. . .

Bactérias de Antigamente. . . Ai! Que medo de antibiótico!

Bactérias do Futuro. . . Quem tem medo de antibiótico? !

Fatores que influenciam a escolha dos antimicrobianos: • Características do paciente: idade, função renal e hepática, estado imunológico, localização do processo infeccioso, terapia prévia com antimicrobianos, gravidez/lactação e sensibilidade do paciente; • Agentes etiológicos: que envolvem a análise do antibiograma e os prováveis mecanismos de resistência; • Propriedades dos antimicrobianos: como a farmacocinética e a farmacodinâmica, mecanismo de ação, sinergismo ou antagonismo, toxicidade, interação medicamentosa e custos.

Antibiótico ideal • • Ação bactericida; Espectro o mais específico possível; Menor MIC; Maior nível no local da infecção; Melhor comodidade posológica; Compatível com o estado clínico do paciente; Menos tóxico; Mais barato

Questões a serem respondidas antes do início da antibioticoterapia: • O antibiótico está indicado? • Espécimes adequados foram colhidos, examinados e cultivados? • Qual é o microorganismo mais provável? • Se vários atb estão disponíveis, qual o mais apropriado? • Está indicado uma associação de atb? • Existem fatores do hospedeiro importantes? • Qual a melhor via de administração? • Qual a dose é apropriada? • Irá a terapia inicial necessitar de mudança após resultado de cultura? • Qual a duração ótima da terapia?

Está a antibioticoterapia indicada? Existe uma infecção bacteriana óbvia?

Principais situações de uso desnecessário do uso de antibiótico • Infecções virais e quadros febris não infecciosos em crianças • Influenza, hepatite A e dengue em adultos • Sinusites crônicas assintomáticas (raramente associadas com febre) descobertas por acaso em pacientes febris • Pacientes com febre prolongada e FOI–uma condição que tecnicamente requer diagnóstico e não terapia a priori

Se há disponibilidade de diferentes antibióticos, qual é o melhor? • Haverá penetração adequada do antibiótico? • Há possibilidade de efeitos colaterais? • Qual o mais adequado: bactericida ou bacteriostático? • O espectro de ação ideal é o estreito ou o amplo? • Qual o impacto do custo?

Uso Racional • Uso do antimicrobiano compatível com o ambiente epidemiológico encontrado em dado momento. • Princípios do uso racional: - aspectos clínicos - aspectos microbiológicos - aspectos farmacológicos
- Slides: 74