Antikoagulns kezels Dr Keltai Katalin Mirl beszlnk Vrhgt

Antikoaguláns kezelés Dr. Keltai Katalin

Miről beszélünk …? • Vérhígító kezelés • Véralvadásgátló kezelés • Antitrombotikus kezelés Antikoagulánsok: gátolják a vérrög képződést és növekedést Trombocita gátlók (antiplatelet drugs): trombocita aktivitást befolyásolják Trombolitikumok: feloldják a meglévő vérrögöt
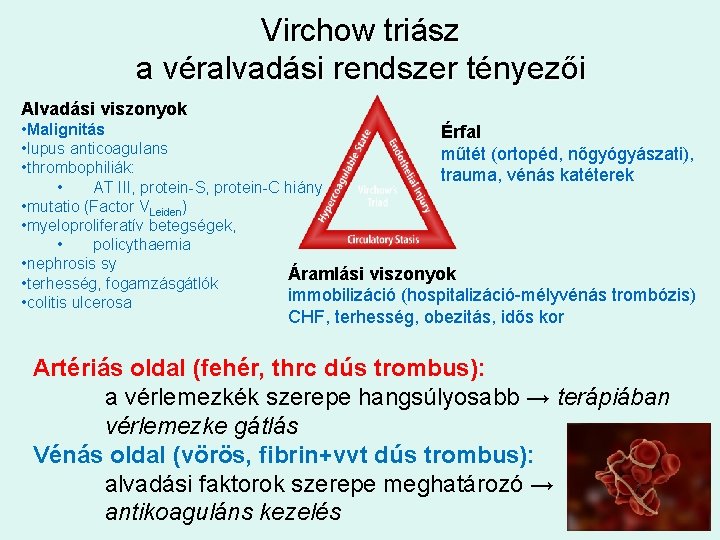
Virchow triász a véralvadási rendszer tényezői Alvadási viszonyok • Malignitás Érfal • lupus anticoagulans műtét (ortopéd, nőgyógyászati), • thrombophiliák: trauma, vénás katéterek • AT III, protein-S, protein-C hiány • mutatio (Factor VLeiden) • myeloproliferatív betegségek, • policythaemia • nephrosis sy Áramlási viszonyok • terhesség, fogamzásgátlók immobilizáció (hospitalizáció-mélyvénás trombózis) • colitis ulcerosa CHF, terhesség, obezitás, idős kor Artériás oldal (fehér, thrc dús trombus): a vérlemezkék szerepe hangsúlyosabb → terápiában vérlemezke gátlás Vénás oldal (vörös, fibrin+vvt dús trombus): alvadási faktorok szerepe meghatározó → antikoaguláns kezelés

Antitrombotikumok Trombocita aggregáció gátlók („antiplatelet szerek”) • COX gátlók (aspirin) • ADP receptor gátlók –Thienopyridinek (ticlopidine, clopidogrel, prasugrel, ticagrelor) • Foszfodieszteráz gátlók (cilastazol) • Proteáz-aktivált receptor-1 (PAR-1) antagonisták (vorapaxar) • Glikoprotein IIB/IIIA gátlók – csak iv. (abciximab, eptifibatide, tirofiban) • Adenozin reuptake gátlók (dipyridamol) • Tromboxan (TXA) gátlók – – TXA szintáz gátlók TXA receptor antagonisták (terutroban) Antikoagulánsok • Kumarin származékok (acenocoumarol –Syncumar, warfarin –Marfarin) • Heparin (UFH, LMWH) • Pentaszacharidok (fondaparinux - szintetikus, kizárólag anti FXa hatás) • Hirudin (Refludan inj. ) • Új, orális antikoagulánsok: – Anti-FXa-gátlók: rivaroxaban (Xarelto), apixaban (Eliquis), edoxaban – Anti-FII-gátlók: dabigatran (Pradaxa)
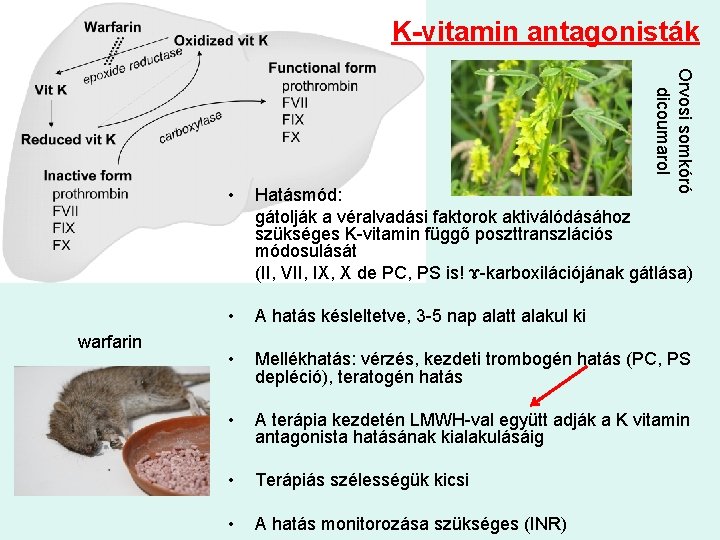
K-vitamin antagonisták Orvosi somkóró dicoumarol warfarin • Hatásmód: gátolják a véralvadási faktorok aktiválódásához szükséges K-vitamin függő poszttranszlációs módosulását (II, VII, IX, X de PC, PS is! ɤ-karboxilációjának gátlása) • A hatás késleltetve, 3 -5 nap alatt alakul ki • Mellékhatás: vérzés, kezdeti trombogén hatás (PC, PS depléció), teratogén hatás • A terápia kezdetén LMWH-val együtt adják a K vitamin antagonista hatásának kialakulásáig • Terápiás szélességük kicsi • A hatás monitorozása szükséges (INR)
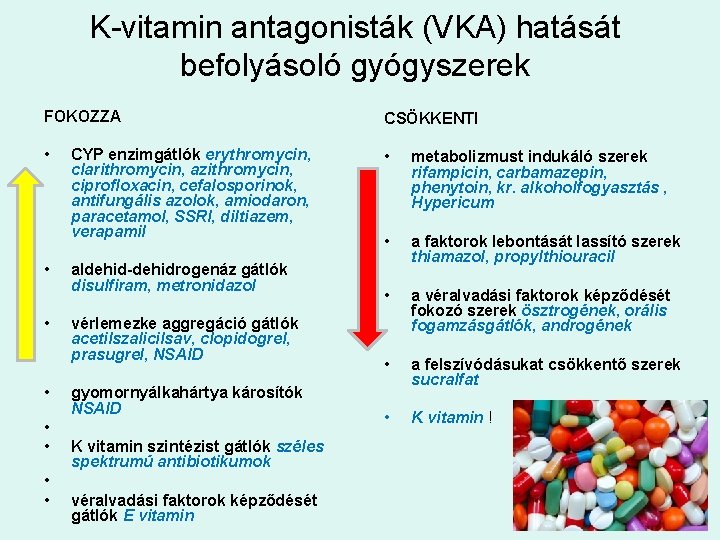
K-vitamin antagonisták (VKA) hatását befolyásoló gyógyszerek FOKOZZA CSÖKKENTI • • metabolizmust indukáló szerek rifampicin, carbamazepin, phenytoin, kr. alkoholfogyasztás , Hypericum • a faktorok lebontását lassító szerek thiamazol, propylthiouracil • a véralvadási faktorok képződését fokozó szerek ösztrogének, orális fogamzásgátlók, androgének • a felszívódásukat csökkentő szerek sucralfat • K vitamin ! • • CYP enzimgátlók erythromycin, clarithromycin, azithromycin, ciprofloxacin, cefalosporinok, antifungális azolok, amiodaron, paracetamol, SSRI, diltiazem, verapamil aldehid-dehidrogenáz gátlók disulfiram, metronidazol vérlemezke aggregáció gátlók acetilszalicilsav, clopidogrel, prasugrel, NSAID gyomornyálkahártya károsítók NSAID K vitamin szintézist gátlók széles spektrumú antibiotikumok véralvadási faktorok képződését gátlók E vitamin

K-vitamin anatagonisták hatását befolyásoló ételek/táplálékkiegészítők CSÖKKENTI: • brokkoli, káposzta, karfiol, eper, málna, paprika, • paradicsom, spenót, spárga, saláta, máj, tojás, zöld tea • alma, narancs répa, zöldbab, uborka, gomba, étolaj, vaj • Coenzym Q 10, multivitaminok • FOKOZZA: • grépfrút dzsúsz (metabolizmus és transzporter gátlása) • fokhagyma, gyömbér, ginkgo, omega-3 (vérlemezke-aggregáció gátlása) • glucosamin-chondroitin, melatonin (ismeretlen) • kumarin tartalmú gyógynövény készítmények (Salvia milthiorrhiza, Angelica), görögszéna mag

VKA kezelés problémák • • • keskeny terápiás tartomány ételkölcsönhatások gyógyszerkölcsönhatások lassú hatáskezdet-megszűnés rendszeres véralvadás monitorozás vérzés magas kockázata

A VKA kezelés intenzitása (cél INR) INR 2 -3 • Vénás tromboembólia szekunder prevenciója • Pitvarfibrilláció • Dilatatív cardiomyopathia • Mechanikus műbillentyű aorta pozícióban, rizikófaktor nélkül INR 2, 5 -3, 5 • Mechanikus műbillentyű mitrális pozícióban vagy kettős lokalizációban, régi típusú műbillentyű, mechanikus műbillentyű + rizikófaktor (pitvarfibrilláció, bal kamra diszfunkció, emboliás anamnézis, tág bal pitvar) • Antikoaguláns terápia melletti recidív tromboembólia INR 2, 0 -3, 5 • Antifoszfolipid antitest szindróma

NOAC (új orális antikoagulánsok) vagy DOAC (direkt hatású orális antikoagulánsok) • –Anti-FXa-gátlók: rivaroxaban (Xarelto), apixaban (Eliquis), edoxaban • –Anti-FII-gátlók: dabigatran (Pradaxa) • Fix dózis • Rendszeres kontroll nem szükséges • Warfarinnal megegyező vagy jobb hatékonyság • Kevesebb vérzés
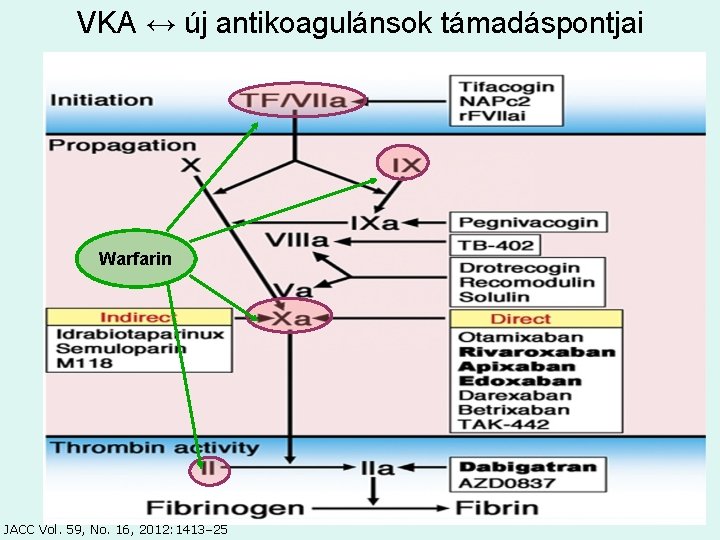
VKA ↔ új antikoagulánsok támadáspontjai Warfarin JACC Vol. 59, No. 16, 2012: 1413– 25
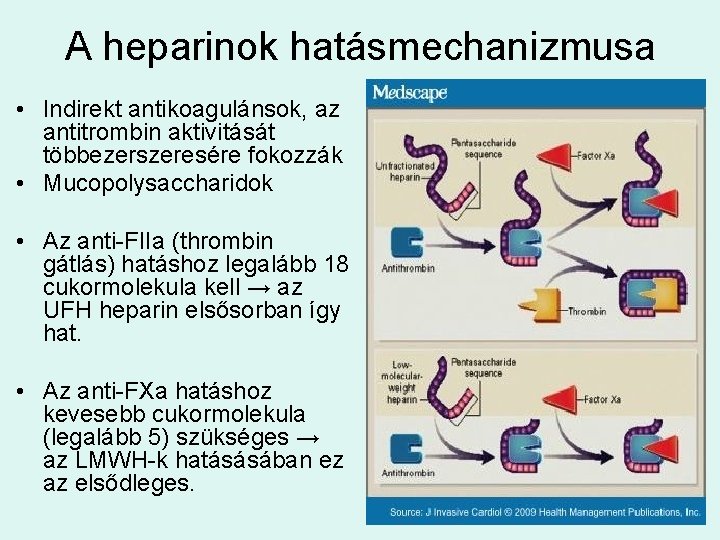
A heparinok hatásmechanizmusa • Indirekt antikoagulánsok, az antitrombin aktivitását többezerszeresére fokozzák • Mucopolysaccharidok • Az anti-FIIa (thrombin gátlás) hatáshoz legalább 18 cukormolekula kell → az UFH heparin elsősorban így hat. • Az anti-FXa hatáshoz kevesebb cukormolekula (legalább 5) szükséges → az LMWH-k hatásásában ez az elsődleges.

A heparinok alkalmazása Na-heparin (nem frakcionált vagy UFH): • 5000 E (=1 ml) vagy 80 E/kg bolus, majd 18 E/kg/óra folyamatos iv. infúzió (pl. tüdőembóliában) • Monitorozás: – APTI (6 óránként) – 1, 5 -2, 5 -szeres megnyúlás a kontrollhoz képest. LMWH: • Testsúlyhoz illesztett adagolás (2 x 100 E/kg vagy 2 x 1 mg/kg) • Rutinszerű monitorozás nem szükséges, de javasolt veseelégtelenségben, terhesség alatt és extrém testsúly esetén • Monitorozás: – anti-FXa meghatározás. Terápiás tartomány: 0. 5 -1. 0 NE/ml. – Nem áll rendelkezésre a prompt terápiás döntéseknél

Antikoaguláns indikációk 1. VTE (vénás tromboembólia) – Mélyvénás trombosis – Tüdőembólia – Prevenció, kezelés, másodlagos prevenció 2. SPAF („Stroke Prevention in Atrial Fibrillation”) – Prevenció, másodlagos prevenció 3. Műbillentyű 4. Egyéb thrombusképződés 5. Egyéb intravascularis eszköz

VTE rizikó • Immobilizáció vagy hosszabb idejű hospitalizáció / ágynyugalom • Sebészi beavatkozás • Elhízás • Korábbi VTE • Alsó végtagi trauma • Daganatos betegség • Orális fogamzásgátló vagy hormonpótló terápia • Várandósság vagy postpartum státusz • Stroke • Családi halmozottság
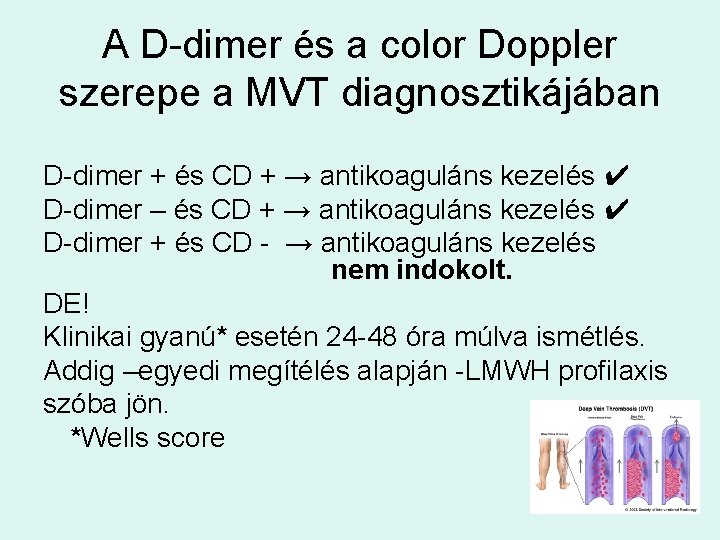
A D-dimer és a color Doppler szerepe a MVT diagnosztikájában D-dimer + és CD + → antikoaguláns kezelés ✔ D-dimer – és CD + → antikoaguláns kezelés ✔ D-dimer + és CD - → antikoaguláns kezelés nem indokolt. DE! Klinikai gyanú* esetén 24 -48 óra múlva ismétlés. Addig –egyedi megítélés alapján -LMWH profilaxis szóba jön. *Wells score
VTE diagnosztikus segítség DVT Wells score
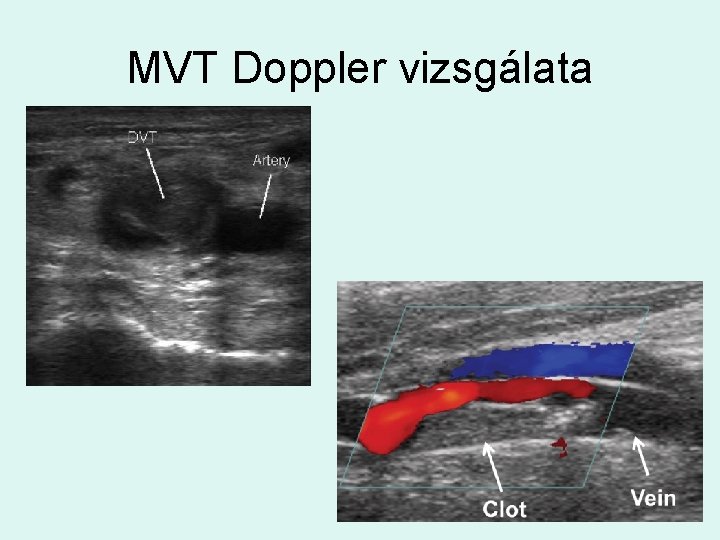
MVT Doppler vizsgálata

A mélyvénás trombózis és hemodinamikailag stabil pulmonalis embólia kezelése • A pulmonális embólia és a proximális vénákat (v. poplitea felett) érintő mélyvénás trombózis kórházi kezelést igényel. A disztális (csak a lábszár vénáit) érintő mélyvénás trombózis ambuláns kezelése mérlegelhető. • Az immobilizáció időtartama: – Disztális trombózis esetén immobilizáció nem szükséges. – Proximális trombózis esetén 1 -3 nap. • Kompressziós harisnya alkalmazása • Kiváltó ok kutatása – Tumor kutatás (kétirányú mellkasrtg, hasi UH, RV, sorozat széklet benzidin, sz. e. a gasztrointesztinális rendszer vizsgálata, PSA, urológiai, nőgyógyászati vizsgálat, mammográfia). • Antikoaguláns kezelés

A mélyvénás trombózis és hemodinamikailag stabil pulmonalis embólia kezelése Antikoaguláns kezelés • Na-heparin iv. bólus 5 000 (- 10 000) U • LMWH 5 – 10 napig, 2 x 100 U/kg (0, 1 ml/10 kg ~ 70 kg → 0, 7 ml) • Tartós orális kezelés • első VTE után 3 -6 hónapig (ismert vagy reverzibilis trombogen stimulus) - Ismételt VTE: élethosszig – VKA 2. naptól, cél INR: 2 – 3 vagy – NOAC -

NOAC kezelés VTE-ben • Különböző protokollok a különböző qualifikáló vizsgálatok alapján • Dabigatran (Pradaxa) – 5 nap LMWH kezelés után – 2 x 150 mg • Apixaban (Eliquis) – 2 x 10 mg 7 napig, utána – 2 x 5 mg • Rivaroxaban (Xarelto) – 2 x 15 mg 3 hétig, majd – 1 x 20 mg DÓZISMÓDOSÍTÁS • Idős kor • Csökkent vesefunkció • Alacsony testsúly

Ki ne kapjon NOAC kezelést? • Aktív, jelentős vérzés • Magas vérzéses rizikó • Véralvadási zavar (pl. von Willebrand betegség vagy alvadási faktor hiány) • Műbillentyű • Beszűkült vesefunkció (Cr. Cl<30 ml/min) • Ismert túlérzékenység a készítményre • A farmakokinetikát ismerten befolyásoló gyógyszeres kezelés (pl. Rivaroxaban + azole antimikotikumok vagy HIV proteáz inhibitorok) • Terhesség és szoptatás • Májbetegség, ahol az SGPT (ALT) > 3 x a normál értéknek • Stabil antikoagulálás VKA-val (Time in Therapeutic Range (TTR) >65% egy 3 hónapos periódusban)? ?

VTE profilaxis • Műtétek után (10 -35 nap) • Tartós ágyhoz kötöttség (amíg a kockázat fennáll) • LMWH (enoxaparin) – 40 mg/nap • Dabigatran 2 x 110 mg/nap • Xarelto 1 x 10 mg/nap

Antikoaguláns indikációk 1. VTE (vénás tromboembólia) – Mélyvénás trombosis – Tüdőembólia – Prevenció, kezelés, másodlagos prevenció 2. SPAF („Stroke Prevention in Atrial Fibrillation”) – Prevenció, másodlagos prevenció 3. Műbillentyű 4. Egyéb thrombusképződés 5. Egyéb intravascularis eszköz
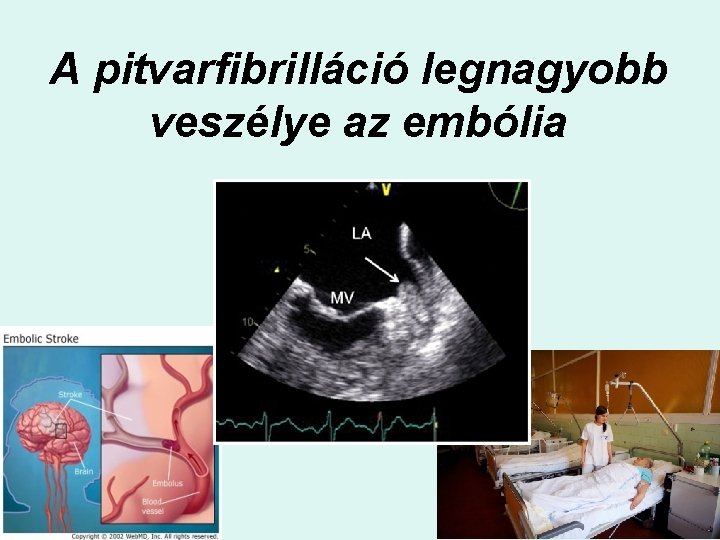
A pitvarfibrilláció legnagyobb veszélye az embólia

Egy kis matematika … Pitvarfibrilláció és stroke Magyarországon • • • 45. 000 acut ischaemiás stroke évente 14%-ban pitvarfibrilláció igazolódott a háttérben → 6750 PF okozta kórházba kerülő stroke eset évente Átlagosan napi 19 igazolt eset A rutin EKG-val nem felismert paroxysmalis PF aránya stroke után kb 5% → további 2250 eset/év • PF kb. évi 6750 + 2250 = 9000 stroke esetért felelős • 9000/365 = 24, 7 • Átlagosan tehát óránként kerül Magyarországon kórházba valaki PF okozta ischaemiás stroke miatt

Pitvarfibrilláció és stroke • A PF növeli a stroke kialakulásának és ismétlődésének kockázatát, továbbá a stroke okozta rokkantság, vagy halálozás valószínűségét. • A pitvarfibrilláció okozta stroke egy éves mortalitási rátája hozzávetőleg 50%. 60 % betegek 50 40 30 20 10 • A stroke gazdasági terhei tetemesek. 0 – Évente akár 3 milliónyian is elszenvednek pitvarfibrilláció okozta stroke-ot világszerte. Rokkantságot okoz Fatális 27

Kinek adjunk antikoagulánst pitvarfibrillációban? Mindenkinek ha indokolt! Stroke kockázat Vérzéses kockázat CHADS-VASc score HAS-BLED score

A stroke kockázat becslése (CHA 2 DS 2 -VASc)
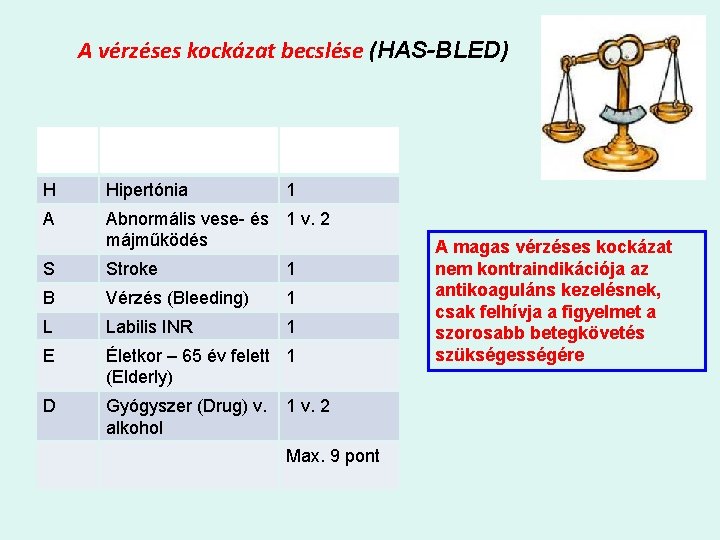
A vérzéses kockázat becslése (HAS-BLED) Betű Klinikai paraméter Pontszám H Hipertónia 1 A Abnormális vese- és 1 v. 2 májműködés S Stroke 1 B Vérzés (Bleeding) 1 L Labilis INR 1 E Életkor – 65 év felett 1 (Elderly) D Gyógyszer (Drug) v. 1 v. 2 alkohol Max. 9 pont A magas vérzéses kockázat nem kontraindikációja az antikoaguláns kezelésnek, csak felhívja a figyelmet a szorosabb betegkövetés szükségességére

ESC 2012 PF ajánlás: az OAC kiválasztása Atrial fibrillation http: //www. escardio. org/guidelines Yes Valvular AF* Yes No (i. e. nonvalvular) <65 years and lone AF (including females) No Assess risk of stroke CHA 2 DS 2 -VASc score 0 1 ≥ 2 Oral anticoagulant therapy Assess bleeding risk (HAS-BLED score) Consider patient values and preferences No antithrombotic therapy NOAC VKA Antiplatelet therapy with ASA plus clopidogrel or – less effectively – ASA only, should be considered in patients who refuse any OAC or cannot tolerate anticoagulation for reasons unrelated to bleeding. If there are contraindications to OAC or antiplatelet therapy, left atrial appendage occlusion, closure or excision may be considered Camm AJ et al. Eur Heart J doi: 10. 1093/eurheartj/ehs 253 31

Kinek adjunk antikoagulánst? • Mindenkinek ha indokolt CHA 2 DS 2 -Va. Sc / HAS-BLED score • Függetlenül a PF formájától Azonos a stroke kockázata, függetlenül attól, hogy a PF paroxizmusos, perzisztáló vagy permanens válfajában szenvednek-e. Rosamond W, Flegal K, Furie K, és mtsai. Heart disease and stroke statistics -2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2008; 117: e 25–e 146.
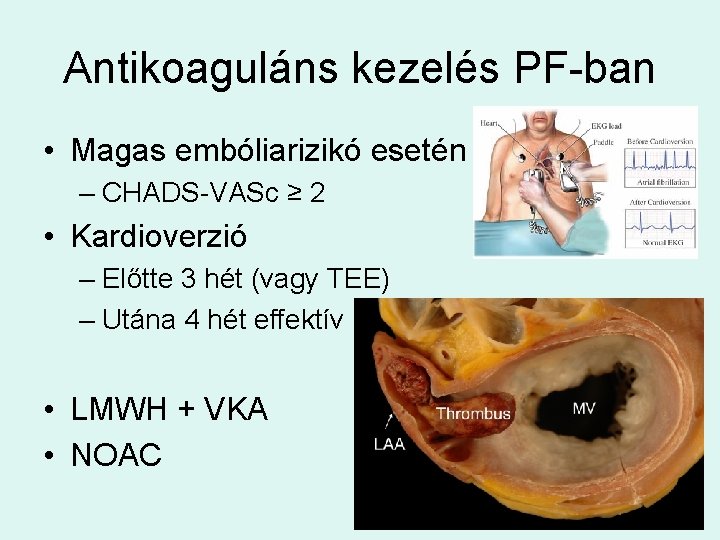
Antikoaguláns kezelés PF-ban • Magas embóliarizikó esetén – CHADS-VASc ≥ 2 • Kardioverzió – Előtte 3 hét (vagy TEE) – Utána 4 hét effektív • LMWH + VKA • NOAC

• 78 é nyugdíjas tornatanárnő • Parox. PF, propafenon mellett döntően SR • Évi 1 -2 paroxysmus, a beteg megérzi, átmeneti propafenon emelés mellett általában vertálódott • Syncumar kezelés 10 éve • Rendszeres INR kontroll • Utolsó kontroll: – EKG – INR
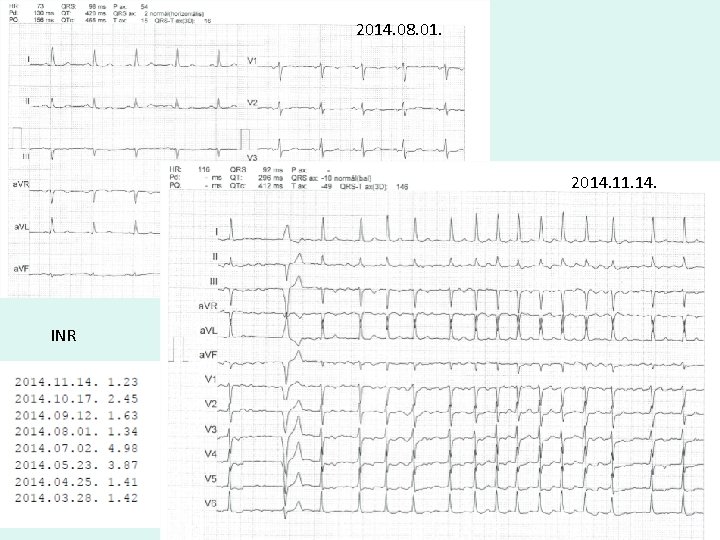
2014. 08. 01. 2014. 11. 14. INR

Következő lépés? 1. Syncumar dózis emelése 2. Propafenon dózis emelése 3. Mindkettő • • Másnap reggel szédülés, gyengeség, bal oldali hemiparesis Pulzus 60/min, reg. Koponya CT-n isch. stroke Lysis kontraindikált, mert INR: 1, 6 • NOAC indikált!

Antikoaguláns indikációk • VTE (vénás tromboembólia) – Mélyvénás trombosis – Tüdőembólia – Prevenció, kezelés, másodlagos prevenció • SPAF („Stroke Prevention in Atrial Fibrillation”) – Prevenció, másodlagos prevenció • Műbillentyű • Egyéb thrombusképződés • Egyéb intravascularis eszköz
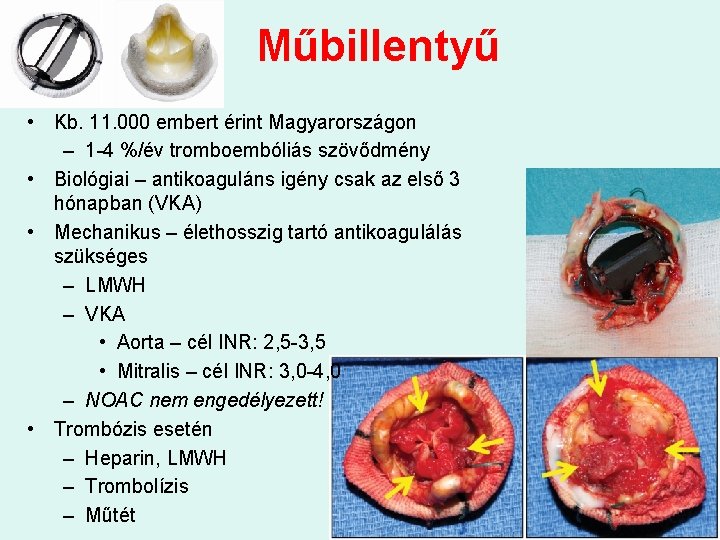
Műbillentyű • Kb. 11. 000 embert érint Magyarországon – 1 -4 %/év tromboembóliás szövődmény • Biológiai – antikoaguláns igény csak az első 3 hónapban (VKA) • Mechanikus – élethosszig tartó antikoagulálás szükséges – LMWH – VKA • Aorta – cél INR: 2, 5 -3, 5 • Mitralis – cél INR: 3, 0 -4, 0 – NOAC nem engedélyezett! • Trombózis esetén – Heparin, LMWH – Trombolízis – Műtét

Antikoaguláns indikációk 1. VTE (vénás tromboembólia) – Mélyvénás trombosis – Tüdőembólia – Prevenció, kezelés, másodlagos prevenció 2. SPAF („Stroke Prevention in Atrial Fibrillation”) – Prevenció, másodlagos prevenció 3. Műbillentyű 4. Egyéb thrombusképződés 5. Egyéb intravascularis eszköz
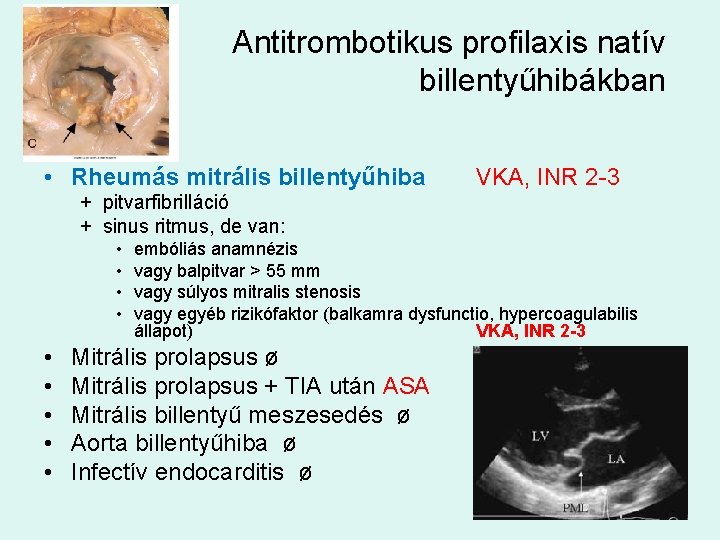
Antitrombotikus profilaxis natív billentyűhibákban • Rheumás mitrális billentyűhiba VKA, INR 2 -3 + pitvarfibrilláció + sinus ritmus, de van: • • • embóliás anamnézis vagy balpitvar > 55 mm vagy súlyos mitralis stenosis vagy egyéb rizikófaktor (balkamra dysfunctio, hypercoagulabilis állapot) VKA, INR 2 -3 Mitrális prolapsus ø Mitrális prolapsus + TIA után ASA Mitrális billentyű meszesedés ø Aorta billentyűhiba ø Infectív endocarditis ø

A tartós oralis antikoaguláns (kumarin) kezelés indikációi myocardialis infarctus esetén • 35%-nál kisebb ejekciós frakció kiterjedt falmozgászavarral • embóliás előzmény • balkamrai thrombus • pitvarfibrilláció A kezelés legalább 3 hónapig folytatandó, azonban, ha a felsorolt indikációk még akkor is fennállnak, akkor tovább. Cél INR: 2 -3 + trombocitagátlás (aspirin, thienopyridin) …

Antikoaguláns indikációk 1. VTE (vénás tromboembólia) – Mélyvénás trombosis – Tüdőembólia – Prevenció, kezelés, másodlagos prevenció 2. SPAF („Stroke Prevention in Atrial Fibrillation”) – Prevenció, másodlagos prevenció 3. Műbillentyű 4. Egyéb thrombusképződés 5. Egyéb intravascularis eszköz

Intravascularis eszközök • TAVI • Kettős TAG 3 -6 hónapig • Dialysis kanül • Nem egyértelmű • TIPS • Általában nem • Centralis kanül • nem • Pacemaker • nem

Tájékoztatás = együttműködés Mit kell tudnia a betegnek? • Mi a terápia célja, várható időtartama – a compliance, adherencia fontossága • A véralvadás monitorozása szükséges • A napi adagot lehetőleg azonos időben egyszerre kell bevenni • A gyógyszerszedéssel kapcsolatos veszélyek: – vizelet, széklet színének ellenőrzése, ínyvérzés, véraláfutás jelentőségének felismerése – vérzés észlelése esetén azonnal forduljon orvoshoz – étkezés, egyéb aktivitás jelentősége, hatása – a legenyhébb betegség vagy a gyógyszerszedés bármely változása az antikoaguláns adagolásának módosítását teheti szükségessé – tájékoztassa fogorvosát, gyógyszerészét – sebészeti műtét előtt adagolásukat abba kell hagyni
A pulmonális embólia diagnosztikája • Klinikum – tünetek: fulladás, szegező mellkasi fájdalom, köhögés, véres köpet, palpitáció, syncope – Fizikális vizsgálat: tachypnoe, cyanosis, tachycardia, hypotensio, PII ékelt, mellkasi folyadékgyülem/infiltrátum szindróma • • D-dimer ↑ (LDH ↑, GOT ↑) EKG Vérgáz: hypoxia, hypocapnia Mellkasrtg: magasabb féloldali rekeszállás, tág a. pulmonalis, háromszög alakú árnyék, csíkszerű atelektázia, pleuralis folyadék, infiltrátum, jobbszívfél-megnagyobbodás Echocardiographia: tág jobb kamra, jobb kamrai nyomásemelkedés Mellkas CT Tüdőszcintigráfia (MR angiographia / pulmonalis angiographia)
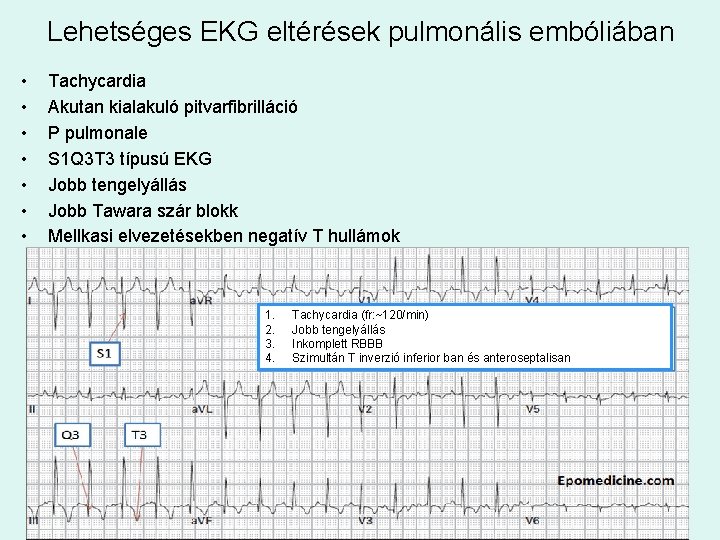
Lehetséges EKG eltérések pulmonális embóliában • • Tachycardia Akutan kialakuló pitvarfibrilláció P pulmonale S 1 Q 3 T 3 típusú EKG Jobb tengelyállás Jobb Tawara szár blokk Mellkasi elvezetésekben negatív T hullámok 1. 2. 3. 4. Tachycardia (fr: ~120/min) Jobb tengelyállás Inkomplett RBBB Szimultán T inverzió inferior ban és anteroseptalisan

Szisztémás trombolízis vénás trombózisban • Javallatai: • az alsó végtag proximális, kismedencébe terjedő trombózisai (iliofemoralis trombózis) • A felső végtag masszív, vállövi vénákat érintő trombózisa • Phlegmasia coerulea dolens • Egyéb feltételek: <7 napos tünetek, jó általános állapot, egy évnél hosszabb várható élettartam, kis vérzésveszély, megfelelő személyi és tárgyi feltételek • Kivitelezése: • Streptokináz: 250 000 E/30 perc, majd 100 000 E/h, 24 -72 óráig, ellenőrzés TI: 2 -4 x. Alternatíva: 1, 5 ME/óra, 6 órán át, ismételhető 8 • rt-PA (Actilyse): 0, 05 mg/kg/óra vagy 100 mg/24 óra + 9 -12 E/kg UFH óra múlva, max 3 x.

Szisztémás trombolízis pulmonális embóliában • • • Javallata: Masszív, hemodinamikai instabilitással járó pulmonális embólia Kivitelezése: • rt-PA (Actilyse): 100 mg / 2 óra. Alternatíva: 0, 6 mg/kg bólusban (15 perc alatt) • • Streptokináz: • – 1, 5 ME / 2 óra, • – 250 000 E/30 perc, majd 100000 E/óra

A trombolízis ellenjavallatai ABSZOLÚT • • Testüregi vérzés • • Koponyaűri vérzés (<3 hó) • • Malignus agydaganat RELATÍV • • Műtét, biopszia, érpunkció, im. injekció, gyomor-bélhuzam vérzése (<10 nap) • • Ischaemiás stroke (<2 hó) • • Súlyos trauma (<15 nap) • • Idegsebészeti, szemészeti műtét (<15 nap) • • Nem beállítható magas vérnyomás • • Haemorrhagiás diathesis • • Terhesség • • Bakteriális endocarditis • • Haemorrhagiás retinopathia diabetes mellitusban • • Ismert malignus betegség
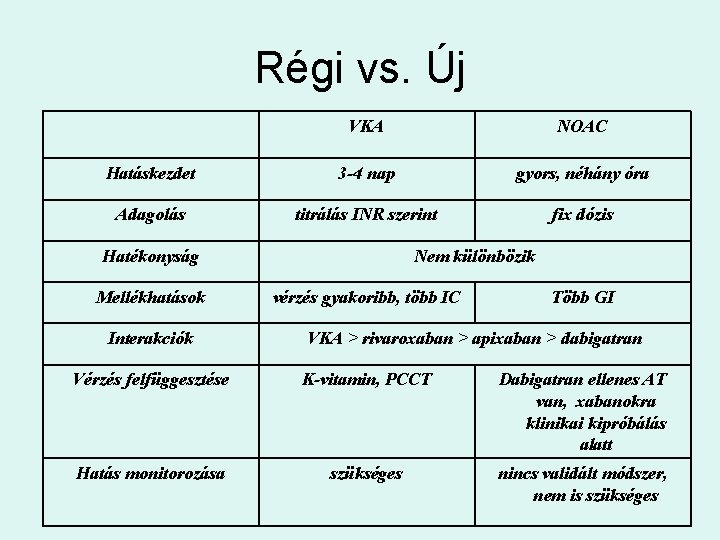
Régi vs. Új VKA NOAC Hatáskezdet 3 -4 nap gyors, néhány óra Adagolás titrálás INR szerint fix dózis Hatékonyság Mellékhatások Interakciók Nem különbözik vérzés gyakoribb, több IC Több GI VKA > rivaroxaban > apixaban > dabigatran Vérzés felfüggesztése K-vitamin, PCCT Dabigatran ellenes AT van, xabanokra klinikai kipróbálás alatt Hatás monitorozása szükséges nincs validált módszer, nem is szükséges

- Slides: 51