ANTIBACTERIANOS ESQUEMAS ACTUALIZADOS Marzo 2019 INDICE 1 Resistencia

ANTIBACTERIANOS ESQUEMAS ACTUALIZADOS Marzo 2019

INDICE 1. Resistencia bacteriana: generalidades, impacto en los tratamientos. 2. Bacterias que causan patologías frecuentemente, sensibilidad y resistencia actual. 3. Esquemas sugeridos en infecciones ambulatorias • Respiratoria • Piel y partes bandas • Urinaria 4. Esquemas sugeridos en infecciones IACS: • Resistencia del Estafilo intrahopsitario • Resistencia de bacilos gram negativos intrahospitalarios

Resistencia bacteriana: generalidades, impacto en los tratamientos. Bacterias que causan patologías frecuentemente, sensibilidad y resistencia actual.
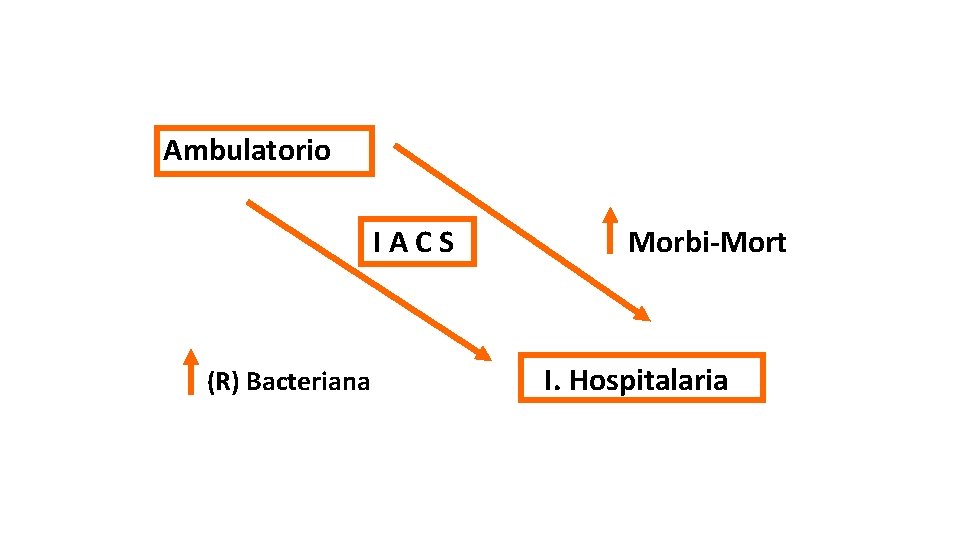
Ambulatorio I A C S Morbi-Mort (R) Bacteriana I. Hospitalaria
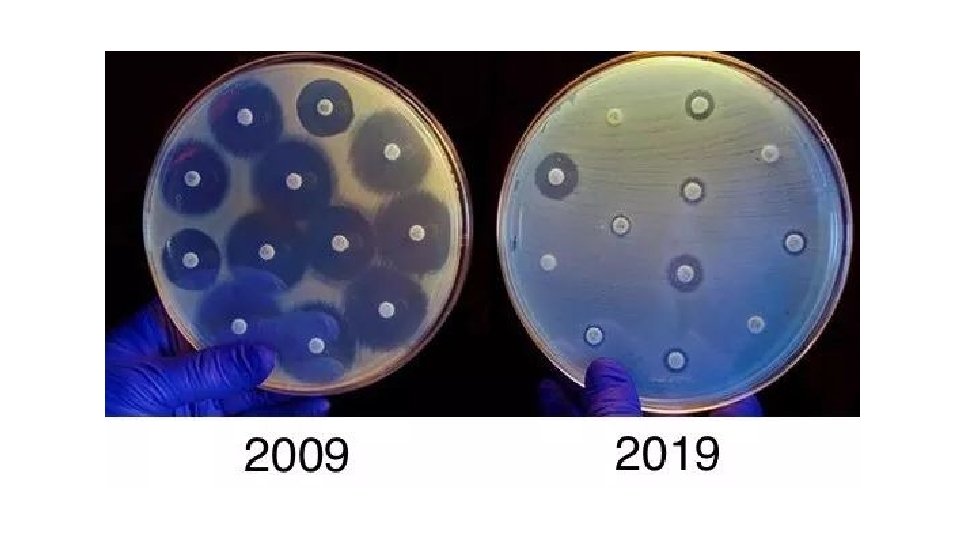
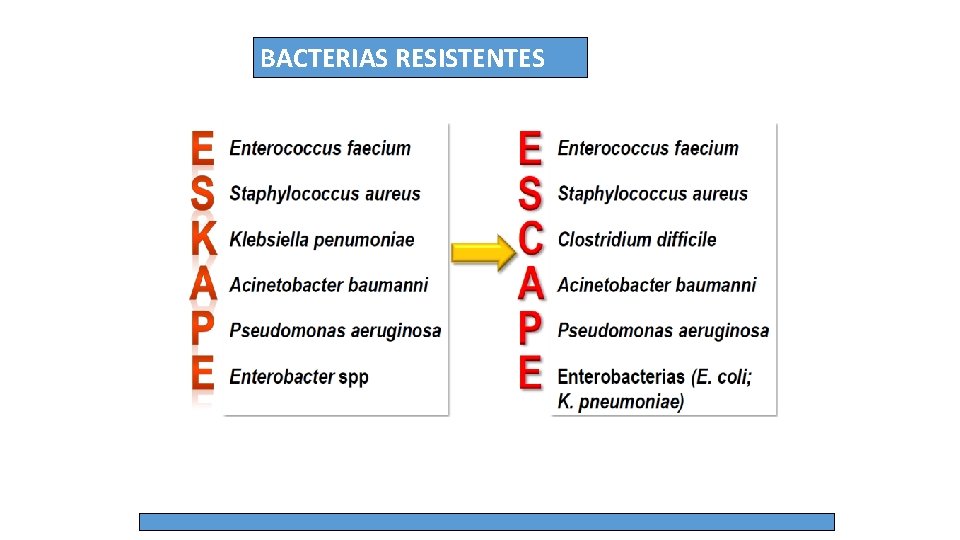
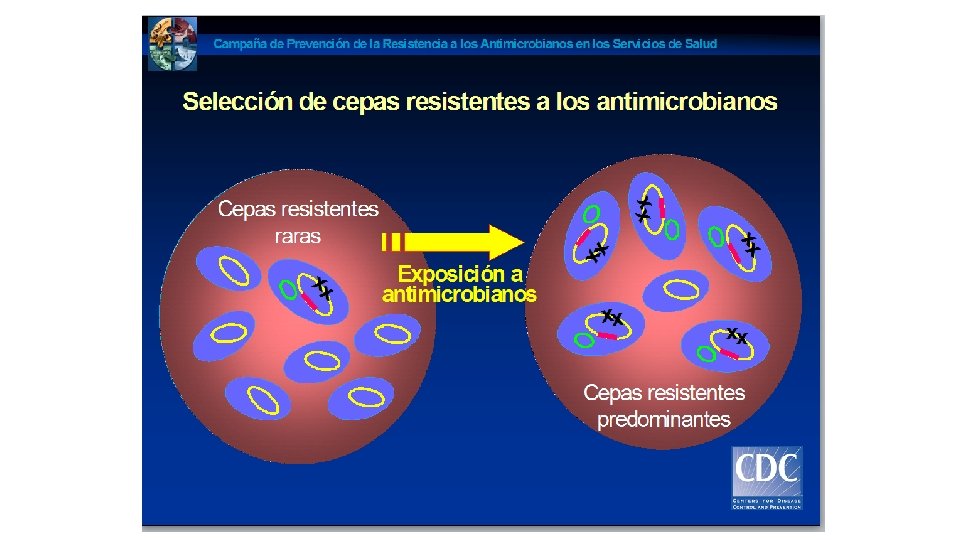
BACTERIAS RESISTENTES

Prioridad 1: CRÍTICA Acinetobacter baumannii, resistente a los carbapenémicos Pseudomonas aeruginosa, resistente a los carbapenémicos Enterobacteriaceae, resistentes a los carbapenémicos, productoras de ESBL Prioridad 2: ELEVADA Enterococcus faecium, resistente a la vancomicina Staphylococcus aureus, resistente a la meticilina, con sensibilidad intermedia y resistencia a la vancomicina Helicobacter pylori, resistente a la claritromicina Campylobacter spp. , resistente a las fluoroquinolonas Salmonellae, resistentes a las fluoroquinolonas Neisseria gonorrhoeae, resistente a la cefalosporina, resistente a las fluoroquinolonas Prioridad 3: MEDIA Streptococcus pneumoniae, sin sensibilidad a la penicilina Haemophilus influenzae, resistente a la ampicilina Shigella spp. , resistente a las fluoroquinolonas
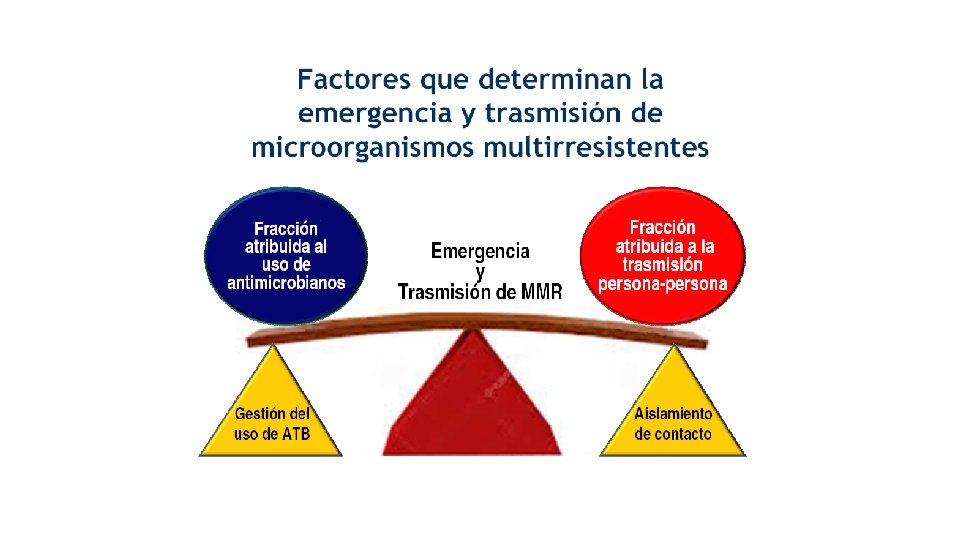
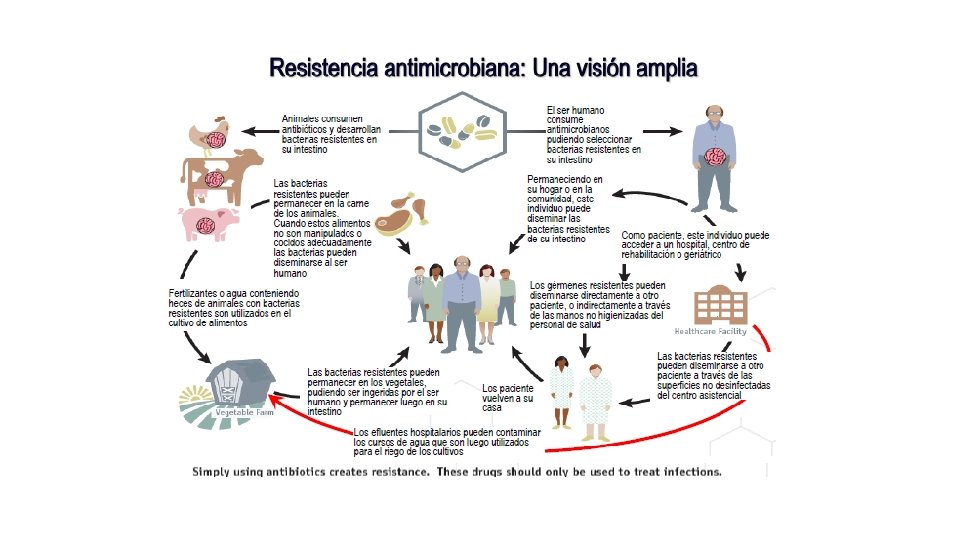



ANTIBIOTICOS COMO PROMOTORES DE CRECIMIENTO

2. Esquemas sugeridos en infecciones ambulatorias: Respiratoria Urinaria Piel y partes bandas

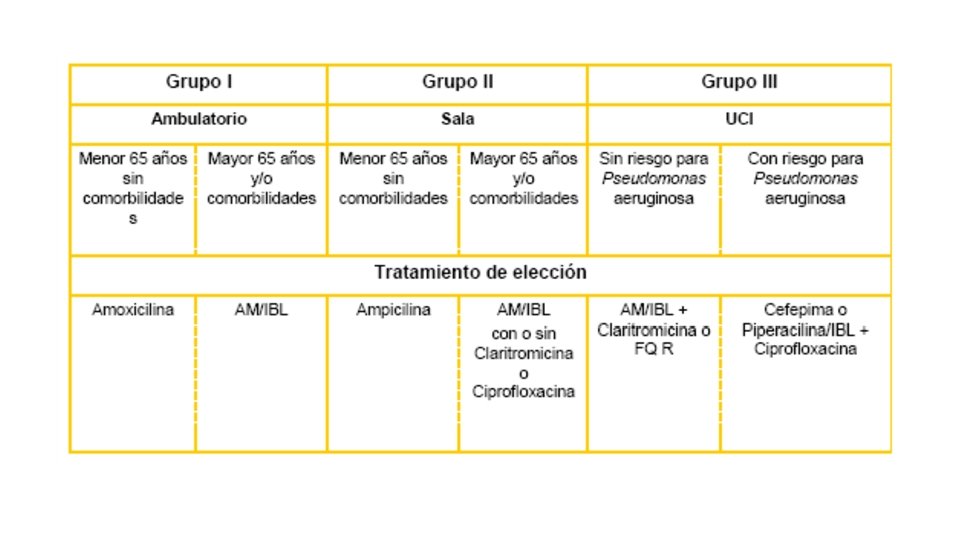
Antibacterianos en infecciones respiratorias Los Betalactámicos son los antibacterianos de elección: • Faringoamigdalitis: Amoxicilina • Otitis, Sinusitis: Amoxi-clavulánico • Neumonías:

Gérmenes Respiratorios • ESTREPTOCOCOS: Incluyendo el Neumococo Penicilina, Amoxicilina, cefalosporinas de 3º generación • HAEMOPHILUS: Amoxicilina + IBL, Cefalosporinas de 3º generación. • MICOPLASMA, CHLAMIDIAS: • Macrólidos

Antibacterianos en Infección de P y PB • Erisipela: de elección penicilina y derivados, puede asociarse la Clindamicina por su efecto inmunomodelador. • Forúnculos, abscesos y celulitis por estafilococo: Recordar la alta incidencia de Estafilo Meticilino Resistente de la Comunidad, por lo tanto el tratamiento empírico inicial, en pacientes de la comunidad al requiere cobertura para Estafilo, utilizar antibacterianos como si fuera MERco. Si el paciente es de la comunidad y se sospecha sepsis o foco respiratorio por EMRCo el tratamiento es Vancomicina+TMS. Nota: el Estrepto beta hemolítico grupo A, que causó un aumento del número de casos en el 2018, era SENSIBLE, no hubo resistencia. Eran cepas sensibles de mayor virulencia.

Antibacterianos en Infección de P y PB ESTAFILOCOCOS: Estafilo Meticilino sensible: Cefalosporinas de primera generación, Trimetroprima-Sulfametoxasol, Rifampicina, Clindamicina, Azitromicina. De elección Cefalosporinas de 1ª Generación. Estafilo Meticilino Resistente de la comunidad: TMS, Rifampicina, Minociclina, Clindamicina.

Estafilococos Estafilo Meticilino Resistente Intrahospitalario: Vancomicina Linesolid: foco pulmonar y neurológico Daptomicina: foco Endovascular Tigeciclina: foco abdominal y de Piel y Partes Blandas Ceftarolina: Piel y partes blandas y Respiratorio Recordar la alta incidencia de Estafilo Meticilino Resistente de la Comunidad, por lo tanto el tratamiento empírico inicial, en pacientes de la comunidad al requerir cobertura para Estafilo, utilizar antibacterianos como si fuera MERco. Si el paciente es de la comunidad y se sospecha sepsis o foco respiratorio por EMRCo el tratamiento es Vancomicina+TMS.
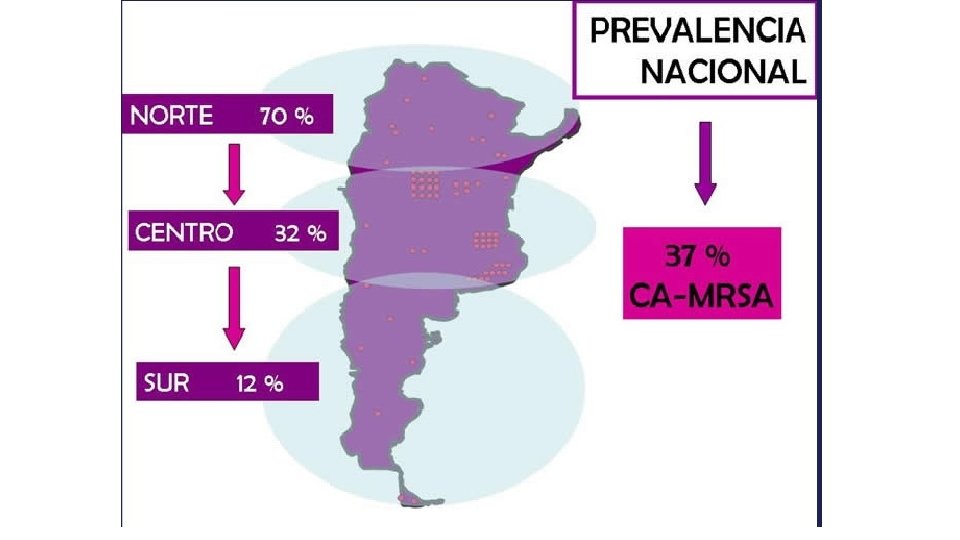

Gérmenes en referencia al Infección Urinaria • ENTEROBACTERIAS: Sensibles: Aminoglucósidos, Cefalosporinas de 3º generación, Quinolonas Cepas productoras de BLEE: Nitrofuranos, fosfomicina, Piperacilina Tazobactam, Carbapenem, Ceftolozano/Tazobactam. Cepas productoras de Carbapenemasas: Colistina, Amicacina, fosfomicina. • PSEUDOMONAS y ACINETOBACTER Sensibles: Ceftazidima, Aminoglucósidos, Quinolonas, Piperacilina/Tazobactam Resistentes por BLEE: Carbapenem, Ceftolozano/Tazobactam, Amicacina Resistentes por Carbapenemasas: Colistina, Amicacina, fosfomicina. Nota: en bacilos gram negativos resistentes se hacen tratamientos combinados, con 2 o 3 antibacterianos, en dosis máxima e infusión prolongada.
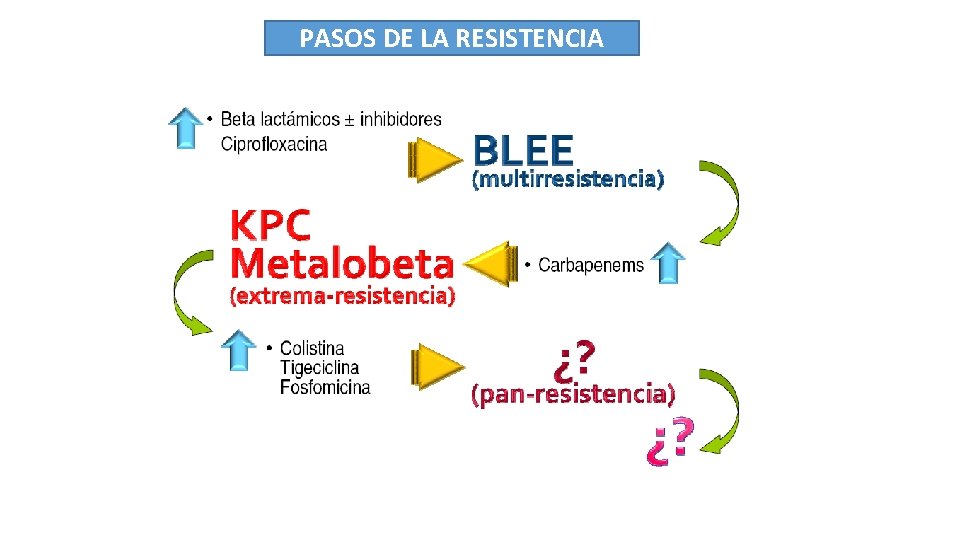
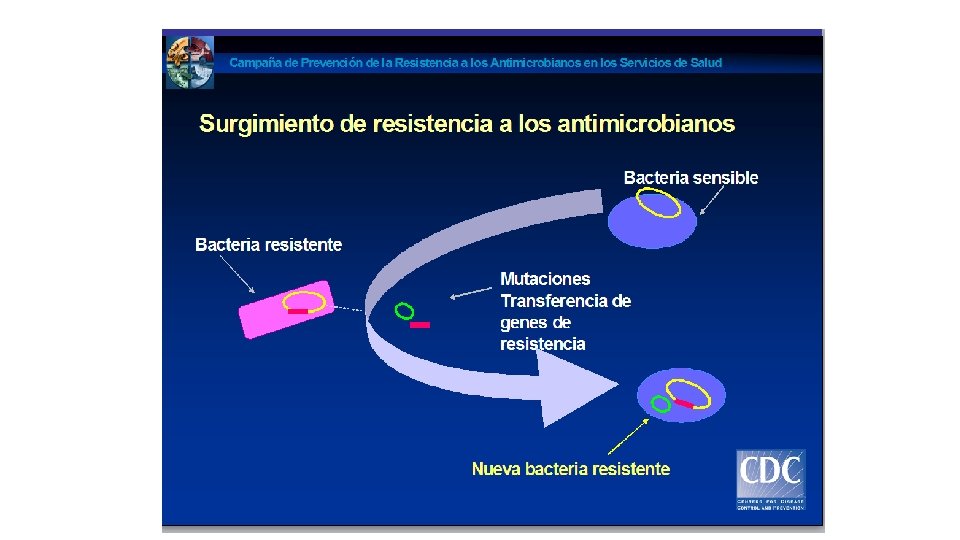
PASOS DE LA RESISTENCIA


Betalactamasas Espectro • Betalactamasas de espectro reducido: Afecta a penicilina. • Betalactamasas de espectro ampliado (BLEA): Afecta a ampicilina, amoxicilina, cefalos de 1º g. No da resistencia para: Inhibidores de betalactamasas • Betalactamasas de espectro extendido (BLEE): Afecta a betalactámicos y a cefalosporinas de 3º generación. No afecta a Carbapenem, ni tampoco a Piper-Tazo
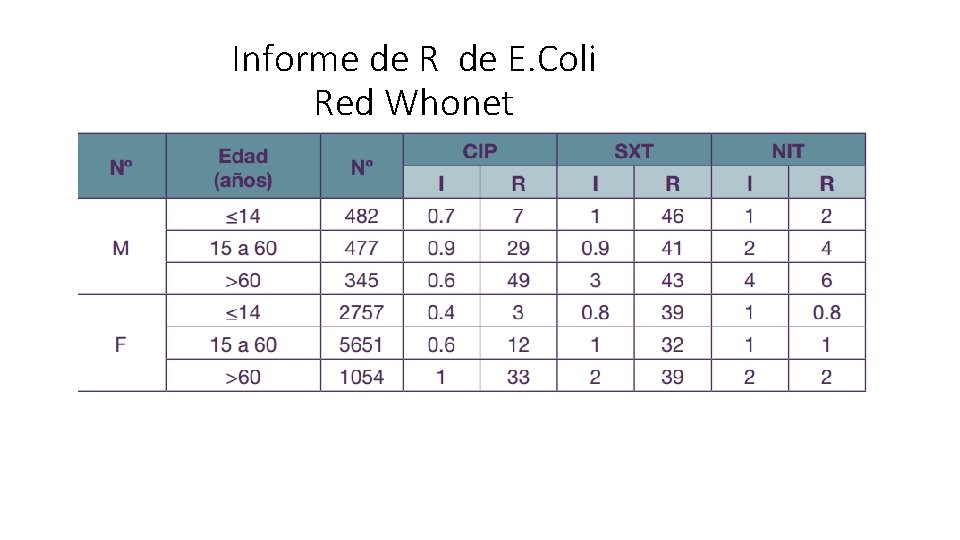
Informe de R de E. Coli Red Whonet

Puntos básicos de tratamiento Piperacilina-Tazobactam: sensibilidad adecuada. Amicacina: sensibilidad adecuada. Gentamicina: sensibilidad que variable. Ampicilina Sulbactam: sensibilidad disminuida Ciprofloxacina: sensibilidad que va disminuyendo, inductores de B. Lactamasas. • Ceftriaxona: sensibilidad que va disminuyendo, inductores de B. Lactamasas. • Carbapenem: reservado para enterobacterias resistentes. • Notrofurantína: sensibilidad adecuada • • •
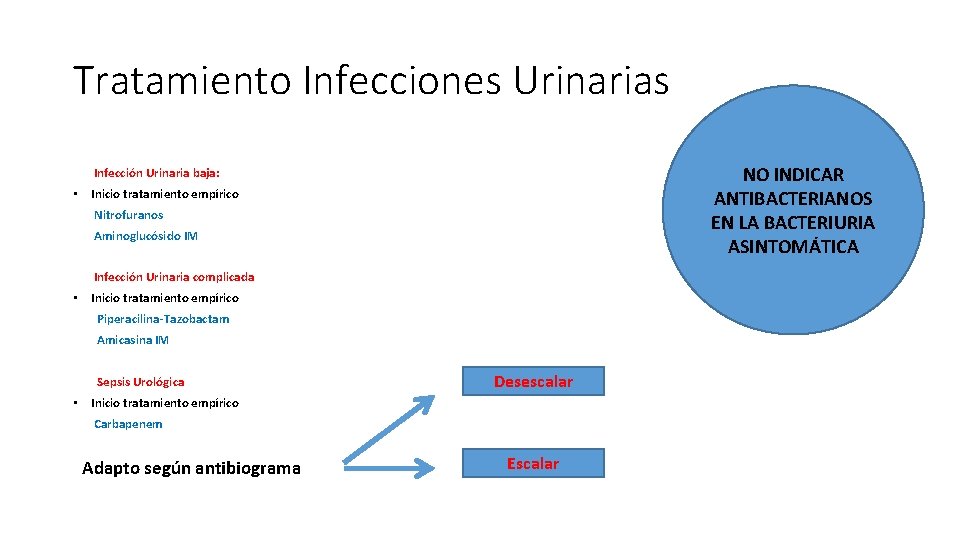
Tratamiento Infecciones Urinarias NO INDICAR ANTIBACTERIANOS EN LA BACTERIURIA ASINTOMÁTICA Infección Urinaria baja: • Inicio tratamiento empírico Nitrofuranos Aminoglucósido IM Infección Urinaria complicada • Inicio tratamiento empírico Piperacilina-Tazobactam Amicasina IM Sepsis Urológica Desescalar • Inicio tratamiento empírico Carbapenem Adapto según antibiograma Escalar


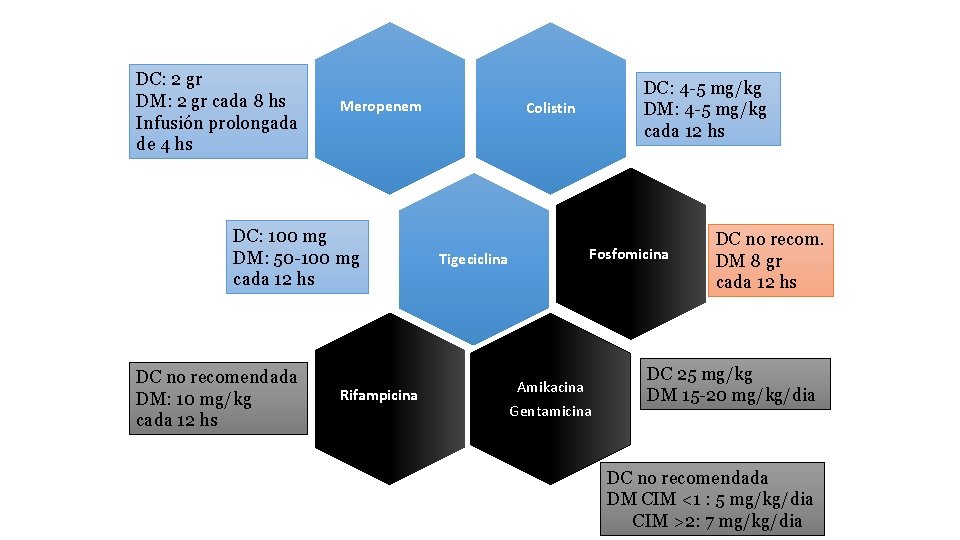
DC: 2 gr DM: 2 gr cada 8 hs Infusión prolongada de 4 hs Meropenem DC: 100 mg DM: 50 -100 mg cada 12 hs DC no recomendada DM: 10 mg/kg cada 12 hs Rifampicina DC: 4 -5 mg/kg DM: 4 -5 mg/kg cada 12 hs Colistin Tigeciclina Fosfomicina Amikacina Gentamicina DC no recom. DM 8 gr cada 12 hs DC 25 mg/kg DM 15 -20 mg/kg/dia DC no recomendada DM CIM <1 : 5 mg/kg/dia CIM >2: 7 mg/kg/dia
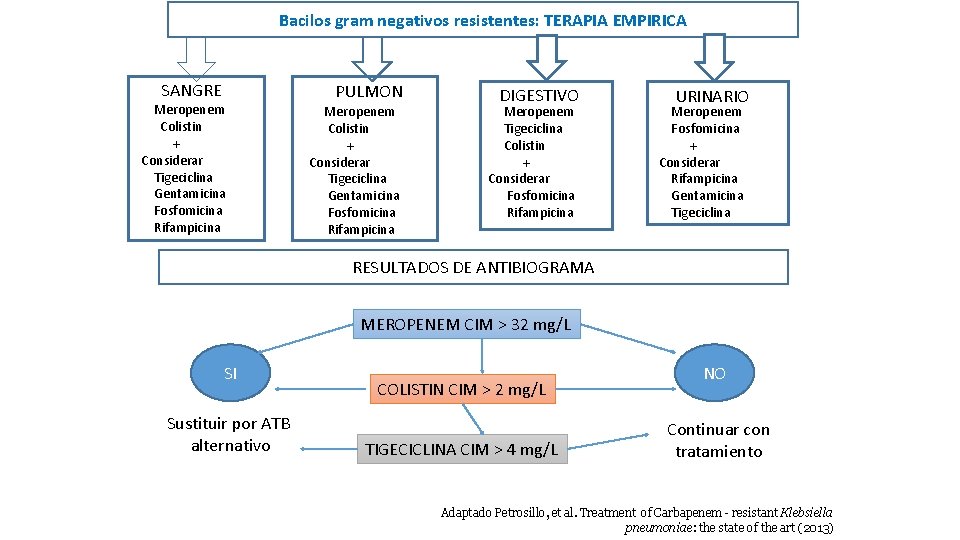
Bacilos gram negativos resistentes: TERAPIA EMPIRICA SANGRE Meropenem Colistin + Considerar Tigeciclina Gentamicina Fosfomicina Rifampicina PULMON Meropenem Colistin + Considerar Tigeciclina Gentamicina Fosfomicina Rifampicina DIGESTIVO Meropenem Tigeciclina Colistin + Considerar Fosfomicina Rifampicina URINARIO Meropenem Fosfomicina + Considerar Rifampicina Gentamicina Tigeciclina RESULTADOS DE ANTIBIOGRAMA MEROPENEM CIM > 32 mg/L SI Sustituir por ATB alternativo COLISTIN CIM > 2 mg/L TIGECICLINA CIM > 4 mg/L NO Continuar con tratamiento Adaptado Petrosillo, et al. Treatment of Carbapenem - resistant Klebsiella pneumoniae: the state of the art (2013)

Anaerobios • Metronidazol • Inhibidores de betalactamasas • Piperacilina/Tazobactam • Penicilina y Clindamicina: para peptococos y clostridium • Meropenem, Imipenem

Conclusiones: 10 reglas para uso adecuado de Antibacterianos • 1. Si disminuyes el uso de antibióticos innecesarios , reduces las tasas de resistencia en la comunidad. • 2. No todas las infecciones necesitan tratamiento antibiótico. Incluso muchos procesos de etiología bacteriana tiene un curso autolimitado y el efecto de los antibióticos es muy limitado en cuanto a la mejoría de los síntomas y la evitación de complicaciones graves.

Conclusiones: 10 reglas para uso adecuado de Antibacterianos • 3. Explica detalladamente la pauta y duración de los antibióticos a los pacientes. La resistencia a antibióticos es más probable que ocurra en los caso de mal cumplimiento por el paciente, con la administración de forma intermitente y/o a dosis infraterapéuticas. • 4. Si tienes que utilizar antibióticos utiliza aquél que se ajuste mejor a la posible etiología, probabilidad de resistencia y localización de la infección, evitando los antibióticos de amplio espectro

Conclusiones: 10 reglas para uso adecuado de Antibacterianos • 5. Siempre que estén disponibles, utiliza las técnicas rápidas de diagnóstico microbiológico en aquellos procesos en las que las pruebas tenga la suficiente fiabilidad y validez para establecer un diagnóstico etiológico, como por ejemplo Strep. A en amigdalitis y PCR para la bronquitis - neumonía. De esta forma lograrás disminuir la incertidumbre diagnóstica y un uso más racional de los antibióticos. • 6. Utiliza tus habilidades comunicativas con los pacientes. No presupongas que los pacientes siempre quieren que les prescribas un antibiótico. No te sientas presionado por ello, comparte con los pacientes la incertidumbre sobre tu decisión de prescribir o no un antibiótico y si tienes dudas sobre le evolución de la infección, recomienda la prescripción diferida del antibiótico.

Conclusiones: 10 reglas para uso adecuado de Antibacterianos • 7. No utilices los antibióticos de forma preventiva en los casos en los que no esté plenamente establecida esta indicación. • 8. No presupongas que los pacientes están informados sobre el uso adecuado de los antibióticos. Si no prescribes un antibiótico al paciente, infórmale sobre su enfermedad y los riesgos de utilizar los antibióticos cuando no estén indicados, si puedes, entrégale documentación escrita.

Conclusiones: 10 reglas para uso adecuado de Antibacterianos • 9. Si no estás de acuerdo con la indicación, no prescribas un tratamiento con antibióticos indicado por otro médico y/o profesional sanitario o dispensado en una oficina de farmacia sin receta. • 10. Retira el antibiótico pautado por otro profesional o autoadministrado por el mismo al paciente, si consideras que no se necesita. Raramente aparecen resistencias de alto grado o persistentes cuando la exposición de la flora de las mucosas al antibiótico no sobrepasa un periodo corto de uso (inferior 3 -4 días) y siempre será menor que mantenerlo durante periodos de tiempo prolongados.

- Slides: 40