ANTAGREGAN ve ANTKOAGLAN TEDAV Dr Yahya Bykak ARTER
ANTİAGREGAN ve ANTİKOAGÜLAN TEDAVİ Dr. Yahya Büyükaşık

ARTER ve VEN PIHTILARI FARKLIDIR!
ARTER TROMBUSU

VEN TROMBUSU
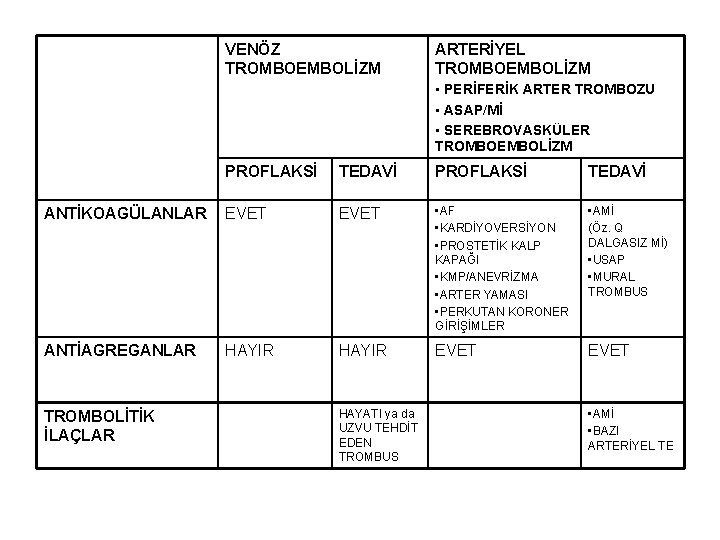
VENÖZ TROMBOEMBOLİZM ARTERİYEL TROMBOEMBOLİZM • PERİFERİK ARTER TROMBOZU • ASAP/Mİ • SEREBROVASKÜLER TROMBOEMBOLİZM PROFLAKSİ TEDAVİ ANTİKOAGÜLANLAR EVET • AF • KARDİYOVERSİYON • PROSTETİK KALP KAPAĞI • KMP/ANEVRİZMA • ARTER YAMASI • PERKUTAN KORONER GİRİŞİMLER • AMİ (Öz. Q DALGASIZ Mİ) • USAP • MURAL TROMBUS ANTİAGREGANLAR HAYIR EVET TROMBOLİTİK İLAÇLAR HAYATI ya da UZVU TEHDİT EDEN TROMBUS • AMİ • BAZI ARTERİYEL TE

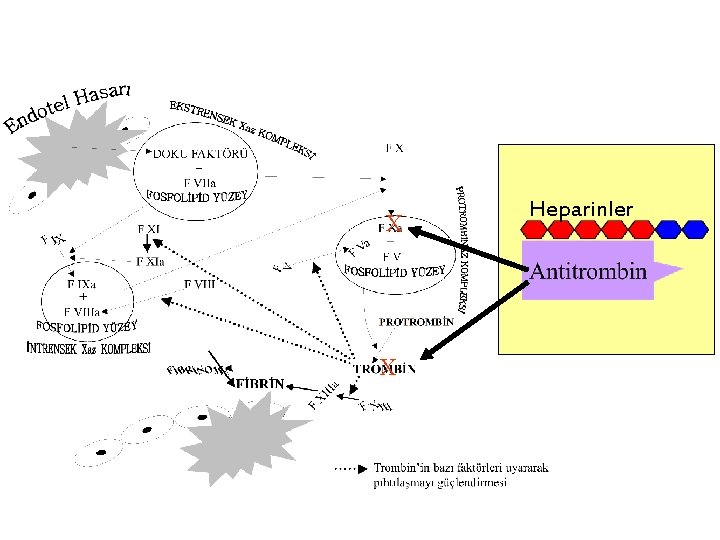
HEPARİNLER
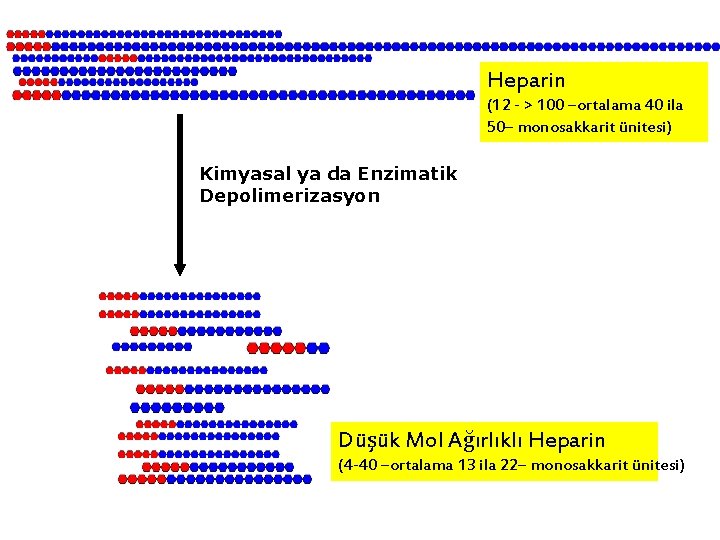
Heparin (12 - > 100 –ortalama 40 ila 50– monosakkarit ünitesi) Kimyasal ya da Enzimatik Depolimerizasyon Düşük Mol Ağırlıklı Heparin (4 -40 –ortalama 13 ila 22– monosakkarit ünitesi)
X X Heparinler
ETKİNLİK DMAH Standart Heparin
YAN ETKİ PROFİLİ (GÜVENLİ OLMA) ? Standart Heparin DMAH
KULLANIM KOLAYLIĞI Standart Heparin DMAH
MALİYET AVANTAJI DMAH Standart Heparin

STANDART HEPARİN ile TEDAVİ q 80 IU/kg yükleme q 18 IU/kg/saat infüzyon ile idame q Yüklemeden 6 saat sonra APTZ ile kontrol Tedavi monitörizasyonunda APTZ sonucunun normal Lab ortalamasına oranı dikkate alınmalıdır. Terapötik aralık genellikle 1. 5 -2. 5 düzeyindedir. APTT Doz Ayarı Referans aralığı ortalamasının < 1. 2 katı 80 IU/kg yüklemeyi tekrar et, infüzyon hızını 4 IU/kg/saat artır Referans aralığı ortalamasının 1. 2 -1. 5 katı 40 IU/kg yükleme yap, infüzyon hızını 2 IU/kg/saat artır Referans aralığı ortalamasının 1. 5 -2. 5 katı Değişiklik yapma (terapötik aralık) Referans aralığı ortalamasının 2. 5 -3. 0 katı İnfüzyon hızını 2 IU/kg/saat azalt Referans aralığı ortalamasının > 3 katı İnfüzyona 1 saat ara ver, daha sonra infüzyon hızını 3 IU/kg/saat azalt Monitorizasyonun devamı: q Her doz değişikliğinden 6 saat sonra APTZ tekrarı q Ardışık 2 APTZ değeri terapötik aralıkta olduktan sonra 24 saattte bir APTZ takibi

STANDART HEPARİN ile PROFLAKSİ q 8 -12 saatte bir 5000 IU ciltaltı enjeksiyon

DMAH ile VTE PROFLAKSİSİ ve TEDAVİSİ Genel Cerrahi, Orta Risk • Dalteparin 1 x 2500 U SC • Enoxaparin 1 x 20 mg SC • Nadroparin 1 x 2850 U • Tinzaparin 1 x 3500 U Genel Cerrahi, Yüksek Risk • Deltaparin 1 x 5000 U SC • Danaparoid 1 x 750 U SC • Enoxaparin 1 x 40 mg SC • Enoxaparin 2 x 30 mg SC Ortopedik Cerrahi • Dalteparin 1 x 5000 U SC • Danaparoid 1 x 750 U SC • Enoxaparin 2 x 30 mg SC • Enoxaparin 1 x 40 mg SC • Nadroparin 1 x 38 U/kg SC • Tinzaparin 1 x 75 U/kg SC • Tinzaparin 1 x 4500 U SC • Tıbbi Durumlar • Dalteparin 1 x 2500 U SC • Danaparoid 2 x 750 U SC • Enoxaparin 1 x 40 mg SC • Nadroparin 1 x 2850 U SC Sağlanan Plazma Düzeyi ~ 0. 2 -0. 5 Anti. Xa/ml • • • Enoxaparin 2 x 1 mg/kg ya da 1 x 1, 5 mg/kg Dalteparin 2 x 100 U/kg Nadroparin 2 x 90 U/kg Tinzaparin 1 x 175 U/kg Sağlanan Plazma Düzeyi ~ 0. 5 -1. 5 Anti. Xa/ml Dozlar Anti-Xa ünitesi şeklindedir. Enoxaparin için 1 mg= 100 anti-Xa ünitesi’dir. Majör cerrahi geçiren hastalarda proflaksiye ne zaman başlanması ve ne kadar sürdürülmesi gerektiği konuları net değildir. Genellikle 12 -24 saat sonra başlanması önerilir. Ancak ortopedik cerrahi sonrası 6 -8. saat daha uygun olabilir. Cerrahi sonrası proflaksiye en az 7 -10 g devam edilmesi önerilmektedir. Majör ortopedik cerrahi geçiren ve ek risk faktörleri (kanser, DVT öyküsü, vb) olan hastalarda uzamış proflaksi (3 hafta daha) uygun olur. Kaynaklar: Chest 2001; 119: 132 S--2003; 124: 386 S— 2003; 124: 379 S

HEPARİNLERİN NEDEN OLDUĞU PIHTILAŞMA BOZUKLUKLARININ DÜZELTİLMESİ • Standart heparinin yarıömrü doza bağımlıdır. Ortalama 6 saattir. DMAH yarıömrü 12 -24 saat. Heparinin kesilmesi ya da doz azaltılması. Lüzumu halinde taze donmuş plazma ve protamin. • DMAH renal eliminasyon ile temizlenir. Üremik hastalar doz aşımına eğilimlidir ! • DMAH nötralizasyonunda protaminin faydası azdır.

Heparine Bağlı Trombositopeni-Tromboz Sendromu Tanısı • Genellike fraksiyone olmayan heparin kullanan hastalarda, genellikle tedavinin > 5. gününden sonra • Trombosit sayısında > 120 000/mm 3 olan bazal değere göre > % 40 azalma ya da < 100 000/mm 3 trombositopeni olması • Görünüşte başka neden olmaması (sepsis, diğer bir ilaç) • Mevcut trombozda ilerleme ya da heparin tedavisi altında yeni trombüs gelişmesi Anti PF 4/Heparin kompleksi antikoru tanıya yardımcı olabilir.

HEPARİNE BAĞLI TROMBOSİTOPENİNİN (± TROMBOZ) TEDAVİSİ • Hızlı tanı konulmalıdır. • Heparin kesilmelidir. • Heparin kesilir kesilmez (trombosit sayısı halen düşük iken) varfarin başlanması kontrendikedir. • Direkt trombin inhibitörleri (argatroban, rekombinant hirudin) ya da danaparoid verilmelidir. Heparin kesildikten sonra 10 gün içinde trombositopeninin düzelmesi tanıyı destekler. Hastaya bir daha fraksiyone olmayan ya da düşük mol ağırlıklı heparin verilmemelidir. Uygun tedavi edilmeyen hastalarda ölümcül tromboembolik ataklar ve/veya ekstremite kaybı gelişebilir.

VARFARİN
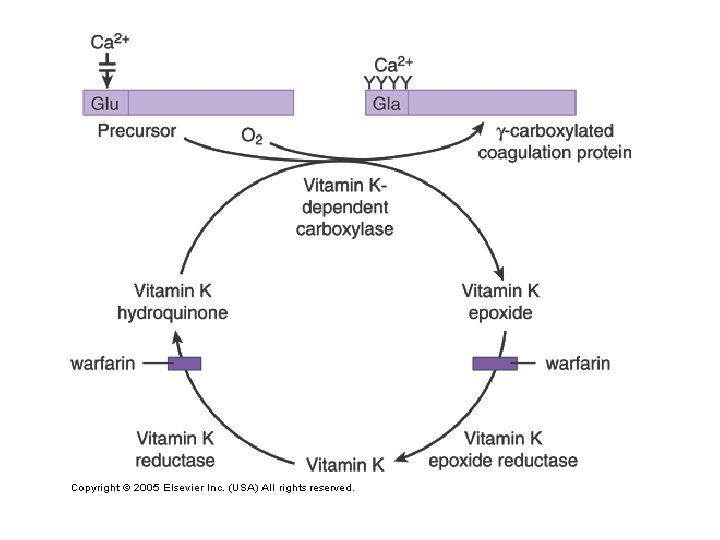
VARFARİN ile ORAL ANTİKOAGÜLAN TEDAVİ UYGULAMASI ve PRATİK BİLGİLER Diyetin Vit K’dan fakir ve sabit olması uygundur 5 mg/gün uygun bir başlangıç dozudur. Hep aynı saatte alınmalıdır. Kanama riski ise 2. 5 mg ile başlanabilir. Tedavi INR ile izlenir. Hedef INR: 2 -3 (istisnalar dışında) Başlangıçta günlük INR kontrolü Amaç, aşırı duyarlı kişileri belirlemek Genellikle 2 -10 mg’lık idame dozları İlaç dozu 3 -5 günden daha sık değiştirilmemelidir. Doz azaltımı gereken aşırı duyarlı nadir hastalar dışında Doz oturunca INR aralıkları tedricen açılır. Amaç ayda 1 -2 ölçüm ile takip

ÖNEMLİ • Hedef INR aralığında kalış oranı ve komplikasyon riski ilişkilidir. Bazı çalışmalara göre kanama ve tromboz komplikasyonlarının yaklaşık yarısı uygun olmayan INR yüzündendir. • Bir antikoagülasyon kliniğinde ya da –uygun hastalar için- kendine izlem tercih edilmelidir. • INR -açıklanamayan nedenlerle- oynak ise (> 0. 5 SD) günde 100 -150 mcg vit K takviyesi yap ve bu şartlar altında doz ayarlaması yap.

VARFARİN DOZ AŞIMI için RİSK FAKTÖRLERİ • • • Etkileşen ilaç kullanımı (antibiyotikler, parasetamol dahil) İshal Oral alım bozukluğu Önerilen dozların üstünde ilaç alımı Genetik polimorfizm Malabsorbsiyon Malnütrisyon KC-bilier hastalık Konjestif kalp yetmezliği Kanser Ateşli hastalıklar Hipertiroidizm VARFARİN DİRENCİNİN NEDENLERİ • • • Yüksek vit K içeren diyet İlaçlar Genetik polimorfizm Nefrotik sendrom Hipotiroidizm
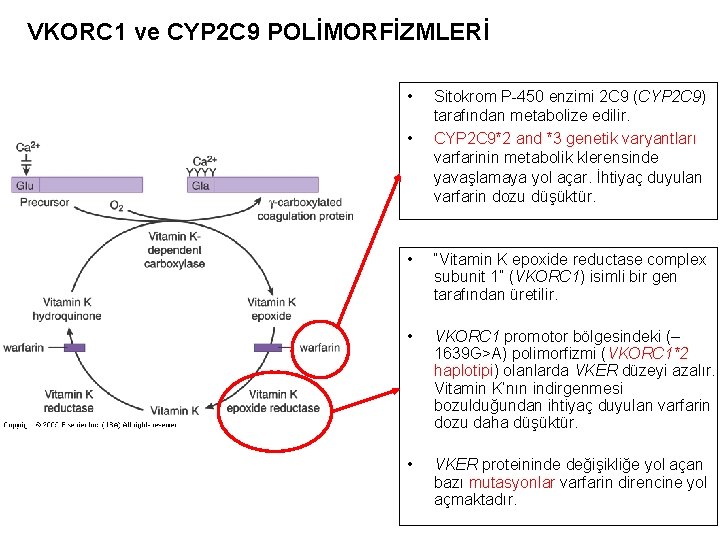
VKORC 1 ve CYP 2 C 9 POLİMORFİZMLERİ • • Sitokrom P-450 enzimi 2 C 9 (CYP 2 C 9) tarafından metabolize edilir. CYP 2 C 9*2 and *3 genetik varyantları varfarinin metabolik klerensinde yavaşlamaya yol açar. İhtiyaç duyulan varfarin dozu düşüktür. • “Vitamin K epoxide reductase complex subunit 1” (VKORC 1) isimli bir gen tarafından üretilir. • VKORC 1 promotor bölgesindeki (– 1639 G>A) polimorfizmi (VKORC 1*2 haplotipi) olanlarda VKER düzeyi azalır. Vitamin K’nın indirgenmesi bozulduğundan ihtiyaç duyulan varfarin dozu daha düşüktür. • VKER proteininde değişikliğe yol açan bazı mutasyonlar varfarin direncine yol açmaktadır.

VARFARİN KONTRENDİKASYONLARI • Gebelik • Kanama diyatezi • Aşikar kanaması olanlar • Gİ, GÜ ya da solunum yollarında ülseri olanlar • Kanama riskini artıran diğer haller (aortik ve serebral anevrizmalar, perikardit, perikard effüzyonu, bakteriyel endokardit, vaskülit, malin hipertansiyon) • Streptokinaz ya da ürokinaz alanlar • Kanama riski taşıyan lokal ya da blok anestezi uygulamaları • LP gibi tetkik/tedavi uygulamaları • Varfarine aşırı alerjik duyarlılık öyküsü olanlarda • Kooperasyon sorunu olan (senilite, alkolizm, psikoz, vb) hastalar • INR takibi yaptırma olanağı olmayanlar DİKKATLİ OLUNMASI GEREKEN HALLER • HİT, orta-ağır karaciğer ve böbrek yetmezlikleri, ishal, barsak flora değişiklikleri, infeksiyon hastalıkları, şiddetli hipertansiyon, santral kateterler, ağır DM ve protein C eksikliğinde dikkatli olunmalıdır.


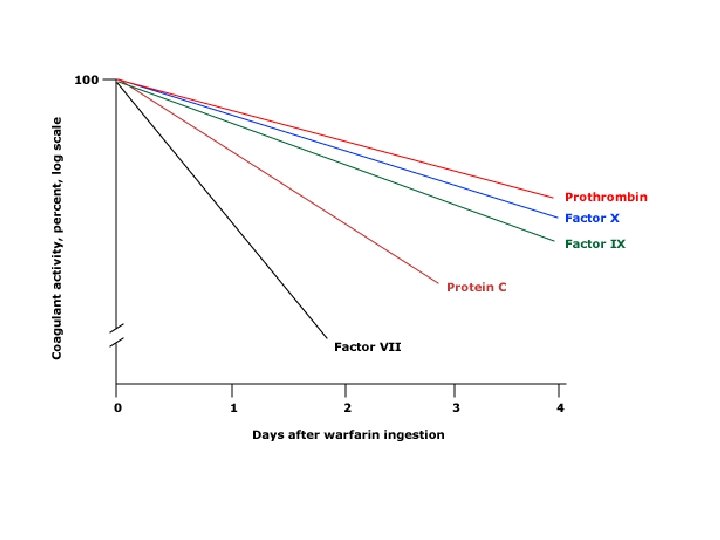
VARFARİNİN NEDEN OLDUĞU PIHTILAŞMA BOZUKLUKLARININ DÜZELTİLMESİ • Varfarin etkisini gidermek için; – İlaç kesilir. – Ayrıca kanama varlığı, şiddeti ve riskine (INR düzeyi) göre • Vitamin K (durumun aciliyetine göre 1 -10 mg ciltaltı ya da İ. V. ) ± • Taze donmuş plazma ya da APCC • INR’ın vit K ile düzelmemesi karaciğer hastalığı, dissemine intravasküler koagülasyon gibi eşlik eden bir hastalığı düşündürmelidir.

KANAMA DIŞI VARFARİN KOMPLİKASYONLARI • Aterom plaklarından kolesterol embolileri • mor tırnak sendromu • böbrek, karaciğer, pankreas, dalak ve diğer organ bozuklukları • Cilt nekrozu

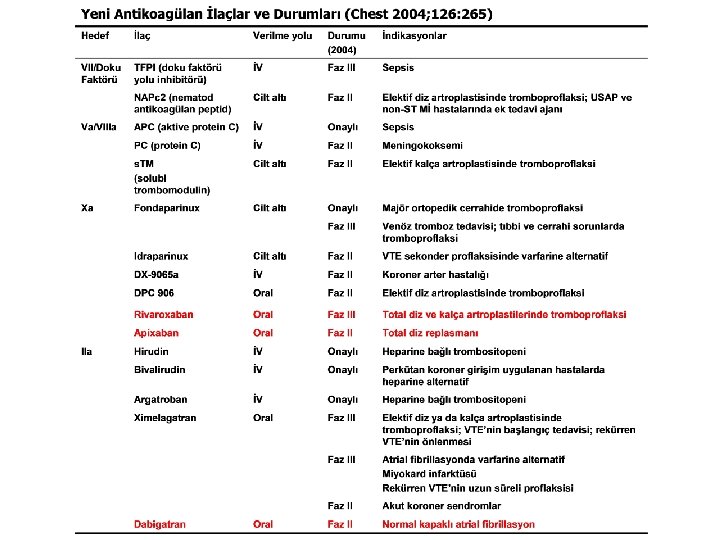
YENİ ANTİKOAGÜLAN İLAÇLAR

VİTAMİN K ANTAGONİSTLERİNİN DEZAVANTAJLARI • Etkinin geç başlaması – (acil hallerde parenteral antikoagülanlarla birlikte başlamak gerekir) • Metabolizmasındaki genetik değişiklikler – (ihtiyaç duyulan doz değişkendir) • Besin-ilaç etkileşimleri – (sık INR bakılması gerekir) • Dar terapötik indeks – (sık INR bakılması gerekir)

İDEAL ORAL ANTİKOAGÜLANIN ÖZELLİKLERİ • • • Biyoyararlanımı iyi olmalıdır Besin-ilaç etkileşimi olmamalıdır Etkisi hızlı başlamalıdır Terapötik indeksi geniş olmalıdır Tahmin edilebilir antikoagülan yanıt sağlamalıdır Antidotu olmalıdır Ciddi toksisitesi olmamalıdır Fiyatı uygun olmalıdır Hasta uyumu uygun olmalıdır

ASPİRİN ve YENİ ANTİAGREGAN İLAÇLAR
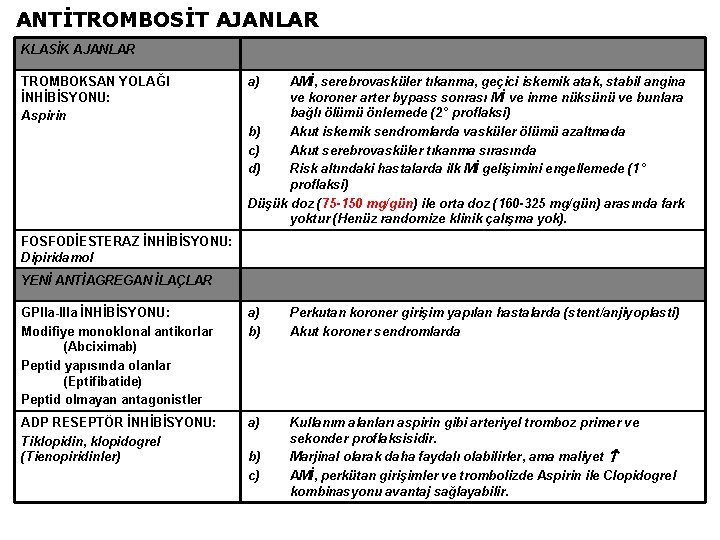
ANTİTROMBOSİT AJANLAR KLASİK AJANLAR TROMBOKSAN YOLAĞI İNHİBİSYONU: Aspirin a) AMİ, serebrovasküler tıkanma, geçici iskemik atak, stabil angina ve koroner arter bypass sonrası Mİ ve inme nüksünü ve bunlara bağlı ölümü önlemede (2° proflaksi) b) Akut iskemik sendromlarda vasküler ölümü azaltmada c) Akut serebrovasküler tıkanma sırasında d) Risk altındaki hastalarda ilk Mİ gelişimini engellemede (1 ° proflaksi) Düşük doz (75 -150 mg/gün) ile orta doz (160 -325 mg/gün) arasında fark yoktur (Henüz randomize klinik çalışma yok). FOSFODİESTERAZ İNHİBİSYONU: Dipiridamol YENİ ANTİAGREGAN İLAÇLAR GPIIa-IIIa İNHİBİSYONU: Modifiye monoklonal antikorlar (Abciximab) Peptid yapısında olanlar (Eptifibatide) Peptid olmayan antagonistler a) b) Perkutan koroner girişim yapılan hastalarda (stent/anjiyoplasti) Akut koroner sendromlarda ADP RESEPTÖR İNHİBİSYONU: Tiklopidin, klopidogrel (Tienopiridinler) a) Kullanım alanları aspirin gibi arteriyel tromboz primer ve sekonder proflaksisidir. Marjinal olarak daha faydalı olabilirler, ama maliyet AMİ, perkütan girişimler ve trombolizde Aspirin ile Clopidogrel kombinasyonu avantaj sağlayabilir. b) c)

ANTİAGREGANLARIN NEDEN OLDUĞU PIHTILAŞMA BOZUKLUKLARININ DÜZELTİLMESİ • Trombosit transfüzyonu • DDAVP (aspirin etkisini gidermede işe yarayabilir) • Mukoza kanamalarında lokal ya da sistemik traneksamik asit ASPİRİN ALTINDA ÜLSER KOMPLİKASYONU GELİŞTİREN ve TEKRAR ANTİAGREGAN TEDAVİ BAŞLANMASI GEREKEN HASTALARDA SEÇENEKLER • H. Pylori eradikasyonunu takiben düşük doz Aspirin+PPI (% 0. 7 -1. 6) • H. Pylori eradikasyonunu takiben Clopidogrel (% 8. 6)

VENÖZ TROMBOEMBOLİZM’DE ANTİKOAGÜLASYON
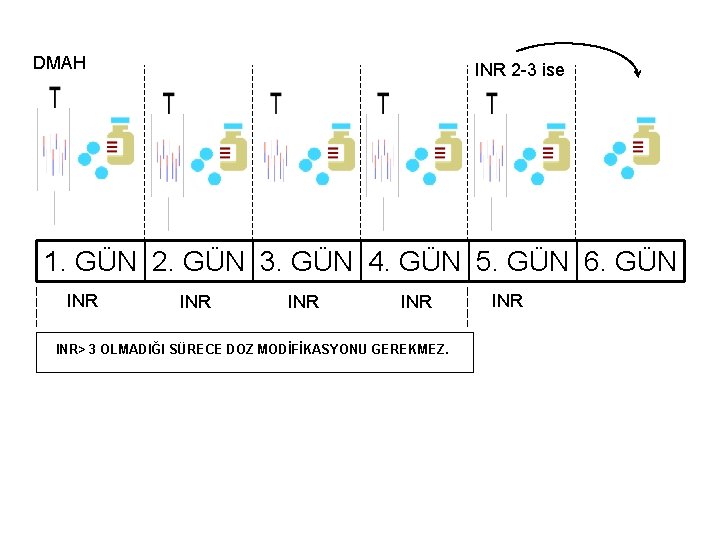
DMAH INR 2 -3 ise 1. GÜN 2. GÜN 3. GÜN 4. GÜN 5. GÜN 6. GÜN INR INR INR> 3 OLMADIĞI SÜRECE DOZ MODİFİKASYONU GEREKMEZ. INR
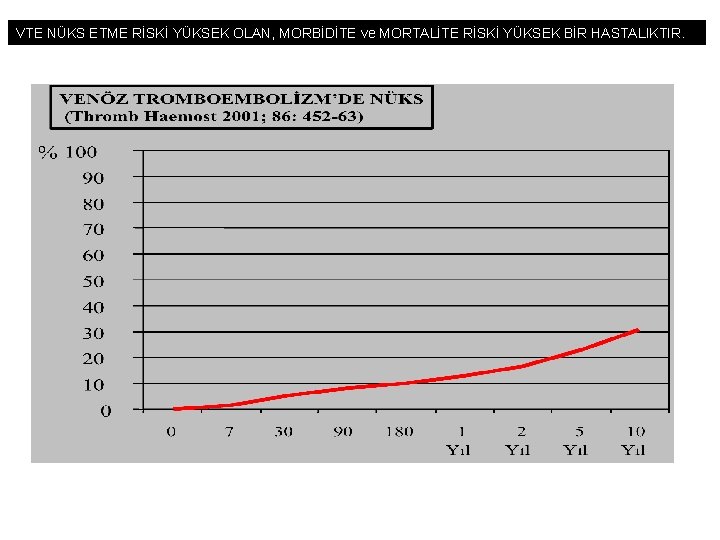
VTE NÜKS ETME RİSKİ YÜKSEK OLAN, MORBİDİTE ve MORTALİTE RİSKİ YÜKSEK BİR HASTALIKTIR.

VENÖZ TROMBOEMBOLİZMİN TEDAVİSİ DE RİSKLİDİR. • Akut koroner sendromların standart heparin ya da DMAH ile kısa süreli tedavileri sırasında ~ %3 hasta majör kanamalar geçirir. • Kronik varfarin kullananlarda yıllık majör kanama riski % 2 -3 civarındadır. • Varfarin altında kanama için risk faktörleri sıklıkla düzeltilemez faktörlerdir: – Doz Aşımı – İleri yaş (>75) – Birlikte aspirin kullanmak – Kanama hikayesi – Hipertansiyon – Serebrovasküler hastalık – İleri kalp hastalığı – Renal yetersizlik – Kanser

TEDAVİ SÜRESİ * GEÇİCİ RİSK FAKTÖRÜNE BAĞLI DİZ ALTI VEN TROMBOZU 3 AY İDİOPATİK ya da DİZ ÜSTÜ VEN TROMBOZU 6 AY PULMONER TROMBOEMBOLİ 6 AY MÜKERRER ATAKLAR, AĞIR ATAK/CİDDİ SEKEL, KARDİYOVASKÜLER REZERV BOZUKLUĞU, KOMBİNE KALICI RİSK FAKTÖRLERİ, ANTİFOSFOLİPİD SENDROM, BAZI DOĞAL ANTİKOAGÜLAN FAKTÖR EKSİKLİKLERİ UZUN SÜRELİ * TEDAVİ BİTİMİNDE ANTİKOAGÜLASYON KESİLDİKTEN SONRA D-DİMER YÜKSEK OLMASI YÜKSEK NÜKS İHTİMALİ ANLAMINA GELİR.

VENÖZ TROMBOEMBOLİZM PROFLAKSİSİNDE ANTİKOAGÜLASYON


1. 0 GENEL ÖNERİLER 1. 4. 3. Mekanik proflaksi yöntemleri esas olarak yüksek kanama riski olan hastalarda (Grade 1 C_) ya da antikoagülan proflaksiye adjuvan olarak (Grade 2 A) kullanılmalıdır. Mekanik cihazların uygun kullanımı ve optimal uyum konularına dikkat edilmelidir (Grade 1 C_). 1. 4. 4. Aspirin hiçbir hasta grubunda tek başına VTE proflaksisi için kullanılamaz (Grade 1 A). 1. 4. 5. 1. Antitrombotik ilaçlar kullanılırken üreticinin dozaj önerilerine uyulmalıdır (Grade 1 C). 1. 4. 5. 2. Yaşlı hastalar ve kanama riski yüksek olan vakalar başta olmak üzere bütün hastalarda DMAH, fondaparinux, direkt trombin inhibitörleri gibi renal eliminasyonu olan ilaçlar kullanılırken renal yetersizlik dikkate alınmalıdır (Grade 1 C_). 1. 5. 1. Nöraksiyal anestezi veya analjezi uygulanan hastalarda antikoagülan proflaksi kullanılırken özel dikkat gereklidir (Grade 1 C_).
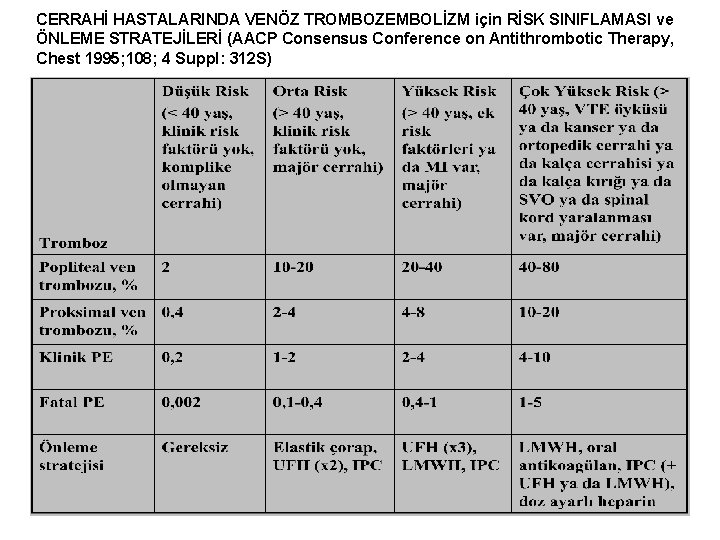
CERRAHİ HASTALARINDA VENÖZ TROMBOZEMBOLİZM için RİSK SINIFLAMASI ve ÖNLEME STRATEJİLERİ (AACP Consensus Conference on Antithrombotic Therapy, Chest 1995; 108; 4 Suppl: 312 S)

2. 1 Genel cerrahi 2. 1. 1. Düşük riskli Genel Cerrahi hastalarında erken ve kalıcı mobilizasyon dışında spesifik bir proflaksiye gerek yoktur (Grade 1 C_). 2. 1. 2. Orta riskli Genel Cerrahi hastalarında standart heparin 2 x 5000 ya da DMAH ≤ 3400 U günde tek doz önerilir (Grade 1 A). 2. 1. 3. Yüksek riskli Genel Cerrahi hastalarında standart heparin 3 x 5000 ya da DMAH > 3400 U günde tek doz önerilir (Grade 1 A). 2. 1. 4. Çoklu risk faktörleri olan Genel Cerrahi hastalarında yukarıda belirtilen farmakolojik tedavilere dereceli kompresyon çorapları, İPK gibi mekanik yöntemler de eşlik etmelidir (Grade 1 C_). 2. 1. 5. Kanama riski yüksek olan Genel Cerrahi hastalarında en azından kanama riski azalıncaya kadar dereceli kompresyon çorapları ya da İPK ile mekanik proflaksi uygulanması önerilir (Grade 1 A). 2. 1. 6. Seçilmiş yüksek riskli Genel Cerrahi hastalarında (majör kanser cerrahisi geçirenler dahil) taburculuk sonrası DMAH proflaksisi önerilir (Grade 2 A).

2. 5 Laparoskopik cerrahi 2. 5. 1. Bu hastalarda agresif mobilizasyon dışında rutin proflaksiye gerek yoktur (Grade 1 A). 2. 5. 2. Ancak ciddi VTE risk faktörleri olan hastalarda standart heparin, DMAH, dereceli kompresyon çorapları ya da İPK tromboproflaksi uygulanabilir (Grade 1 C_).

PERİOP DÖNEMDE ANTİKOAGÜLAN TEDAVİ YÖNETİMİ

İNVAZİF İŞLEM ÖNCESİNDE ANTİKOAGÜLAN TEDAVİNİN KESİLME KARARINI ETKİLEYEN FAKTÖRLER • HASTA ANTİKOAGÜLAN ALMAZKEN NÜKS GEÇİRİR Mİ? • HASTA İNVAZİF İŞLEME BAĞLI KANAR MI? • İNVAZİF İŞLEM SÜRECİ VTE RİSKİ NEDENİYLE PROFLAKSİ İNDİKASYONU DOĞURUYOR MU?

SEÇİLMİŞ BAZI HASTALARDA ANTİTROMBOTİK TEDAVİ ALMAZKEN TROMBOEMBOLİZM RİSKİ NÜKS İHTİMALİ SON 1 AY İÇİNDE VTE GEÇİREN HASTA PERİOP DÖNEMDE %40 (1) SON 1 AY İÇİNDE KARDİYAK EMBOLİZASYON GEÇİREN HASTA PERİOP DÖNEMDE % 0. 5 CİDDİ TROMBOFİLİ YILLIK % 15 • TROMBOZ ÖYKÜSÜ + KOMBİNE HEREDİTER RİSK • MÜKERRER VTE ÖYKÜSÜ • AKTİF KANSER NORMAL KAPAKLI ATRİAL FİBRİLLASYON YILLIK % 5 PROSTETİK KAPAK YILLIK % 5 (1) Risk 3 aydan sonra kabul edilebilir düzeye düşer.
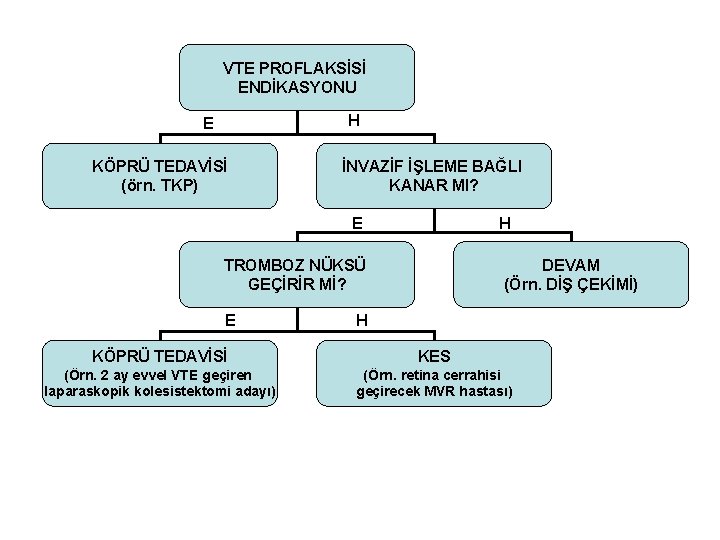
VTE PROFLAKSİSİ ENDİKASYONU H E KÖPRÜ TEDAVİSİ (örn. TKP) İNVAZİF İŞLEME BAĞLI KANAR MI? E H TROMBOZ NÜKSÜ GEÇİRİR Mİ? E DEVAM (Örn. DİŞ ÇEKİMİ) H KÖPRÜ TEDAVİSİ KES (Örn. 2 ay evvel VTE geçiren laparaskopik kolesistektomi adayı) (Örn. retina cerrahisi geçirecek MVR hastası)
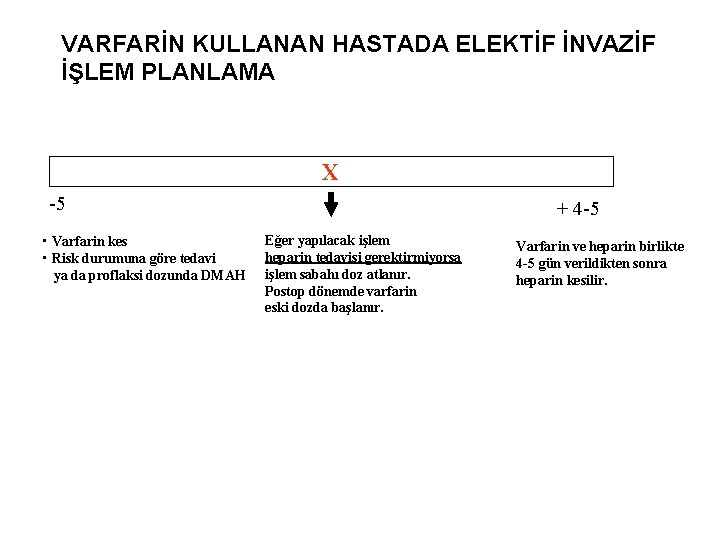
VARFARİN KULLANAN HASTADA ELEKTİF İNVAZİF İŞLEM PLANLAMA X -5 • Varfarin kes • Risk durumuna göre tedavi ya da proflaksi dozunda DMAH + 4 -5 Eğer yapılacak işlem heparin tedavisi gerektirmiyorsa işlem sabahı doz atlanır. Postop dönemde varfarin eski dozda başlanır. Varfarin ve heparin birlikte 4 -5 gün verildikten sonra heparin kesilir.

PERİOP DÖNEMDE ANTİAGREGAN TEDAVİ YÖNETİMİ
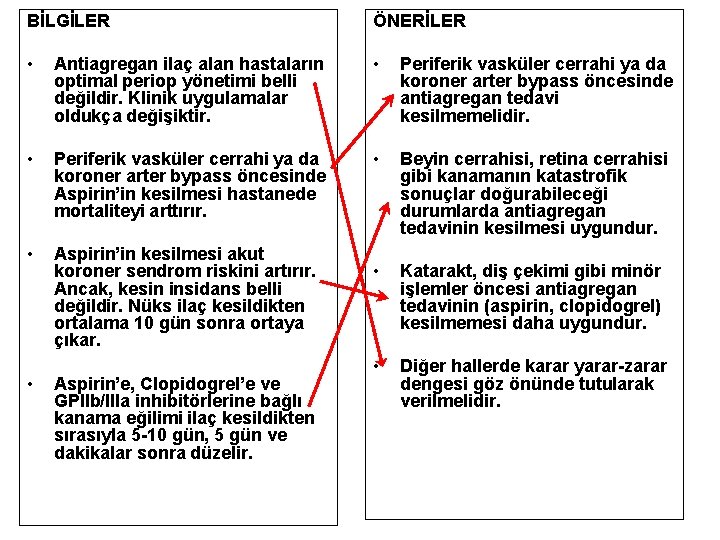
BİLGİLER ÖNERİLER • Antiagregan ilaç alan hastaların optimal periop yönetimi belli değildir. Klinik uygulamalar oldukça değişiktir. • Periferik vasküler cerrahi ya da koroner arter bypass öncesinde antiagregan tedavi kesilmemelidir. • Periferik vasküler cerrahi ya da koroner arter bypass öncesinde Aspirin’in kesilmesi hastanede mortaliteyi arttırır. • Beyin cerrahisi, retina cerrahisi gibi kanamanın katastrofik sonuçlar doğurabileceği durumlarda antiagregan tedavinin kesilmesi uygundur. • Aspirin’in kesilmesi akut koroner sendrom riskini artırır. Ancak, kesin insidans belli değildir. Nüks ilaç kesildikten ortalama 10 gün sonra ortaya çıkar. • Katarakt, diş çekimi gibi minör işlemler öncesi antiagregan tedavinin (aspirin, clopidogrel) kesilmemesi daha uygundur. • Diğer hallerde karar yarar-zarar dengesi göz önünde tutularak verilmelidir. • Aspirin’e, Clopidogrel’e ve GPIIb/IIIa inhibitörlerine bağlı kanama eğilimi ilaç kesildikten sırasıyla 5 -10 gün, 5 gün ve dakikalar sonra düzelir.
- Slides: 55