Annie Dubuisson Franois Wang 34 2004 Annie Dubuisson

Annie Dubuisson – François Wang 34

2004 Annie Dubuisson – François Wang 33

Annie Dubuisson – François Wang 32

Electroneuromyographie (ENMG) - neurographie sensitive - neurographie motrice : réponses M et F - réflexologie : réponses H et T - électromyographie (EMG) Potentiels évoqués somesthésiques (PES) Potentiels évoqués moteurs (PEM) Les techniques électrophysiologiques Stimulation Détection Préampli – ampli Hauts-parleurs Moniteur 31
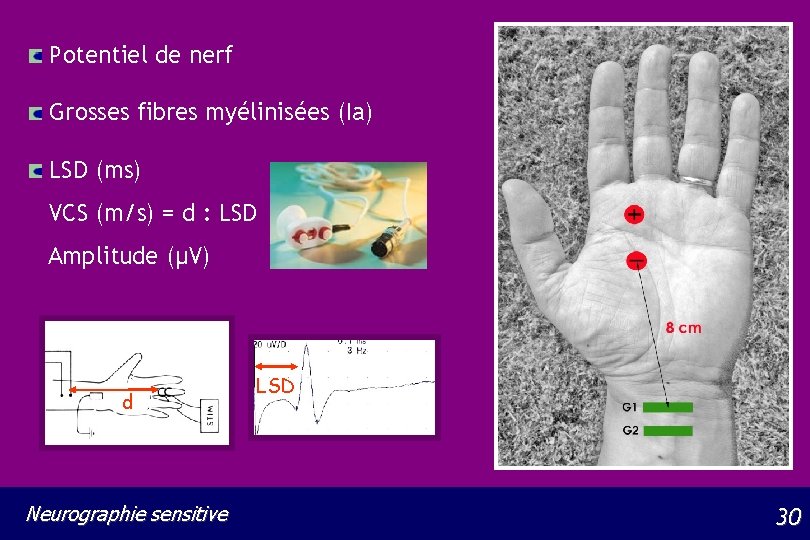
Potentiel de nerf Grosses fibres myélinisées (Ia) LSD (ms) VCS (m/s) = d : LSD Amplitude (µV) d Neurographie sensitive LSD 30
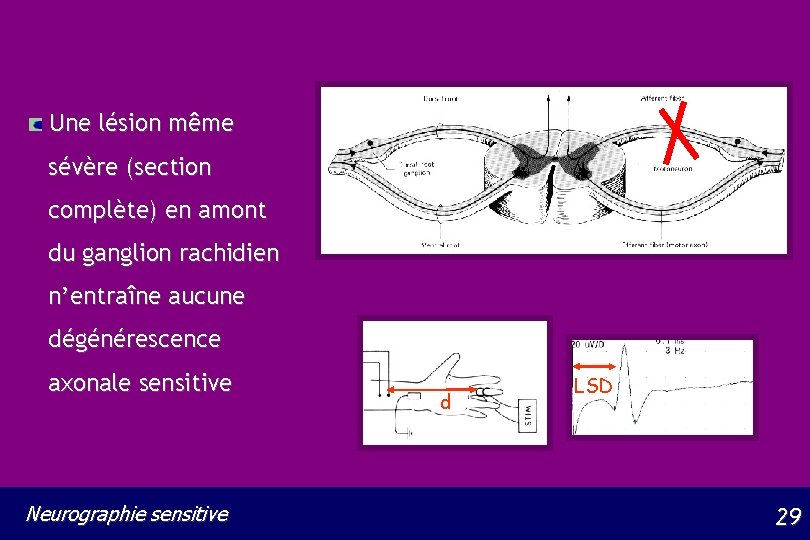
Une lésion même sévère (section complète) en amont du ganglion rachidien n’entraîne aucune dégénérescence axonale sensitive Neurographie sensitive d LSD 29
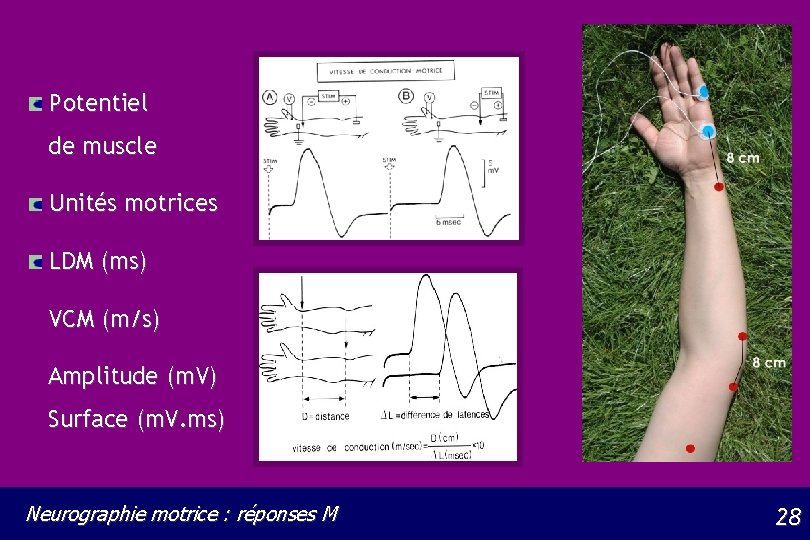
Potentiel de muscle Unités motrices LDM (ms) VCM (m/s) Amplitude (m. V) Surface (m. V. ms) Neurographie motrice : réponses M 28
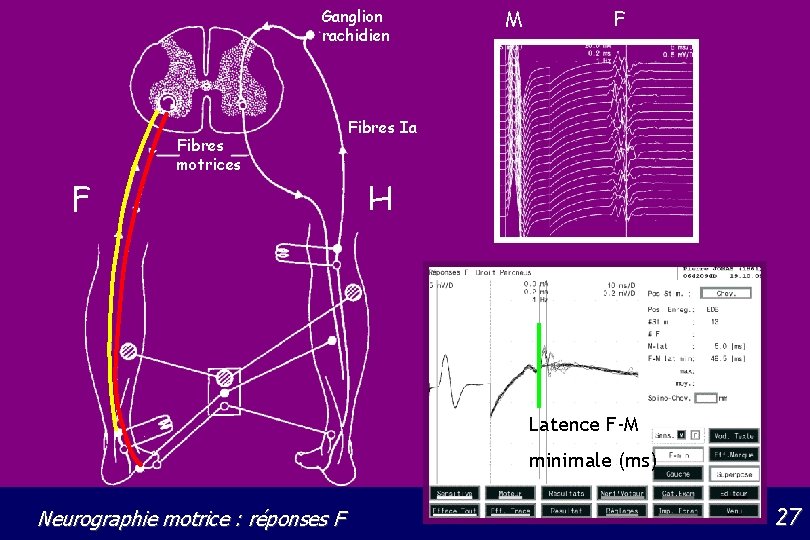
Ganglion rachidien Fibres motrices F M F Fibres Ia H Latence F-M minimale (ms) Neurographie motrice : réponses F 27
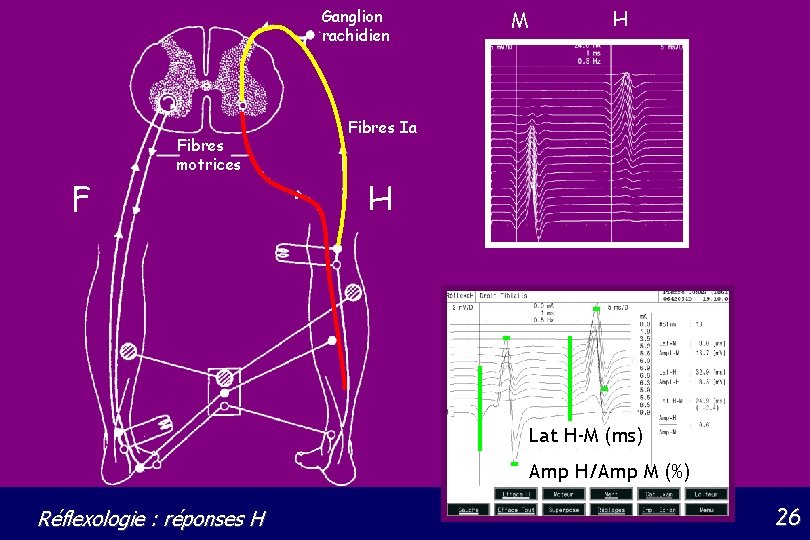
Ganglion rachidien Fibres motrices F M H Fibres Ia H Lat H-M (ms) Amp H/Amp M (%) Réflexologie : réponses H 26
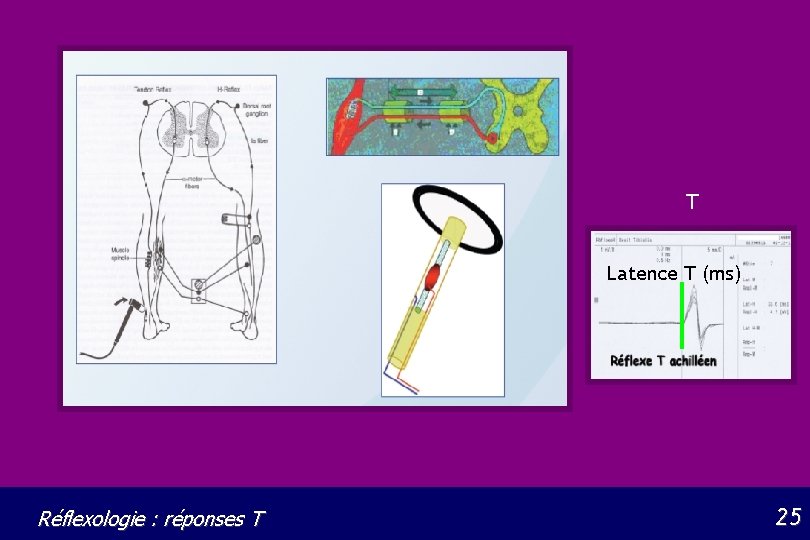
T Latence T (ms) Réflexologie : réponses T 25
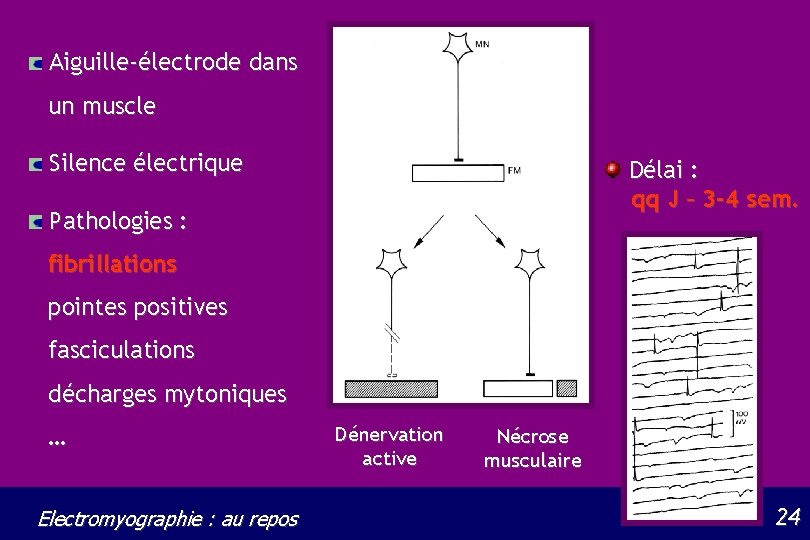
Aiguille-électrode dans un muscle Silence électrique Délai : qq J – 3 -4 sem. Pathologies : fibrillations pointes positives fasciculations décharges mytoniques … Electromyographie : au repos Dénervation active Nécrose musculaire 24

Aiguille-électrode dans un muscle Recrutement temporel et spatial PUM : morphologie, amplitude, durée Neurogène aigu : - appauvrissement immédiat - polyphasiques (délai > 3 sem) > 5 phases (réinnervation débutante) Neurogène chronique : - appauvrissement - PUM de grande taille > 15 ms > 1, 5 m. V (réinnervation mature) - séquelle définitive Electromyographie : activation musculaire volontaire 23

Atteinte de la myéline, Ac au niveau des nœuds de Ranvier, sans perte axonale (sans réinnervation) Bloc de la conduction nerveuse : révélé par la neurographie lors de la stimulation au-dessus et en-dessous du site lésionnel Au repos, pas de dénervation active Appauvrissement des tracés volontaires sans polyphasique, sans PUM de grande taille De bon pronostic : évolution favorable en 3 mois max sans séquelle Parfois persistant dans certaines neuropathies dysimmunes Neurapraxie 22

Perte axonale par dégénérescence Wallérienne (8 -11 J pour être complète) < J 8 : pseudo-bloc de conduction (E) bon délai pour situé le site lésionnel > J 11 : perte axonale (F) > S 3 : - fibrillations, pointes + - polyphasiques (lésions partielles, réinnervation collatérale) => PUM de grande taille Réinnervation terminale : 1 mm/J (G) Axonotmésis - Neurotmésis 21
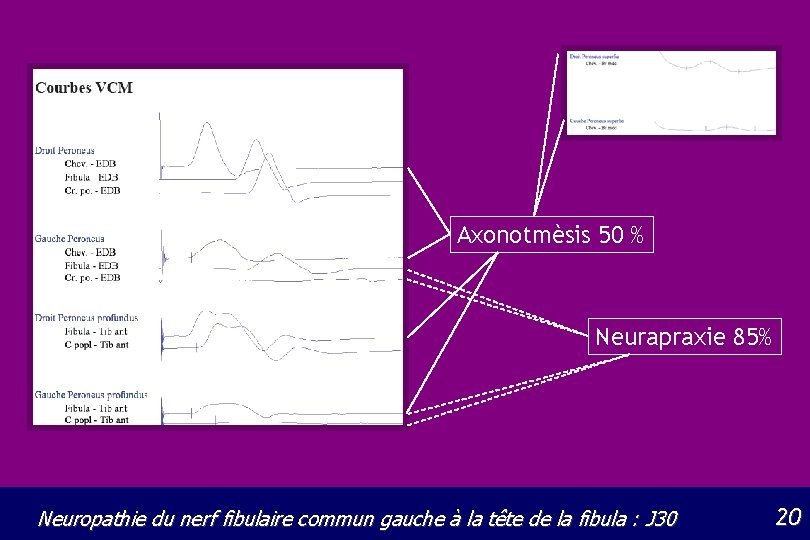
Axonotmèsis 50 % Neurapraxie 85% Neuropathie du nerf fibulaire commun gauche à la tête de la fibula : J 30 20
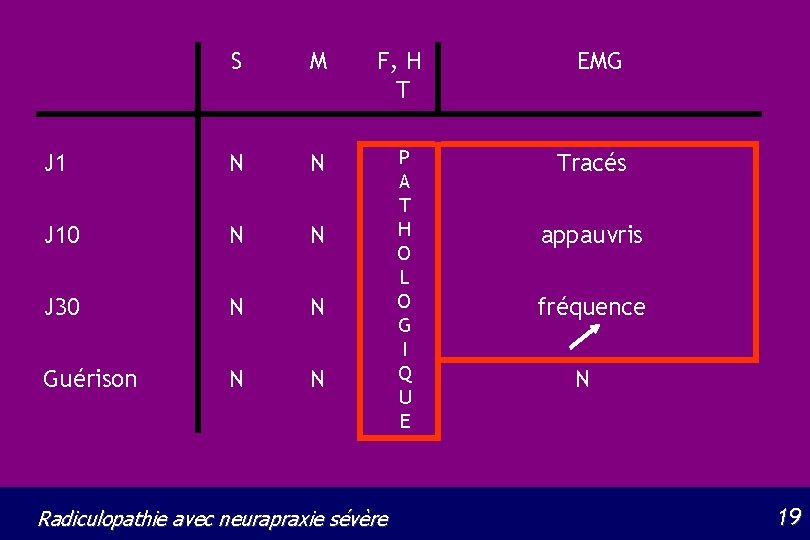
S M F, H T J 1 N N J 10 N N J 30 N N Guérison N N P A T H O L O G I Q U E Radiculopathie avec neurapraxie sévère EMG Tracés appauvris fréquence N 19
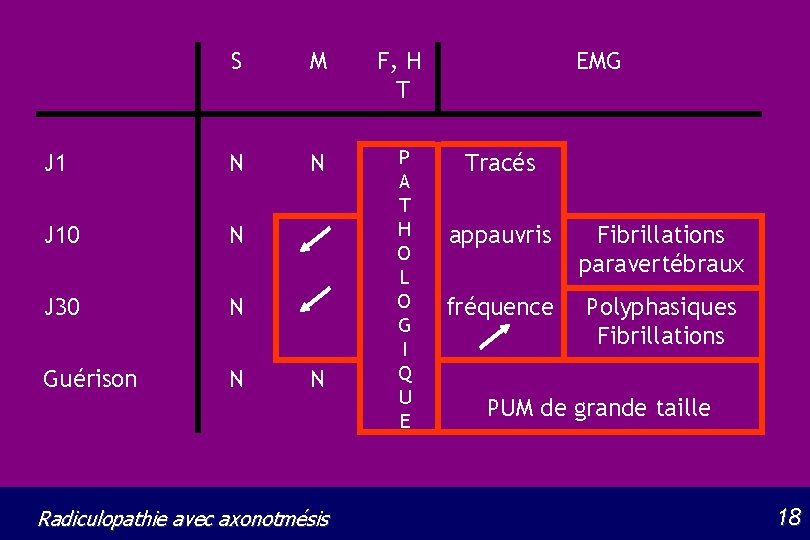
S M F, H T J 1 N N J 10 N J 30 N Guérison N P A T H O L O G I Q U E N Radiculopathie avec axonotmésis EMG Tracés appauvris Fibrillations paravertébraux fréquence Polyphasiques Fibrillations PUM de grande taille 18

Annie Dubuisson – François Wang 17

Confirmer ou infirmer l’atteinte : - neurologique périphérique : ENMG - et/ou centrale : PES, PEM - radiculaire sensitive isolée : PES ( ) Préciser le(s) site(s) lésionnel(s) - proximal : corne antérieure racine - distal focal : mononeuropathie - monoradiculaire pluriradiculaire plexuelle tronculaire - distal diffus : mononeuropathie multiple polyneuropathie 1) Atteinte nerveuse ? 2) Préciser le site lésionnel 16
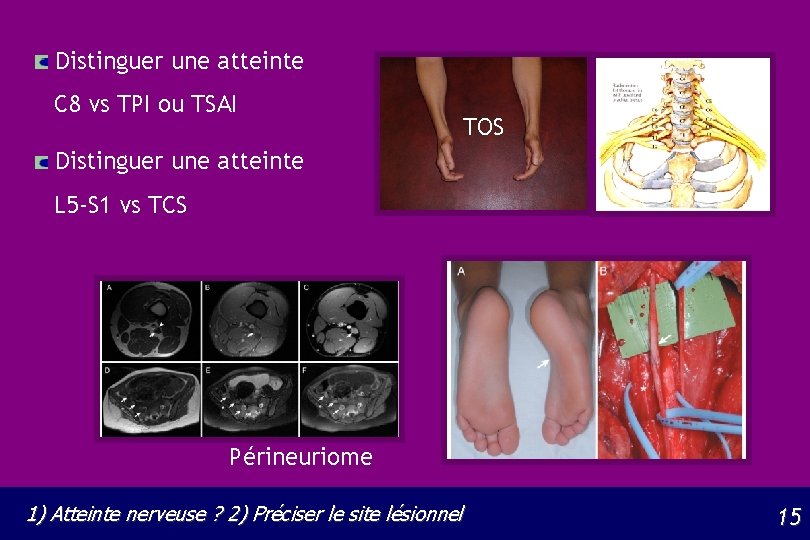
Distinguer une atteinte C 8 vs TPI ou TSAI TOS Distinguer une atteinte L 5 -S 1 vs TCS Périneuriome 1) Atteinte nerveuse ? 2) Préciser le site lésionnel 15

Atteinte plexuelle brachiale ? 1) Atteinte nerveuse ? 2) Préciser le site lésionnel 14

L’ENMG est le seul examen fonctionnel du système nerveux périphérique Exemple : patient avec sciatalgies 1) sciatalgies + compression radiculaire à l’imagerie + ENMG positif => diagnostic clair => traitement fct de la parésie, douleur, durée 2) sciatalgies + absence de compression à l’imagerie + ENMG positif => radiculopathie inflammatoire/infectieuse ? 3) sciatalgies + compression radiculaire à l’imagerie + ENMG négatif => répercussion fonctionnelle faible de la compression radiculaire (L 5, C 8 !!! si atteinte radiculaire sensitive isolée => PES) 3) Répercussions fonctionnelles d’une pathologie connue ou révélée par l’ENMG ? 13
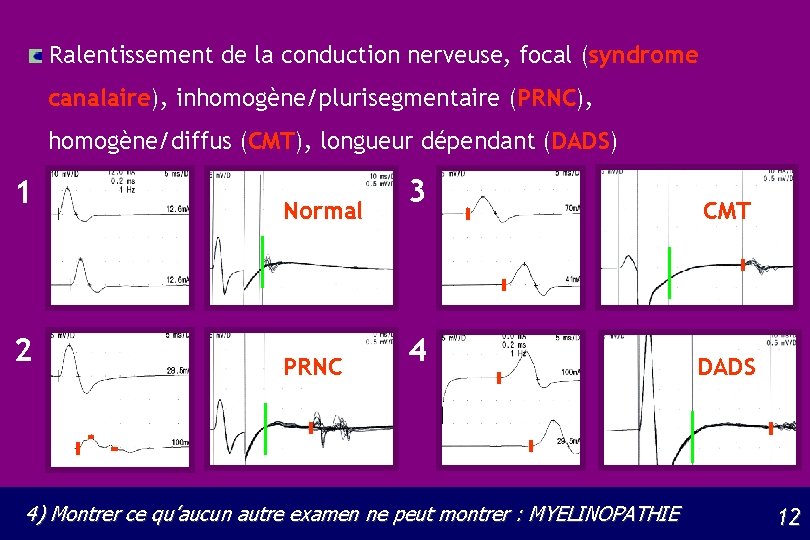
Ralentissement de la conduction nerveuse, focal (syndrome canalaire), inhomogène/plurisegmentaire (PRNC), homogène/diffus (CMT), longueur dépendant (DADS) 1 2 Normal PRNC 3 4 4) Montrer ce qu’aucun autre examen ne peut montrer : MYELINOPATHIE CMT DADS 12
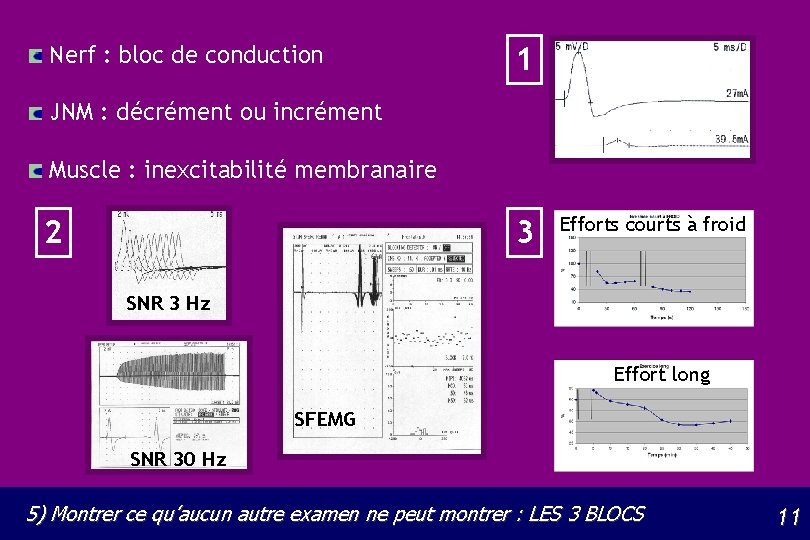
Nerf : bloc de conduction 1 JNM : décrément ou incrément Muscle : inexcitabilité membranaire 2 3 Efforts courts à froid SNR 3 Hz Effort long SFEMG SNR 30 Hz 5) Montrer ce qu’aucun autre examen ne peut montrer : LES 3 BLOCS 11
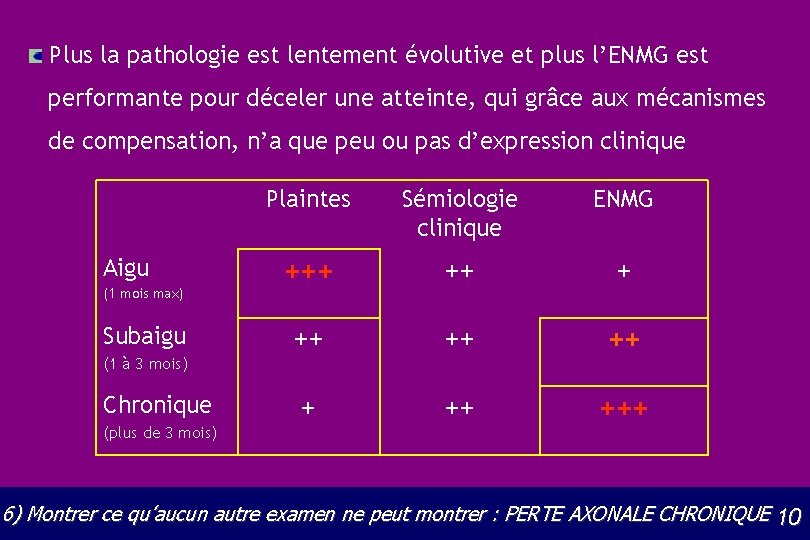
Plus la pathologie est lentement évolutive et plus l’ENMG est performante pour déceler une atteinte, qui grâce aux mécanismes de compensation, n’a que peu ou pas d’expression clinique Aigu (1 mois max) Subaigu (1 à 3 mois) Chronique (plus de 3 mois) Plaintes Sémiologie clinique ENMG +++ ++ +++ 6) Montrer ce qu’aucun autre examen ne peut montrer : PERTE AXONALE CHRONIQUE 10
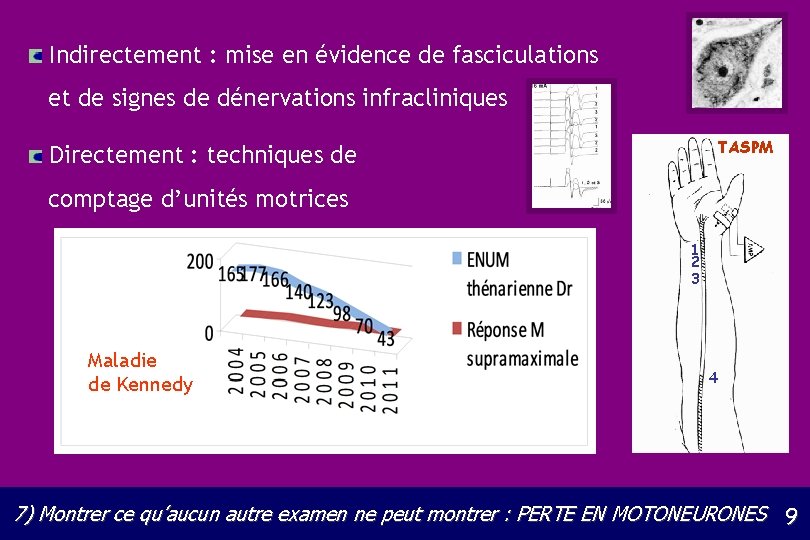
Indirectement : mise en évidence de fasciculations et de signes de dénervations infracliniques TASPM Directement : techniques de comptage d’unités motrices 1 2 3 Maladie de Kennedy 4 7) Montrer ce qu’aucun autre examen ne peut montrer : PERTE EN MOTONEURONES 9

Les décharges myotoniques peuvent échapper à un examen clinique minutieux 8) Montrer ce qu’aucun autre examen ne peut montrer : DECHARGES MYOTONIQUES 8

Myopathie cortisonique ou poussée de myosite ? Y a-t-il une origine nerveuse périphérique aux difficultés de sevrage du respirateur ? Paralysie vraie ou conversion hystérique ? (PEM) Amyotrophie neurogène, myogène ou de non-usage ? Pronostic d’une paralysie faciale ? Séquelle de radiothérapie ou récidive tumorale ? La majoration des plaintes sensitives = récupération ou aggravation ? Bloc de conduction ou pseudo-bloc ? Indication opératoire ? SCC, traumatisme avec neurotmèsis (balle, arme blanche, iatrogène), aggravation sensible lors d’un ENMG de contrôle Séquelle radiculaire ou récidive ? Imputabilité d’un traumatisme ? … 9) Répondre à des questions spécifiques 7
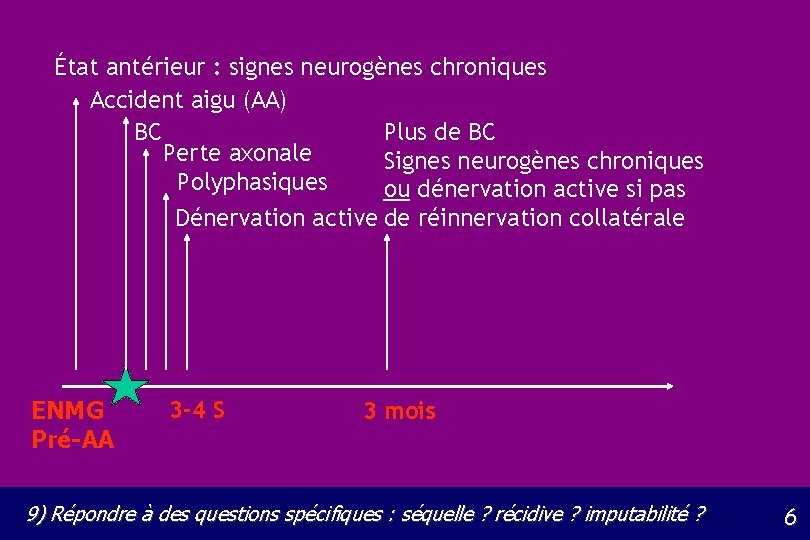
État antérieur : signes neurogènes chroniques Accident aigu (AA) BC Plus de BC Perte axonale Signes neurogènes chroniques Polyphasiques ou dénervation active si pas Dénervation active de réinnervation collatérale ENMG Pré-AA 3 -4 S 3 mois 9) Répondre à des questions spécifiques : séquelle ? récidive ? imputabilité ? 6
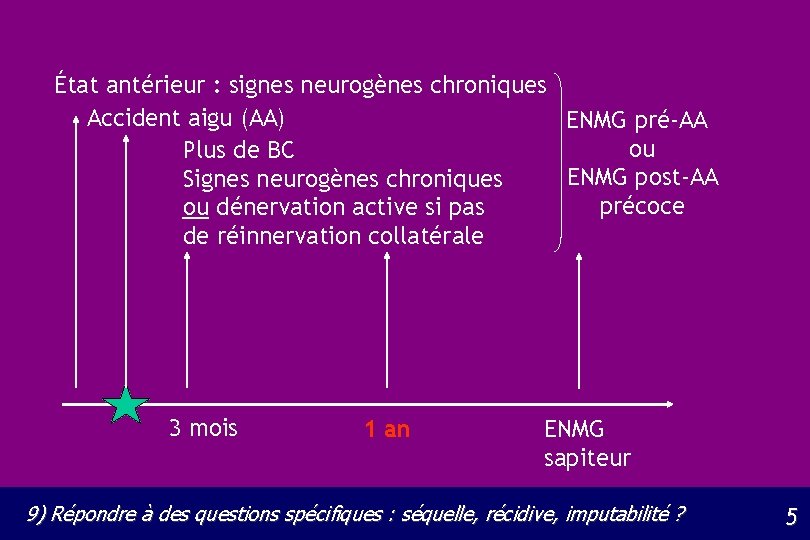
État antérieur : signes neurogènes chroniques Accident aigu (AA) ENMG pré-AA ou Plus de BC ENMG post-AA Signes neurogènes chroniques précoce ou dénervation active si pas de réinnervation collatérale 3 mois 1 an ENMG sapiteur 9) Répondre à des questions spécifiques : séquelle, récidive, imputabilité ? 5
Évolution post-chirurgicale d’une radiculopathie : en l’absence de bilan ENMG pré-opératoire, il sera bien souvent très difficile de faire la part entre une séquelle radiculaire, une aggravation progressive dans le cadre d’une fibrose et une récidive dans le même territoire ou dans un autre territoire Efficacité d’un traitement (neuropathies dysimmunes, myasthénie) 10) Permettre le suivi objectif/quantitatif d’une pathologie 4

Évolution d’un syndrome canalaire et aide à l’indication opératoire - neurapraxie : évolution favorable en 3 mois => pas de chirurgie - perte axonale incomplète => contrôle après 1 -3 mois => chirurgie si aggravation J 5 J 35 1 an - perte axonale complète => trop tard => chirurgie immédiate ou rien NIP 10) Permettre le suivi objectif/quantitatif d’une pathologie 3

Récupération d’une lésion nerveuse traumatique ou microtraumatique - lésion partielle : récupération rapide (< 3 mois = levée des BC) => récupération plus lente (réinnervation collatérale et terminale) - lésion complète : récupération très lente tributaire de la vitesse de repousse axonale terminale (moins rapide chez la personne âgée et souvent absente en cas d’avulsion radiculaire) et de la distance entre le site lésionnel et la cible musculaire => contrôle < 6 mois => suture/neurolyse/neurotisation/greffe nerveuse - après un délai > 2 ans, il n’y a plus aucune fibre musculaire susceptible d’être réinnervée => transferts tendineux 10) Permettre le suivi objectif/quantitatif d’une pathologie 2

MERCI 1
- Slides: 34