Anesthsie pour estomac plein Benot Plaud Caen Une

Anesthésie pour estomac plein Benoît Plaud Caen

Une nuit, en France… n n A 22 h, patient pris en charge au bloc des urgences pour réduction de luxation d’épaule Evaluation n n n n Pas d’ATCD médicaux, pas d’allergie connue, pas de traitement en cours Dernier repas à midi, non fumeur 70 kg, 1, 69 m Patient algique (EVA=10) PA = 136/79 mm. Hg, FC= 68 bpm, Sp. O 2 = 99%, FR = 20/mn Auscultation cardio-pulmonaire sans particularité Pas de critère d’intubation difficile ASA 1

Protocole d’anesthésie n n n n Scope – PNI - Sp. O 2 Pré oxygénation 200 mg propofol Perte de conscience et apnée Réduction de la luxation Reprise de la VS + toux Vomissement Désaturation à 70%

Suites opératoires n n A 23 h 30, extubation n Sp. O 2 > 95% sous O 2 10 L/min n toux productive et douleur oropharyngée Sortie de SSPI à 2 h 30 n n Le patient dit avoir bu du jus d’orange dans la soirée Le lendemain n toux irritative persistante, t° = 37, 3°C, sevrage O 2

Morale du CC n Acte chirurgical douloureux dans contexte d’urgence n n n induction à séquence rapide Sellick - thiopental - sux - IOT systématique Suivez les recommandations…

L’estomac plein : conférence de consensus « indications de la curarisation en anesthésie. » n Le référentiel Sfar-Has : "la curarisation est-elle indiquée pour faciliter l’intubation trachéale chez les patients à l’estomac plein ? " n n n Induction en séquence rapide : hypnotique + suxaméthonium (C) Aucune étude n’a montré la supériorité d’un autre hypnotique par rapport au thiopental. Aucune étude ne permet de recommander l’intubation sans curare dans cette situation. Duvaldestin et coll. Ann Fr Anesth Réanim 2000; 19: 337 -472

n n Quels sont les patients à risque d’estomac plein ? n Ou Quelles sont les situations cliniques où l’induction en séquence rapide est requise ?

En théorie n Risque d’estomac plein n volume gastrique résiduel > 0, 4 m. L/kg p. H du liquide gastrique < 2, 5 Flou clinique NG A. Anesth Analg 2001; 93: 494 -513

En pratique : erreur de jugement dans 40% des cas d’inhalation 133 inhalations : 10 principaux facteurs n (%) Urgence 31 (23) Trendelenburg 8 (6) Anesthésie trop légère 18 (14) V° masque prolongée 8 (6) Pathologies abdominales 17 (13) RGO 7 (5) Obésité 15 (11) Hernie hiatale 6 (5) Morphiniques avant l’induction 13 (10) Autres Troubles de conscience 31 10 (8) Kluger et coll. Anaesthesia 1999; 54: 19 -26
Mais aussi n n n Diabétique (gastroparésie) Stress / douloureux intense Grossesse (14 SA) Pathologie œsophagienne (K, diverticule) et…. anneau gastrique Kocian et coll. Anesth Analg 2005: 100: 1856 -7
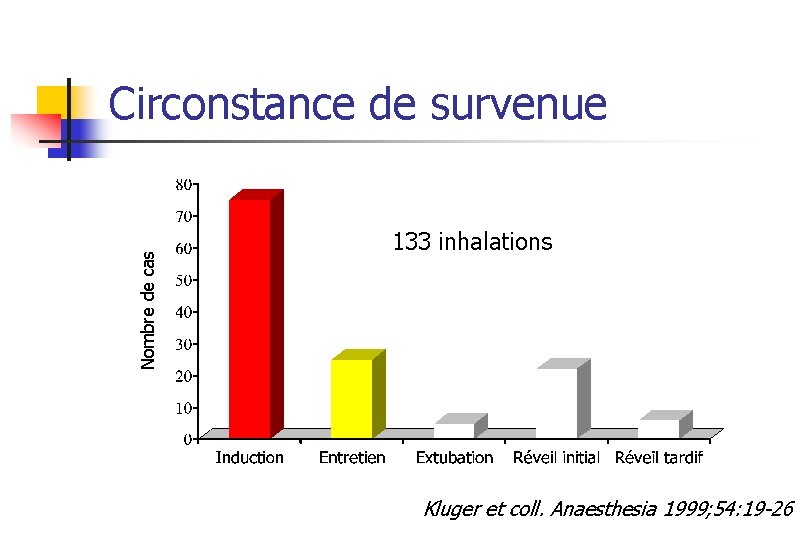
Nombre de cas Circonstance de survenue 133 inhalations Kluger et coll. Anaesthesia 1999; 54: 19 -26

Abord VAS au moment de l’inhalation n Masque facial n n Masque laryngé n n 8/133 Non précisé n n 27/133 IOT en place n n 91/133 7/133 Kluger et coll. Anaesthesia 1999; 54: 19 -26 CI du masque laryngé (même le proseal ) Asai et coll. Br J Anaesth 2004: 93: 497 -500
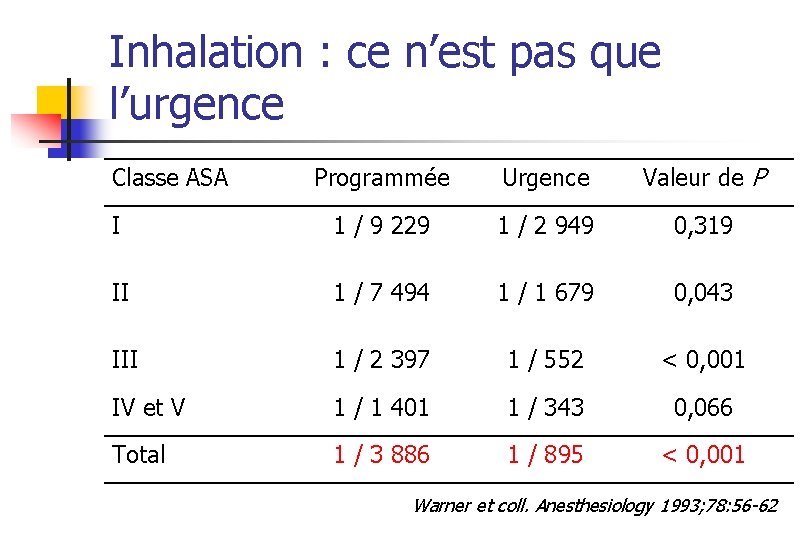
Inhalation : ce n’est pas que l’urgence Programmée Urgence Valeur de P I 1 / 9 229 1 / 2 949 0, 319 II 1 / 7 494 1 / 1 679 0, 043 III 1 / 2 397 1 / 552 < 0, 001 IV et V 1 / 1 401 1 / 343 0, 066 Total 1 / 3 886 1 / 895 < 0, 001 Classe ASA Warner et coll. Anesthesiology 1993; 78: 56 -62

Enquête "mortalité" Sfar – Inserm : l’induction en séquence rapide n n L’absence de séquence d’induction rapide est fréquente dans les cas analysés. En matière d’induction la technique d’AG chez les personnes suspectes d’occlusion est inappropriée n n Intubation sans curare Doses élevées d’agents anesthésiques Intubation avec un curare non dépolarisant Conséquences n n Inhalation Collapsus Lienhart et coll. Anesthesiology 2006: 105 (décembre)

Inhalation bronchique et mortalité n Inhalation décès Warner et coll. Anesthesiology 1993; 78: 56 -62 n 3/66 5% Kluger et coll. Anaesthesia 1999; 54: 19 -26 n 5/133 4%
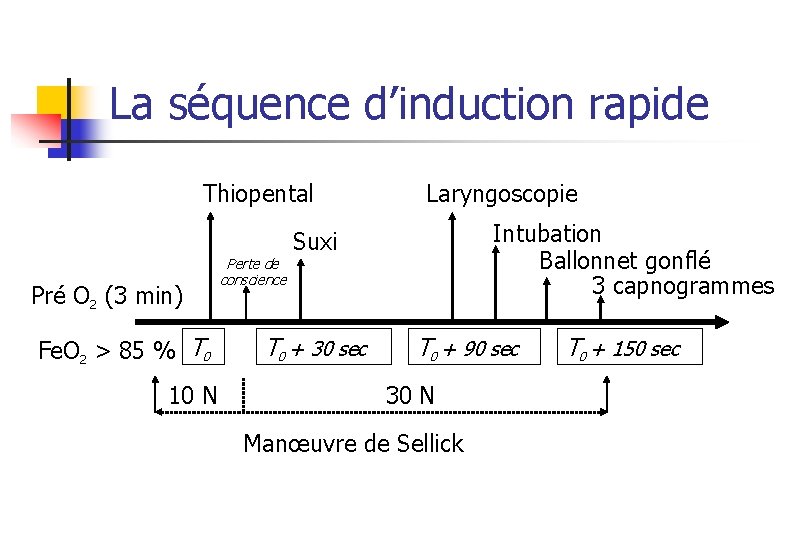
La séquence d’induction rapide Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes Suxi T 0 + 30 sec T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec

Avant l’induction : vacuité gastrique n n Plus l’estomac est vide, plus le volume du liquide inhalé sera faible. Technique n n n Vidange gastrique : sonde à double lumière Accélérateur transit : métoclopramide (non), érythromycine ( ) Ne pas oublier neutralisation n n Citrate sodium 0, 3 molaire (15 ml) Cimétidine (200 mg) + citrate de sodium n n délai d’action : 10 minutes durée d’action : 2 -3 heures

Induction anesthésique n Préalable n n n Privilégier ALR n n évaluation clinique, critères d’intubation difficile bilan biologique et réanimation initiale anti-acide vacuité gastrique chirurgie orthopédique périphérique OPH césarienne AG pour le reste
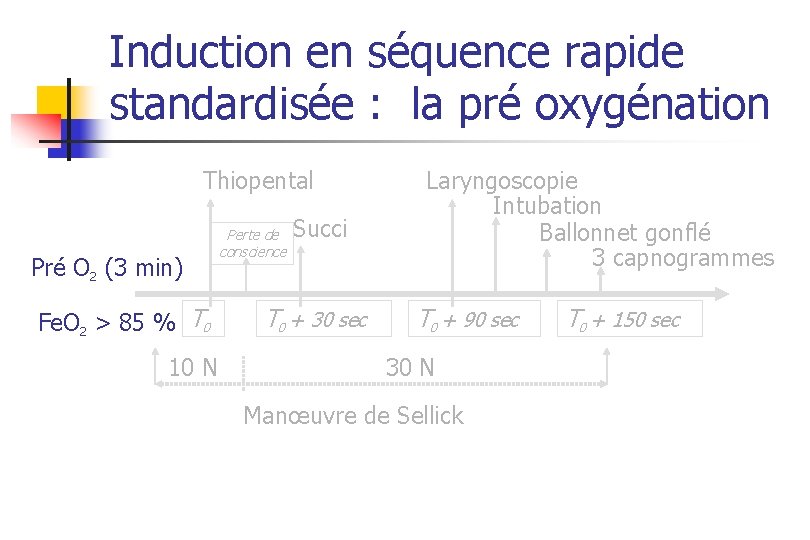
Induction en séquence rapide standardisée : la pré oxygénation Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
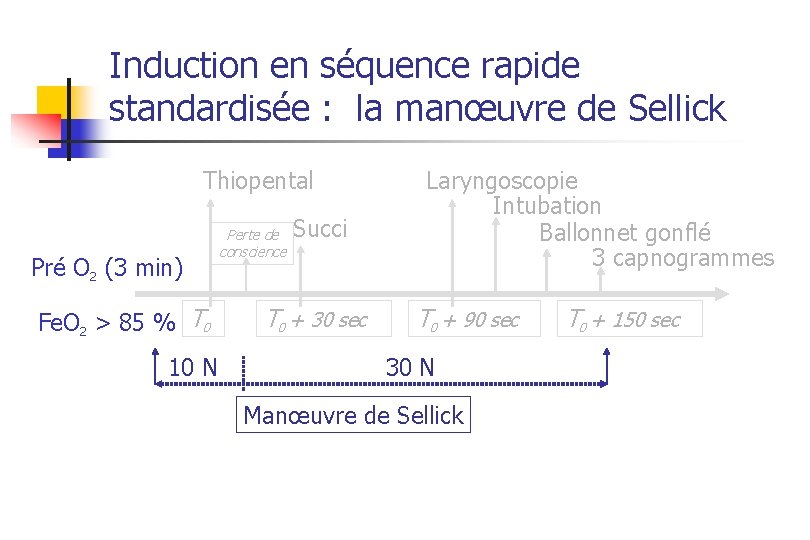
Induction en séquence rapide standardisée : la manœuvre de Sellick Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
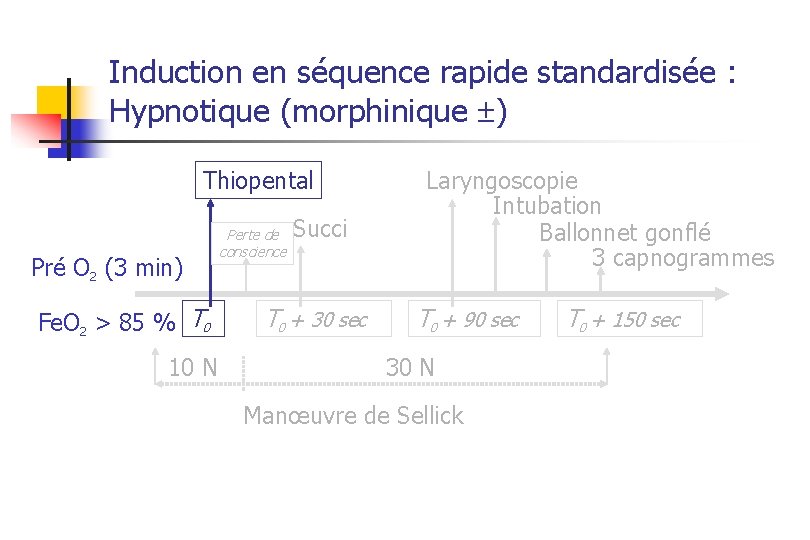
Induction en séquence rapide standardisée : Hypnotique (morphinique ) Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
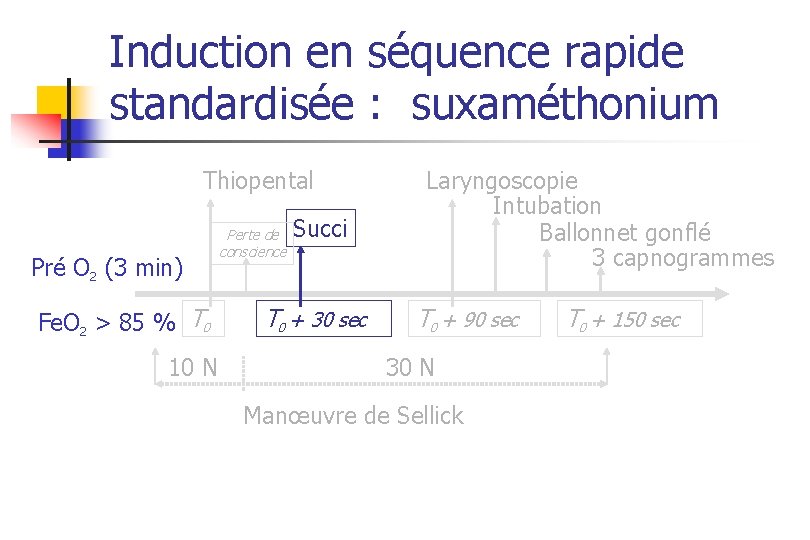
Induction en séquence rapide standardisée : suxaméthonium Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
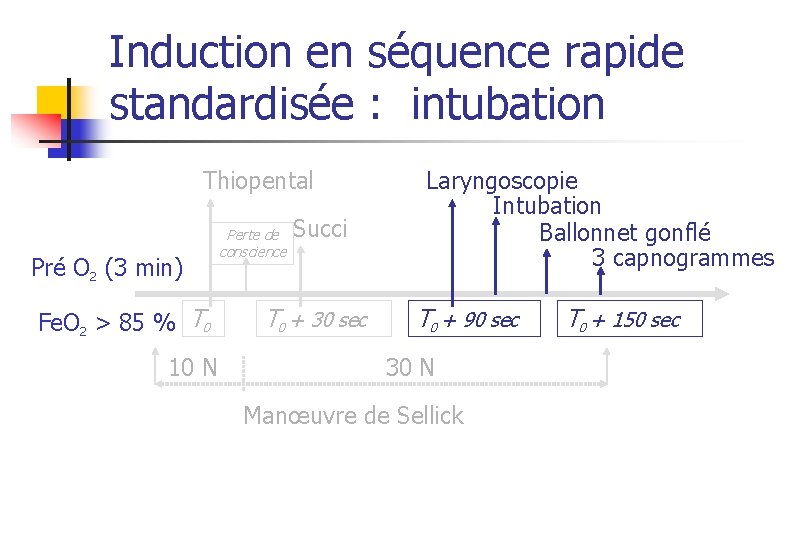
Induction en séquence rapide standardisée : intubation Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
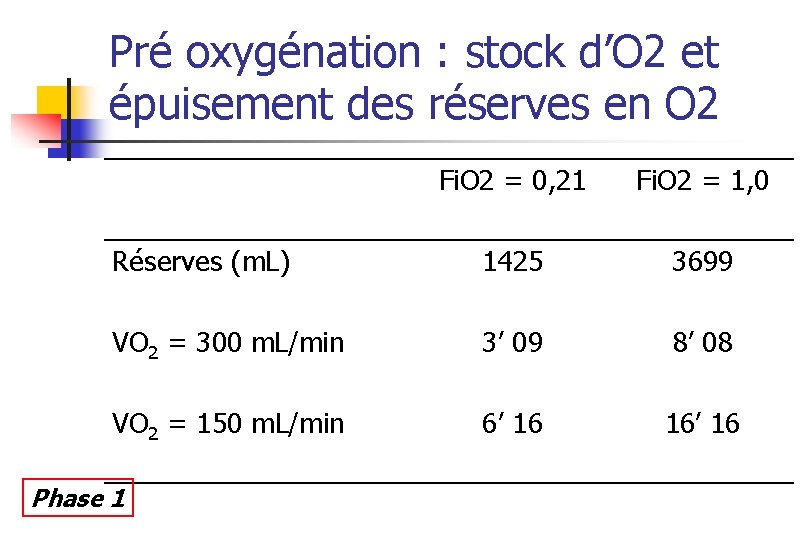
Pré oxygénation : stock d’O 2 et épuisement des réserves en O 2 Fi. O 2 = 0, 21 Fi. O 2 = 1, 0 Réserves (m. L) 1425 3699 VO 2 = 300 m. L/min 3’ 09 8’ 08 VO 2 = 150 m. L/min 6’ 16 16’ 16 Phase 1
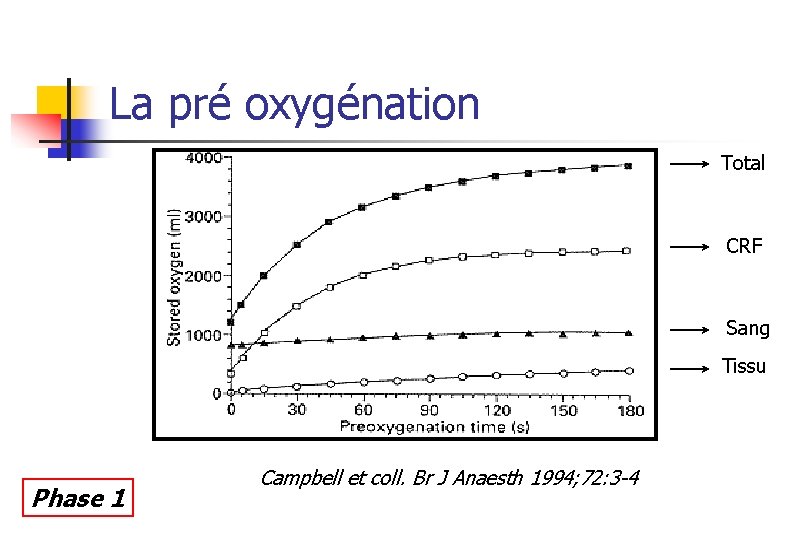
La pré oxygénation Total CRF Sang Tissu Phase 1 Campbell et coll. Br J Anaesth 1994; 72: 3 -4

Pré oxygénation : en pratique n Ventilation spontanée 3 min, Fi. O 2 = 1, 0 n n n Hamilton et coll. Anesthesiology 1955; 16: 861 -7 Circuit machine (pas accessoire), étanche Monitorage n n n Phase 1 Fte. CO 2 (étanchéité) Fte. O 2 (>90%) Vt Bourgain et coll. Ann Fr Anesth Réanim 2003; 22: 41 s-52 s
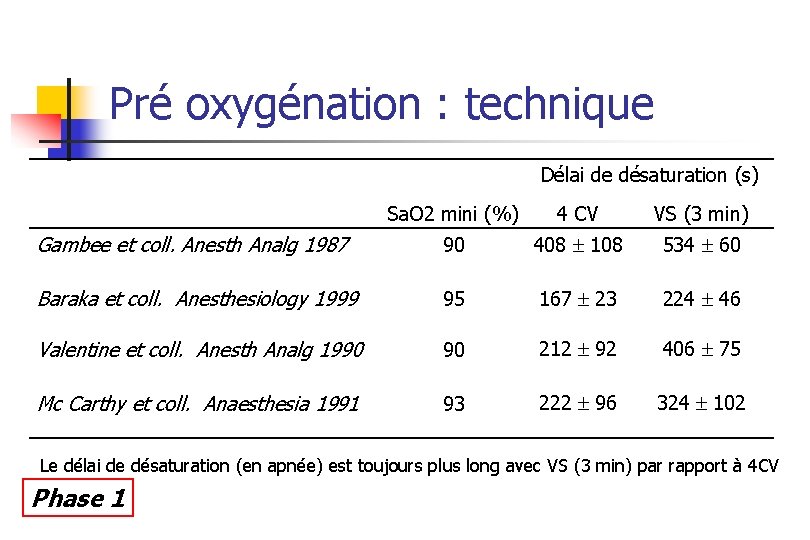
Pré oxygénation : technique Délai de désaturation (s) Sa. O 2 mini (%) 4 CV VS (3 min) Gambee et coll. Anesth Analg 1987 90 408 108 534 60 Baraka et coll. Anesthesiology 1999 95 167 23 224 46 Valentine et coll. Anesth Analg 1990 90 212 92 406 75 Mc Carthy et coll. Anaesthesia 1991 93 222 96 324 102 Le délai de désaturation (en apnée) est toujours plus long avec VS (3 min) par rapport à 4 CV Phase 1

Pré oxygénation : adjuvants n n n Proclive versus décubitus dorsal Avec ou sans PEP VS avec ou sans AI n Phase 1 En cours d’évaluation mais des 1 ers résultats semblent bénéfiques

La Manœuvre de Sellick n But n n Limite n Phase 2 prévenir l’inhalation du contenu gastrique lors de l’induction en augmentant la pression du sphincter supérieur de l’œsophage Pas d’étude clinique solide démontrant son efficacité

La Manœuvre de Sellick n Où n n n Comment n n n Phase 2 Main dominante Pouce et majeur fixent le cartilage sur la ligne médiane Index exerce une pression perpendiculaire à l’axe du rachis 2ème main sous le rachis ( ) Quand n n En avant cartilage cricoïde En regard corps vertébral de C 6 Début avant l’induction Fin après l’intubation en place et ballonnet gonflé Combien

La Manœuvre de Sellick : quelle pression appliquée ? n Objectif n n PIG 25 mm. Hg (fasciculations, travail obstétrical) Avant la perte de conscience n n PC = 10 Newtons > 20 newtons n n Dès la perte de conscience n n PC = 30 Newtons > 40 newtons n n Douleur, réflexe de toux, régurgitation obstruction VAS, difficulté d’intubation, fracture cartilage cricoïde C’est quoi 10 et 30 newtons ?

Manœuvre de Sellick : Simulateur n n Seringue de 50 m. L obturée, remplie d’air Disponible dans chaque salle d’opération n n Phase 2 10 N = repère 40 m. L 30 N = repère 33 m. L Flucker et coll. Eur J Anaesthesiol 2000; 14: 443 -7

La Manœuvre de Sellick n n Phase 2 La manœuvre de Sellick (pression cricoïdienne) n’augmente pas le taux d’échec d’intubation. Etude double insu, tirage au sort Turgeon et coll. Anesthesiology 2005; 102: 315 -9

La Manœuvre de Sellick n Contre-indications n n n Phase 2 Traumatisme laryngé Traumatisme rachis cervical Vomissements actifs Corps étranger VAS Trachéostomie Diverticule pharyngé

La Manœuvre de Sellick n n Que faire de la PC en cas de difficulté non prévue d’intubation ? Principe : maintenir la PC tant que le patient n’est pas intubé n n Phase 2 Mobilisation du larynx Ventilation au masque si désaturation La PC réduit le risque d’insufflation gastrique Par contre si ventilation difficile au masque relâcher alors la P. C. ce qui prime c’est l’oxygénation

Quel agent d’induction ? n Délai d’installation court (< 45 s) n n n Si hémodynamique instable n n Phase 3 Étomidate, kétamine, propofol, thiopental Benzodiazépine : NON Étomidate (0, 3 mg/kg) Kétamine (2 – 3 mg/kg)

Morphinique avant l’intubation ? n Contre n n Effet émétisant, fréquence des vomissements de la durée d’apnée Kluger et coll. Anaesthesia 1999; 54: 19 -26 n Pour n de la réponse hémodynamique à l’intubation n Eclampsie HTIC de la qualité des conditions d’intubation Spaar et coll. Acta Anaesthesiol Scand 1997; 41: 1300 -7 Spaar et coll. Br J Anaest 1996; 77: 339 -42 Phase 3
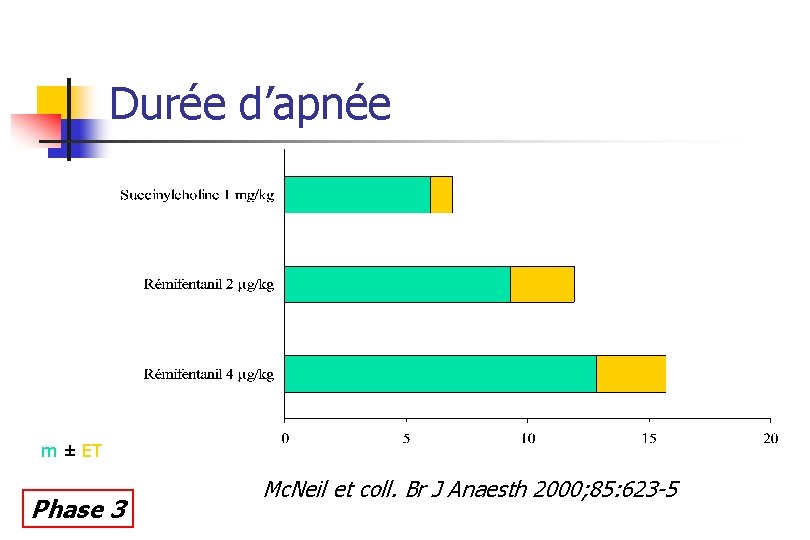
Durée d’apnée m ± ET Phase 3 Mc. Neil et coll. Br J Anaesth 2000; 85: 623 -5

Quel curare ? n n n Un délai d’action court (< 60 s) D’excellentes ou de bonnes conditions d’intubation dans 100 % des cas Une durée d’action brève (reprise VS) n Phase 4 = suxaméthonium

CI absolues au suxaméthonium n n n Antécédent personnel ou familial d’HM Fragilité musculaire : myopathie, myotonie (rhabdomyolyse) Hyperkaliémie ou situations à risque d’hyperkaliémie (dérégulation haute) n n Phase 4 Brûlures étendues Paraplégie, hémiplégie, dénervation ( > 48 h ) Allergie documentée au suxaméthonium Déficit en pseudocholinestérases Plaud et coll. Ann Fr Anesth Réanim 2002; 21: 247 -8

Les alternatives au suxaméthonium n n la dose initiale de curare non dépolarisant La dose d’amorce ou "priming dose" Le rocuronium L’intubation sans curare n Phase 4 Sans objet dans ce contexte…
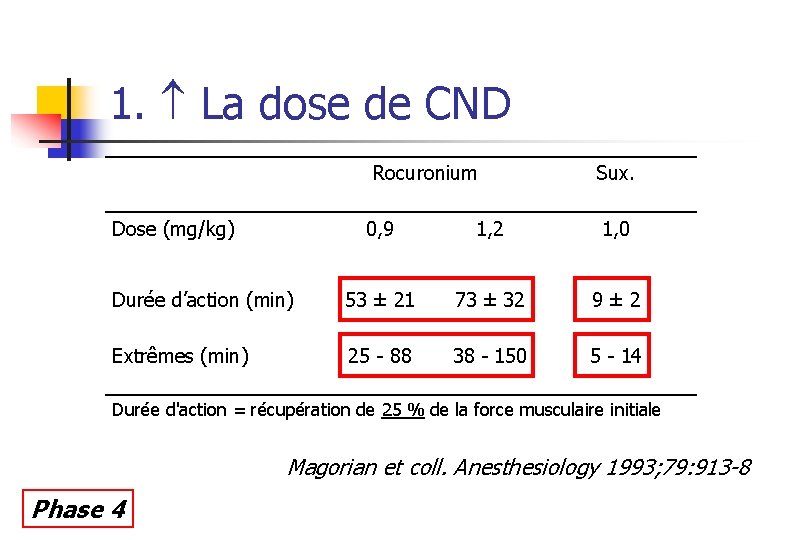
1. La dose de CND Rocuronium Dose (mg/kg) Sux. 0, 9 1, 2 1, 0 Durée d’action (min) 53 ± 21 73 ± 32 9± 2 Extrêmes (min) 25 - 88 38 - 150 5 - 14 Durée d'action = récupération de 25 % de la force musculaire initiale Magorian et coll. Anesthesiology 1993; 79: 913 -8 Phase 4

2. Le rocuronium n n Conditions d’intubation comparables si rocuronium 1 mg/kg Mais n n n Phase 4 Durée d’action clinique > 50 min % d’intubation difficile dans l’urgence Pas d’AMM sauf CI absolue au suxaméthonium

« Don’t be afraid of suxamethonium » Phase 4

Contrôle VAS n Elément clé dans la prévention de l’inhalation bronchique n n IOT Et si intubation difficile ? n Prévue n n non prévue n n n Phase 5 algorithme SFAR (actualisation 2006) fibroscopie vigile AL larynx réflexes de déglutition mandrin long (type Mc Intosh) Ventilation au masque facial ou laryngé en PP (avec PC+++) ML Fastrack « On ne meurt par forcément d’une inhalation, mais assurément d’une hypoxémie ! »

Extubation n n Au réveil complet Après décurarisation (Td 4 > 90%) n n retour réflexes de déglutition protection des VAS
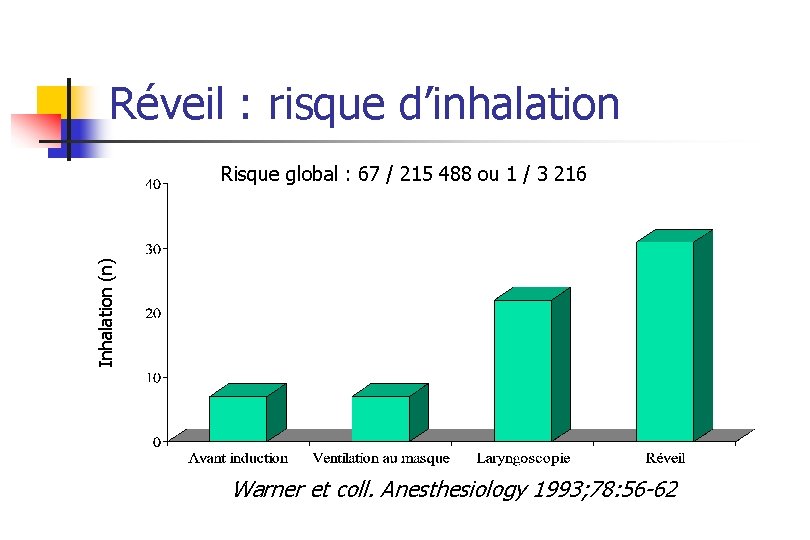
Réveil : risque d’inhalation Inhalation (n) Risque global : 67 / 215 488 ou 1 / 3 216 Warner et coll. Anesthesiology 1993; 78: 56 -62
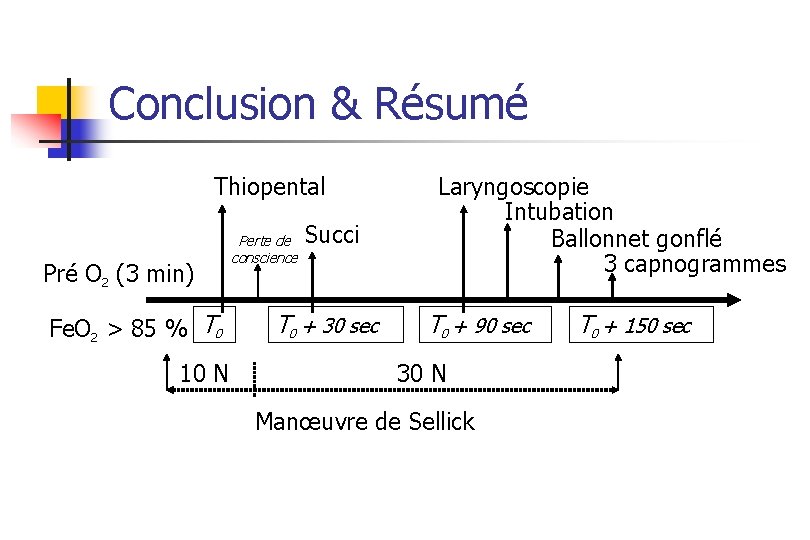
Conclusion & Résumé Thiopental Pré O 2 (3 min) Fe. O 2 > 85 % T 0 10 N Perte de conscience Succi T 0 + 30 sec Laryngoscopie Intubation Ballonnet gonflé 3 capnogrammes T 0 + 90 sec 30 N Manœuvre de Sellick T 0 + 150 sec
- Slides: 48