ANESTESIA EN HIPERTENSO O CARDIOPATA SOMETIDO A CIRUGA































- Slides: 33

ANESTESIA EN HIPERTENSO O CARDIOPATA SOMETIDO A CIRUGÍA NO CARDÍACA Carmen Reina

HIPERTENSIÓN • • Patología concomitante frecuente. ¿Estamos realmente ante una HTA esencial? ¿Hay afectación de órgano diana? ¿Podemos considerar que la HTA está bien controlada? • ¿Qué conducta debemos seguir ante un paciente con HTA mal controlada en el preoperatorio inmediato? • ¿Hay que suspender algún antihipertensivo antes de la cirugía? • ¿Qué pasos debemos seguir ante una crisis HTA en el postoperatorio?

¿Estamos realmente ante una HTA esencial? • 80 -90% origen esencial. • Valorar datos clínicos y/o analíticos en VPA. • Importante definir el origen → Tto específico → Disminución de morbi/moratlidad.

¿Hay afectación de órgano diana? • Información de la duración del mal control. • A nivel cardíaco: – HVI → predictor independiente de evento cardíaco perioperatorio. – Existencia de disnea de esfuerzo u ortopnea → estudio y tto por cardiología – Investigar la presencia de precordalgias y descartar la existencia de ondas Q en el ECG. • Nefropatía hipertensiva → cambios farmacocinéticos de los anestésicos. • Investigar posible estenosis carotídea → autorregulación cerebral.

¿Podemos considerar que la HTA está bien controlada? • Buen control si TAS y TAD son ≤ de 160 y 100 mm Hg. • Si mal control → curva autorregulación del FSC desplazada a la derecha. • Mecanismo probable en otros órganos: corazón y riñón. • Si existe un buen control → menos oscilaciones de la TA intra como postoperatorio.

¿Qué conducta ante HTA mal controlada en el preoperatorio inmediato? • Si TAD ≥ 110 mm Hg y cirugía electiva→ retrasar la intervención y normalizar las cifras. • Si cirugía urgente y urgencia HTA → βbloqueantes y/o VD de acción/desaparición rápida en la inducción y durante la cirugía. • Si cirugía no diferible y emergencia HTA→ reducción de las cifras y desaparición de la lesión de los órganos diana. • No normalizar la TA durante la cirugía (reducción del 20% de la TAS en 2 -4 h). Inicio de tto progresivo.

¿Supresión de algún fármaco? • Mantener el tto incluso el día de la intervención y reanudación lo antes posible. • IECAs y ARA II: mantener si ha sido difícil la normalización de las cifras de TA. Suprimir si sospecha hipovolemia. • Si derivados reserpínicos→ suprimir 8 d antes y remplazar por otro. No respuesta a efedrina. La respuesta a fenilefrina, adrenalina y dopamina puede ser exagerada. Titular las dosis.

¿Supresión de algún fármaco? • En AG : – administrar fármacos que reduzcan la HTA secundaria a laringoscopia. – Si necesita medicación durante intervención → a ser posible mismo tto que lleva y de efecto corto. • En ALR: – Mayor necesidad de fluidos y fármacos vasoactivos – Prudente administrar fármacos vasoactivos si TAM disminuye en un rango ≥ al 30% del basal

Conducta ante crisis HTA en postoperatorio • Diferenciar entre urgencia y emergencia HTA. • Urgencia HTA: TAD ≥ 120 mm Hg sin afectación de órgano diana. • Emergencia HTA: HTA severa + afectación de órgano diana. • Tto: – No normalización absoluta de cifras de TA. – Reducción + desaparición de la lesión del órgano diana.

Conducta ante crisis HTA en el postoperatorio TAS ≥ 200 y/o TAD ≥ 120 (en 2 determinaciones consecutivas) Descartar: error en la medición, dolor, ansiedad, retención urinaria, hiper/hipovolemia, hipoxemia y/o hipercapnia, cese de tto en el preoperatorio. Afectación de órgano diana: SI Emergencia HTA NO Urgencia HTA

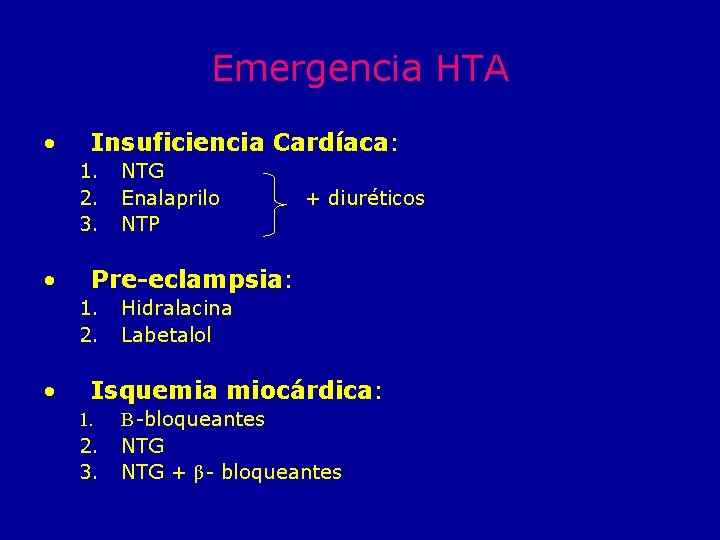
Emergencia HTA • Insuficiencia Cardíaca: 1. 2. 3. • + diuréticos Pre-eclampsia: 1. 2. • NTG Enalaprilo NTP Hidralacina Labetalol Isquemia miocárdica: 1. 2. 3. Β-bloqueantes NTG + β- bloqueantes

Emergencia HTA • Aneurisma disecante: 1. 2. 3. • NTP + β-bloqueantes Labetalol Trimetafan + β-bloqueantes. Encefalopatía HTA: 1. 2. Labetalol (sdme. Reperfusión) NTP (encef. HTA)

Valvulopatías • Más frecuentes estenosis e insuficiencia mitral y aórtica. • Mayor morbimortalidad perioperatoria: EAo y EM.

Estenosis Aórtica • Preoperatorio: – – Presencia de síntomas → EAo evolucionada. EAo severa: el 70 -80% HVI y crecimiento AI Rx tórax variable. Ecocardio: determina la severidad de la estenosis y la conformación ventricular. – Siempre profilaxis de endocarditis bacteriana. • Intraoperatorio: – – EAo moderada-severa: PAI y PVC ʋs CAP GC “fijo” Evitar los bloqueos neuroaxiales. Evitar bradicardia importante y taquicardia. Si BQ o ritmo nodal→ atropina o β-agonista. – Asistolia, el masaje cardíaco es poco efectivo

Estenosis Mitral • Preoperatorio: – Rx tórax: crecimiento AI ± signos de redistribución venocapilar o edema pulmonar. – ECG: P mitral – Ecocardio: evidencia la severidad de la estenosis y el tamaño auricular. – Profilaxis de endocarditis bacteriana. • Intraoperatorio: – – – Mantener la precarga sin producir EAP Evitar el descenso de las RVS → GC “fijo”. Mantener oxigenación y normocapnia → HTP. Fallo cardíaco dcho 2º a HTP → β-agonistas o IPDE III Importante mantener el RS con FC bajas. No aconsejable bloqueos neuroaxiales.

Objetivos Hemodinámicos Parámetro E. Mitral E. Aórtica Precarga Mantener = Elevada Postcarga Mantener↑ Evitar ↓ RVS FC 60 -70 lpm (BQ) 60 -70 lpm Contractilidad Mantener = Evitar depresión miocárdica Demanda O 2 Normal Ritmo ACx. FA (control FVM) Aumentada (HVI) Mantener RS

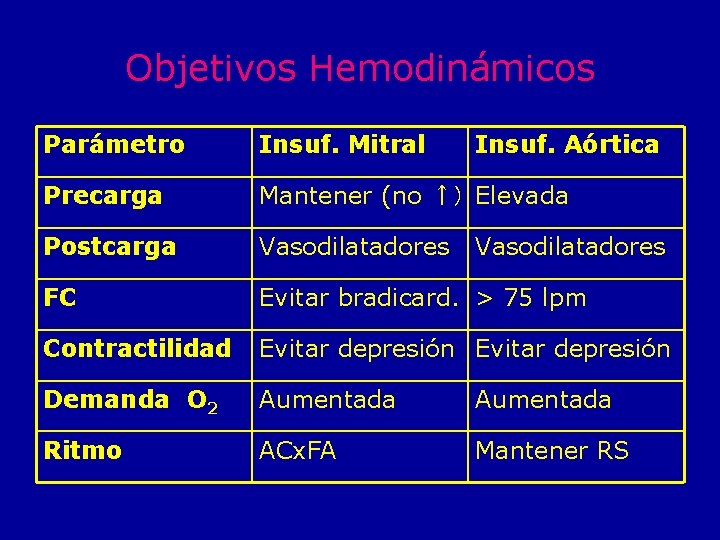
Insuficiencia Aórtica • Signos de IC, la presencia de HVI en el ECG y la PAD baja → elementos de gravedad • Mantener una volemia ligeramente elevada • La FC debe ser ≥ 75 lpm • Evitar los aumentos de las RVS • En las formas severas es aconsejable monitorizar la PAP • La técnica anestésica dependerá de la función del VI • Riesgo de EAP en el despertar. Vasodilatadores

Insuficiencia Mitral • La FC debe mantenerse algo elevada • Evitar los aumentos de las RVS • Mantener la volemia • La técnica anestésica dependerá de la función del VI • Riesgo de EAP en el despertar

Objetivos Hemodinámicos Parámetro Insuf. Mitral Insuf. Aórtica Precarga Mantener (no ↑) Elevada Postcarga Vasodilatadores FC Evitar bradicard. > 75 lpm Contractilidad Evitar depresión Demanda O 2 Aumentada Ritmo ACx. FA Mantener RS Vasodilatadores

Paciente Prótesis Valvular • Siempre profilaxis de endocarditis bacteriana. • Muy importante el manejo de los anticoagulantes orales.

Prótesis Valvulares Teide DJ, et al. Modern management of prosthetic valve anticoagulation. Mayo Clin Proc 1998; 73: 665 -680 • Pacientes con prótesis mecánicas Ao sin otros factores de riesgo: – – Suspender los ACO 4 d antes. Realizar la cirugía cuando INR <1. 5. Reanudar los ACO tan pronto sea posible. Administrar heparina sólo si INR < 2. 0 durante ≥ 5 d.

Paciente Prótesis Valvular • Pacientes con prótesis mecánicas Mi o Ao y otros factores de riesgo tromboembólico: – Suspender los ACO 4 d antes. – Administrar heparina iv o HBPM, cuando el INR < 2. 0 – Suspender la heparina 12 h, o las HBPM 24 h antes de la cirugía. – Realizar la cirugía cuando INR < 1. 5. – Reanudar los ACO y la heparina tan pronto sea posible. – Suspender la heparina cuando INR ≥ 2. 0.

Cardiopatía Isquémica • Grupo de elevada morbimortalidad perioperatoria • Importante conocer el “umbral” de isquemia y el “área” miocardica de riesgo • Se objetivan: – Marcadores clínicos – Tipo de cirugía – Tolerancia al ejercicio

Tipo de cirugía • Duración y grado de inestabilidad hemodinámica Alto (> 5%) Medio (< 5%) Q mayor urgente en el anciano Q vascular mayor Q vascular periférica Q con importante pérdida sanguínea o intercambio líquidos Endarterectomía carotídea Q cabeza y cuello Q intraperitoneal o torácica COT Q de próstata Bajo (<1%) Endoscopia Cataratas Q de mama Procedimientos superficiales

Marcadores Clínicos • Si IAM previo se debe retrasar la cirugía 1 mes Mayores Intermedios Angor inestable ICC descompensad Arritmia severa Valvulopatía severa IAM reciente Angor CF: I, II IAM antiguo u onda Q en el ECG ICC compensada Diabetes mellitus I renal moderada Menores Edad > 70 años ECG anómalo Baja CF ACV HTA no controlada

Capacidad Funcional • Demandas aeróbicas → METs • Si CF < 4 METs → elevado riesgo perioperatorio a corto y largo plazo

Cardiopatía Isquémica • Premedicación con β-bloqueantes: iniciar 1 semana antes y mantener hasta 1 mes postoperatorio → disminuye la incidencia de eventos coronarios en postoperatorio inmediato y durante los 2º años. • Conocer los factores que modifican el balance miocárdico de oxígeno.

Balance de O 2 miocárdico Demanda Oferta Tensión de pared Precarga Postcarga Contractilidad Frecuencia cardíaca Flujo coronario - PPC: (TAD-PVC (PTDVI)) -Tiempo diastólico - Resistencia coronaria - Colaterales Ca. O 2 (Hb y Sa. O 2) Extracción miocárdica O 2

Objetivos Hemodinámicos Parámetro Precarga Poscarga Contractilidad FC Ritmo Ca. O 2 Objetivo Evitar sobrecarga Evitar hipotensión Depresión leve Baja Sinusal Evitar ↓ Sa. O 2 y Hb ≤ 10 g/dl

Monitorización • Estándar (ECG, Sp. O 2, ETCO 2, FC) • Segmento ST • PAI y PVC, si cambios hemodinámicos pérdidas/reposición de fluidos importantes • CAP controvertido o

Isquemia Subendocárdica • Descenso del ST > a 1 mm de más de 1 min de duración. – Descartar factor desencadenante – Tto de cambios hemodinámicos Factor TTO (1º/2º opción) Taquicardia+ TA normal o ligera HTA Taquicardia + HTA con FC normal o leve bradicard. Sin cambio hemodinámicos Hipotensión + PCP elevada β- bloqueantes/ NTG αβ-bloqu/NTG+ esmolol NTG/ β- bloqueantes Dobutamina (< 5 μg /kg /min) ± NTG

Isquemia Subepicárdica • Elevación del ST ≥ 2 mm de más de 1 min de duración – Vasoespasmo – Trombosis coronaria NTG y/o calcio antagonistas coronariografía y angioplastia • En el postoperatorio el control con analgesia epidural con AL/mórficos ofrece ventajas sobre los mórficos parenterales.

Cardiopatía Hipertrófica • Fisiopatología similar a la EAo • Riesgo pral: ↑ gradiente intraventricular caída del Gc o trastorno del ritmo ventricular. • Evitar factores que aumenten la obstrucción • Mantener la precarga • La taquicardia es mal tolerada • Evitar los aumentos de la contractilidad • Evitar los descensos de la poscarga • Las técnicas neuroaxiales están relativamente contraindicadas. • Mantener tto de base