ANAFILASSI diagnosi prevenzione e terapia MonaRita YACOUB Ospedale

ANAFILASSI: diagnosi, prevenzione e terapia Mona-Rita YACOUB Ospedale San Raffaele di Milano

ANAFILASSI: Definizione Reazione SISTEMICA ACUTA GRAVE, dovuta ad esposizione ad un allergene verso il quale i soggetti sensibilizzati producono Ig. Especifiche, conseguente rilascio di mediatori vasoattivi (istamina, triptasi, PAF, ecc. ) da mastociti e basofili. coinvolgimento MULTIORGANICO: cutaneo, cardiovascolare, respiratorio, gastroenterico. - Prevalenza: 0. 3% - 2% degli accessi in PS - Mortalità 2 -10% dei casi

MECCANISMO DI ATTIVAZIONE DEL BASOFILO/MASTOCITA 5 -20’ 6 -8 ore

REAZIONI BIFASICHE NECESSITA’ DI OSSERVAZIONE PROLUNGATA DEL PAZIENTE (12 -24 ore)

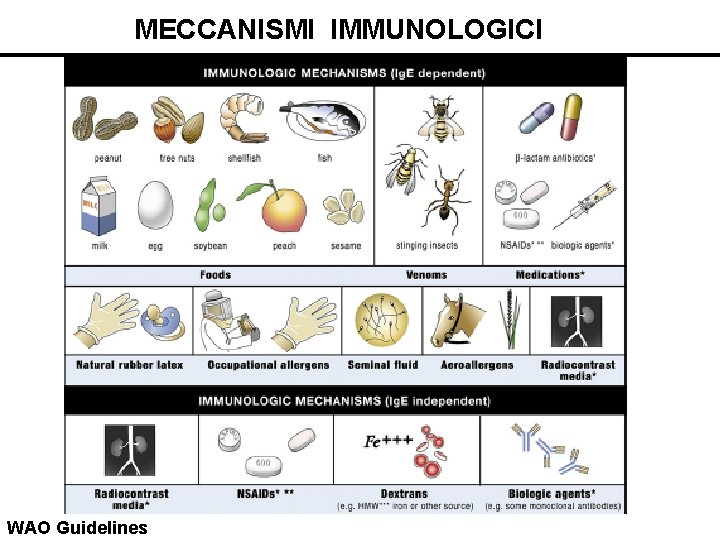
MECCANISMI IMMUNOLOGICI WAO Guidelines


Food Dependent Exercise Induced Anaphylaxis FDEIA • • Adolescenti – giovani adulti 10 min - 4 h dopo l’ingestione dei cibi 10 – 60 min dopo l’inizio dell’attività fisica Alimenti: crostacei, grano, vegetali, arachidi, uova, funghi, carne di manzo o maiale, latte • Omega-5 gliadina (Tri a 19) Food-Dependent Exercise-Induced Anaphylaxis―Importance of Omega-5 Gliadin and. HMW-Glutenin as Causative Antigens for Wheat-Dependent Exercise-Induced Anaphylaxis. Allergology International. 2009
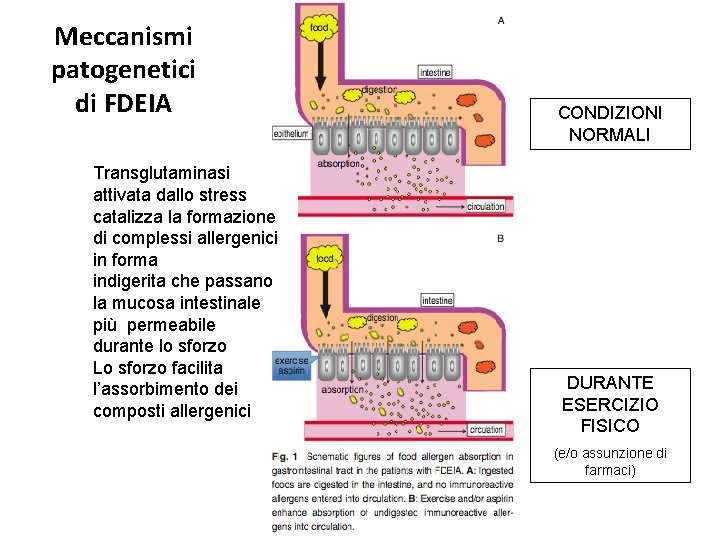
Meccanismi patogenetici di FDEIA Transglutaminasi attivata dallo stress catalizza la formazione di complessi allergenici in forma indigerita che passano la mucosa intestinale più permeabile durante lo sforzo Lo sforzo facilita l’assorbimento dei composti allergenici CONDIZIONI NORMALI DURANTE ESERCIZIO FISICO (e/o assunzione di farmaci)
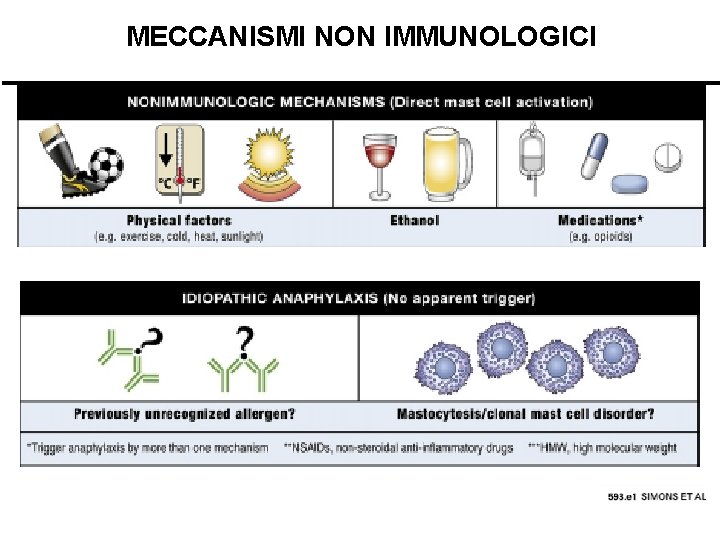
MECCANISMI NON IMMUNOLOGICI

COFATTORI CHE POSSONO AMPLIFICARE LA RISPOSTA WAO Guidelines
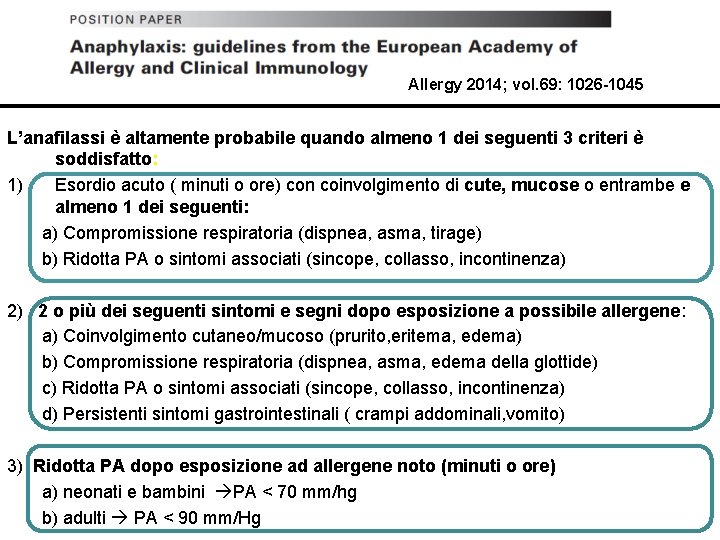
Allergy 2014; vol. 69: 1026 -1045 L’anafilassi è altamente probabile quando almeno 1 dei seguenti 3 criteri è soddisfatto: 1) Esordio acuto ( minuti o ore) con coinvolgimento di cute, mucose o entrambe e almeno 1 dei seguenti: a) Compromissione respiratoria (dispnea, asma, tirage) b) Ridotta PA o sintomi associati (sincope, collasso, incontinenza) 2) 2 o più dei seguenti sintomi e segni dopo esposizione a possibile allergene: a) Coinvolgimento cutaneo/mucoso (prurito, eritema, edema) b) Compromissione respiratoria (dispnea, asma, edema della glottide) c) Ridotta PA o sintomi associati (sincope, collasso, incontinenza) d) Persistenti sintomi gastrointestinali ( crampi addominali, vomito) 3) Ridotta PA dopo esposizione ad allergene noto (minuti o ore) a) neonati e bambini PA < 70 mm/hg b) adulti PA < 90 mm/Hg

DIAGNOSI DIFFERENZIALE - Malattie respiratorie: Ostruzione alte vie Stato di male asmatico -Malattie cardiovascolari: Sincope vaso-vagale Embolia polmonare IMA Shock emorragico/settico -Reazioni tossiche o farmacologiche: Etanolo Istamina/s. sgombroide Oppioidi/droghe -Malattie neuropsichiatriche: Psicosi Epilessia S. da iperventilazione -Malattie endocrinologiche: Ipoglicemia s. carcinoide

ANAFILASSI IN ATTO • Anamnesi/Diagnosi differenziale • EO cute, cuore, torace, addome • Parametri vitali (PA, %s. O 2) e ECG • Emocromo, Enzimi cardiaci • Dosaggio triptasi (15’- 6 ore dall’esordio)

FASE ACUTA: TRIPTASI • Immagazzinata nei granuli dei basofili circolanti e dei mastociti tissutali. • La sua concentrazione plasmatica rappresenta la misura del grado di attivazione dei mastociti ed è un dato importante per la conferma di anafilassi, nei casi dubbi • Da misurare da 15’ a 6 ore dopo l’insorgenza della reazione

UTILITA’ TRIPTASI • Valutazione del rischio di reazioni anafilattiche Elevati valori basali = fdr per anafilassi Elevati valori transitori = conferma diagnosi anafilassi • Marcatore clinico nella reazione grave al veleno di imenotteri • Marcatore clinico nelle reazioni gravi perioperatorie Elevati valori basali= fdr reazioni durante intervento chirurgico • Triptasi nella mastocitosi e nelle malattie ematologiche Livelli costantemente elevati di triptasi rispecchiano un aumento anomalo dell'attivazione mastocitaria nella mastocitosi.

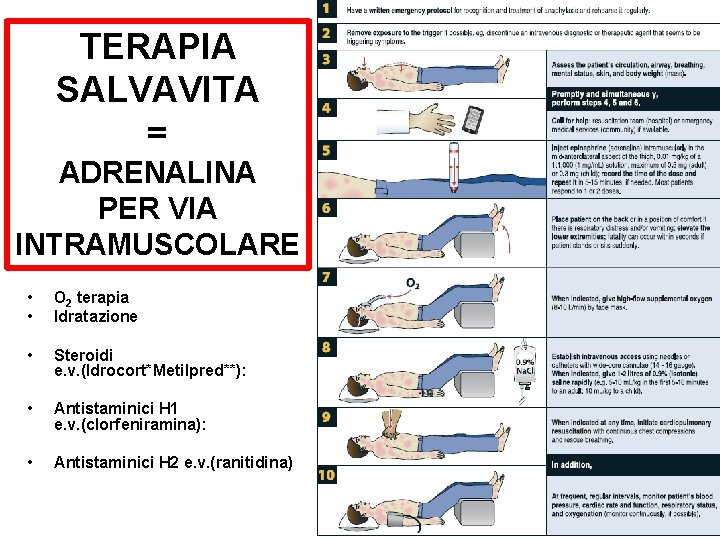
TERAPIA SALVAVITA = ADRENALINA PER VIA INTRAMUSCOLARE • • O 2 terapia Idratazione • Steroidi e. v. (Idrocort*Metilpred**): • Antistaminici H 1 e. v. (clorfeniramina): • Antistaminici H 2 e. v. (ranitidina)
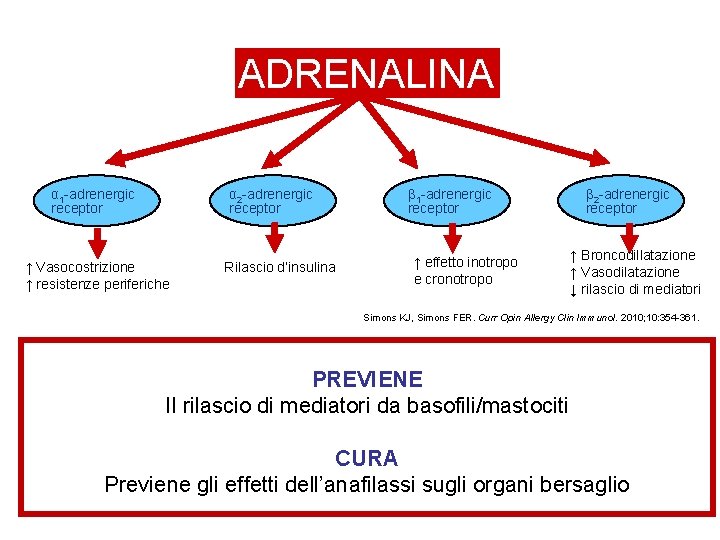
ADRENALINA α 1 -adrenergic receptor α 2 -adrenergic receptor ↑ Vasocostrizione ↑ resistenze periferiche ↓ Rilascio d’insulina β 1 -adrenergic receptor ↑ effetto inotropo e cronotropo β 2 -adrenergic receptor ↑ Broncodillatazione ↑ Vasodilatazione ↓ rilascio di mediatori Simons KJ, Simons FER. Curr Opin Allergy Clin Immunol. 2010; 10: 354 -361. PREVIENE Il rilascio di mediatori da basofili/mastociti CURA Previene gli effetti dell’anafilassi sugli organi bersaglio

ADRENALINA: EFFETTI COLLATERALI Ansia, paura, cefalea, pallore, tremori, vertigini, tachicardia Effetti adrenergici: pressione sistolica e diastolica O 2 mconsumo O 2 miocardico per l’effetto inotropo e cronotropo positivo effetto pro aritmogeno RISCHI BENEFICI

DOPO RISOLUZIONE DELLA FASE ACUTA • Diagnostica allergologica Anamnesi accurata: - allergene sospetto - fattore trigger: FANS, alcool, esercizio fisico - fattori di rischio: beta-bloccanti, ACE inibitori, asma non controllato, mastocitosi SPT e ricerca Ig. E specifiche almeno dopo 4 settimane dalla reazione

Prick test 20 MIN Alimenti Veleno imenotteri NB: i test cutanei sono allestibili dopo almeno 4 -6 settimane dall’anafilassi, Se cute normorattiva Farmaci Antibiotici Anestetici Benzodiazepine Enzimi Ormoni (es insulina) Eparine Vaccini e sieri Farmaci chemioterapici e biologici Mezzi di contrasto

TEST IN VITRO 1) Test in vitro di routine: - Dosaggio Triptasi ed Ig. E totali - Dosaggio Ig. E specifiche (Immuno. CAP) NB: vede solo reazioni Ig. E-mediate 2) Test di 3° livello: - Test di attivazione dei basofili: da effettuare se Ig. E specifiche e prick test non individuino l’allergene o se non concordanti NB: vede anche Reazioni non Ig. E mediate

GESTIONE DEL PAZIENTE Misure precauzionali per evitare l’esposizione all’allergene Immunoterapia specifica per i pazienti con anafilassi da veleno d’imenotteri Desensibilizzazione a farmaci in caso di farmaci indispensabili per la sopravivenza Controllo dell’asma (asma grave allergico: omalizumab)

AUTOINIETTORE DI ADRENALINA • Dispensazione dell’autoiniettore di adrenalina in caso di anafilassi da ipersensibilità ad alimento, veleno di imenottero o in caso di mastoctosi • TERAPIA SALVAVITA Per il paziente con pregressa anafilassi da alimenti/imenotteri Per il medico in ambulatorio

PROFILASSI FARMACOLOGICA • Antistaminici: non dimostrata efficacia per prevenire anafilassi, ma solo per attenuare la sintomatologia • Corticosteroidi: non prevengono anafilassi, ma attenuano le manifestazioni della reazione primaria e prevengono l’anafilassi bifasica • Antagonisti di leucotrieni: ridurrebbero la flogosi indotta da liberazione di leucotrieni, soprattutto negli asmatici. • Omalizumab: ab monoclonale anti-Ig. E
yacoub. monarita@hsr. it
- Slides: 27