ALTERACIN DE PRUEBAS DE FUNCIN HEPTICA Dra Elena

ALTERACIÓN DE PRUEBAS DE FUNCIÓN HEPÁTICA Dra Elena Otón Nieto 28 de Marzo de 2007

TRANSAMINASAS (GOT, GPT) n ASAT (Aspártico aminotransferasa) o GOT (transaminasa glutámico oxaloacética sérica) Transferencia de grupo amino n Aspártico Oxaloacético ALAT (Alanino aminotransferasa) o GPT (transaminasa pirúvico oxaloacético sérica) Transferencia de grupo amino Alanina Ácido pirúvico.

TRANSAMINASAS (GOT, GPT) n GOT: Marcador de necrosis hepatocelular. n n n n Hígado. Músculo cardiaco y esquelético (el ejercicio muscular intenso provoca elevaciones de GOT) Riñones Cerebro Páncreas Células sanguíneas GPT: Marcador de necrosis hepatocelular n Más específico del hígado.

NIVELES DE GOT y GPT n n Muy sensibles para detectar necrosis hepatocelular de bajo grado. Poca correlación con la extensión de la necrosis hepatocelular. No predictivo de pronóstico en hepatitis aguda. Pueden ser normales o casi normales en el contexto de la cirrosis hepática.

RELACIÓN GOT/GPT n En la hepatopatía alcohólica GOT/GPT>2. n n En parte por el déficit de piridoxina. La mayoría del resto de etiologías GPT>GOT. Si hepatopatía no alcohólica, GOT/GPT>1 sugiere cirrosis hepática. En la enfermedad de Wilson GOT/GPT>4.

ELEVACIONES LEVES-MODERADAS <8 x límite normal n n n Hepatitis crónicas virales Fármacos y hierbas medicinales Hepatitis alcohólica (transaminasas típicamente<300) n n n n n GOT doble que GPT GGT>2 x Transferrina deficiente en carbohidratos. Aumento de VCM EHNA Hemocromatosis Hepatitis autoinmunes Enfermedad de Wilson Déficit de alfa 1 antitripsina. Enfermedades extrahepáticas (enf celiaca…)
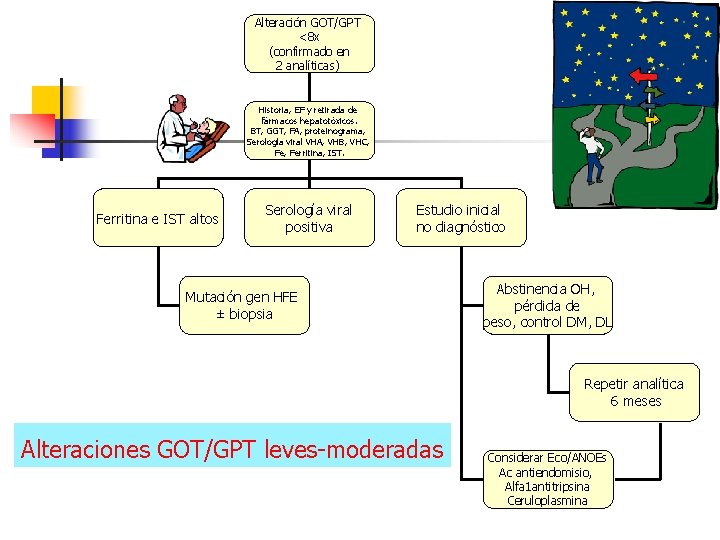
Alteración GOT/GPT <8 x (confirmado en 2 analíticas) Historia, EF y retirada de fármacos hepatotóxicos. BT, GGT, FA, proteinograma, Serología viral VHA, VHB, VHC, Ferritina, IST. Ferritina e IST altos Serología viral positiva Estudio inicial no diagnóstico Mutación gen HFE ± biopsia Abstinencia OH, pérdida de peso, control DM, DL Repetir analítica 6 meses Alteraciones GOT/GPT leves-moderadas Considerar Eco/ANOEs Ac antiendomisio, Alfa 1 antitripsina Ceruloplasmina

ELEVACIONES IMPORTANTES >15 x límite normal n n n n Hepatitis viral aguda. Hepatotoxicidad farmacológica. Hepatitis isquémica. Obstrucción del drenaje venoso hepático (Síndrome Budd-Chiari). Obstrucción transitoria de la vía biliar principal (coledocolitiasis). Enfermedad de Wilson. Hepatitis autoinmune.

FOSFATASA ALCALINA n Enfermedades hepatobiliares u óseas. n n GGT y 5’ nucleotidasa (origen hepatobiliar) Valores de FA hasta 3 veces su valor normal carecen de especificidad. Puede elevarse en el contexto de cualquier hepatopatía. FA> 4 x Muy específico de colestasis. No diferencia intra/extrahepática, ni benigna/maligna. Causas: n n n n Obstrucción extrahepática crónica de la VB (colangiocarcinoma, coledocolitiasis, Ca de páncreas) Cirrosis biliar primaria. Colangitis esclerosante. Colestasis toxico-medicamentosa. Metástasis hepáticas Enfermedades infiltrativas Elevaciones fisiológicas: Embarazo 3 er trimestre, crecimiento óseo y adolescencia.

GGT n n n Gamma glutamil transpeptidasa: Enzima microsómica que se encuentra en hígado, riñón, bazo, páncreas, corazón, pulmones y cerebro (no en hueso). Útil para confirmar el origen hepatobiliar de la FA. Inducible por alcohol y algunos fármacos (warfarina, anticonvulsivantes). n n n GGT/FA>2, 5: Muy sugestivo de alcohol. Hasta 1/3 de pacientes que beben dosis tóxicas de alcohol, tienen nivel normal de GGT. Algunas entidades raras no elevan la GGT y sí la FA n n Colestasis intrahepática recurrente benigna Enfermedad de Byler.

5’ NUCLEOTIDASA n n n Mucho menos utilizada En hígado, corazón, cerebro, vasos sanguíneos y páncreas. Su aumento significativo es casi exclusivo de enfermedad hepática Sensibilidad comparable a la FA. Se eleva varios días después de la ligadura del conducto biliar (experimentalmente). Más tardía que GGT y FA.

BILIRRUBINA n Bilirrubina indirecta: No se filtra por el glomérulo porque va unida a la albúmina. n n n Hemólisis. Aumentos de BT<5 mg/dl. Eritropoyesis ineficaz Reabsorción de hematomas. Defectos adquiridos o hereditarios de captación o conjugación. El más frecuente: Gilbert. Bilirrubina directa: Se filtra por el glomérulo a la orina. n n Enfermedades parenquimatosas agudas o crónicas. Enfermedades hepáticas con colestasis predominante (CBP, EICH, toxicidad farmacológica…) Trastornos infiltrativos difusos. Obstrucción biliar de cualquier origen.

ACTIVIDAD DE PROTROMBINA n El hígado sintetiza todos los factores importantes de la coagulación excepto el factor VIII (sintetizado en endotelio vascular y células reticulo-endoteliales. n n La medición de factor VIII, diferencia un CID de una hepatopatía severa. DD de alteración de AP n n Hepatopatía aguda o crónica. Déficit de vitamina K n n n Malabsorción Desnutrición Uso de antibióticos Interferencia en la acción de la vitamina K: Warfarina. Coagulopatía por consumo (por ejemplo CID). Administrar vitamina K parenteral para hacer DD

ALBÚMINA n Los hepatocitos sintetizan 10 g de albúmina/día. En la enfermedad hepática, esta síntesis disminuye. Vida media de 20 días (no sirve para detectar cambios bruscos en la capacidad de síntesis). Prealbúmina. También de síntesis hepática. n Factores extrahepáticos de disminución de albúmina: n n n Desnutrición. Integridad vascular. Catabolismo Pérdida por orina o heces.

PRUEBAS DE FUNCIÓN HEPÁTICA n n n n ASAT/GOT: Necrosis hepatocelular. ALAT/GPT: Necrosis hepatocelular (más sensible y específica) GGT: Colestasis u obstrucción biliar. FA: Colestasis, procesos infiltrativos, obstrucción biliar. Bilirrubina: Colestasis, trastornos de la conjugación, obstrucción biliar. Albúmina: Función de síntesis hepática AP o INR: Función de síntesis hepática LDH: Amplia distribución celular. Aumento masivo en Hepatitis isquémica.

CONCLUSIONES n n n Las transaminasas NO son marcadores de reserva funcional hepática. Son marcadores de necrosis hepatocelular. La reserva funcional se mide analíticamente mediante la bilirrubina, la albúmina y la AP (o INR). La GGT y la FA son marcadores de colestasis y no diferencian extra de intrahepático, ni benignidad de malignidad.
- Slides: 16