Alimentazione nel Neonato Pretermine e Piccolo per Et
































- Slides: 42

Alimentazione nel Neonato Pretermine e Piccolo per Età Gestazionale in Ospedale e a Casa: Aspetti Pratici per il Pediatra Angelo Pietrobelli Pediatric Unit, Verona University Medical School, Verona (Italy) Pennington Biomedical Research Center, Baton Rouge, LA, (USA)

t c i l f n ! t o s c e o r N nte I f o

ADVERSE ENVIRONMENTS IN UTERO maternal obesity/overnutrition during pregnancy, which commonly leads to increased birth weight, weight also associates of: with adverse offspring health outcomes which, perhaps surprisingly, are similar to those seen with undernutrition • CVD, CVD • stroke, stroke • hyperinsulinaemia, • hyperglycaemia, • increased plasma triglycerides, cholesterol • obesity, • hypertension, • attention deficit • hyperactivity disorder • problems with emotional regulation, regulation • Autism SD Drake AJ, Reproduction 2010; 140: 387– 98. Rodriguez A. J Child Psychol Psychiatry 2010; 51: 134– 43. Brambilla, Agostoni, Cianfarani, Nobili, Pietrobelli, 2011


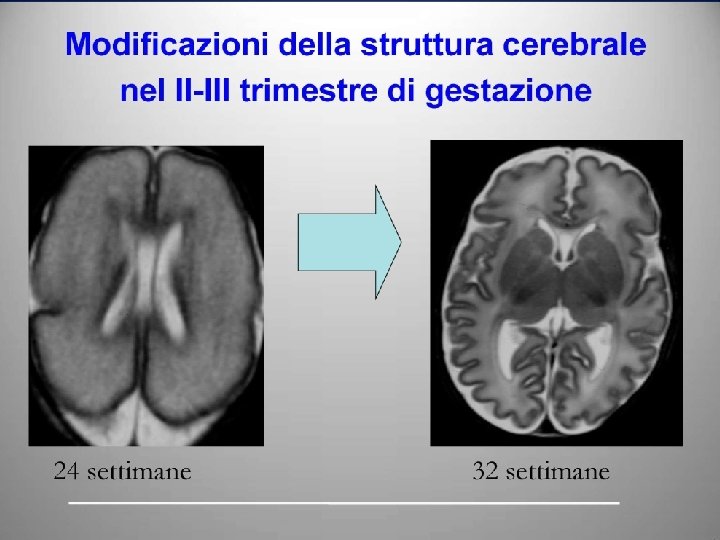
Developing Brain Tra al 24 e la 42 sett. il cervello è vulnerabile agli insulti nutrizionali: -- Rapida trasformazione processi neurologici - Formazione di sinapsi -Mielinizzazione (ippocampo, corteccia visiva e uditiva) -- Rapido aumento di cellule gliali -- Deficit proteico-energetici riducono il contenuto neuronale di DNA e RNA - Riduzione cellule neuronali - Ridotta sintesi proteica - Ipo-mielinizzazione -- Riduzione delle “dimensioni” cerebrali - Anomalie di sviluppo Cognitive/Motorie - Attività verbale - Attività visiva Adattata da: Georgieff MK, Am J Clin Nutr, 2007

Cause di Ridotta Crescita Intrauterina -- Materne: - Età (<16, >35 anni) - Sovrappeso/obesità - Condizioni socio-economiche sfavorevoli - Grande pluriparità - Abuso sostanze (fumo, alcool, droghe) - Ipertensione, Pre-eclampsia - Patologie croniche. DM, Cardiopatie, anemie, endocrinopatie - Neoplasie - Malformazioni uterine - Infezioni (Complesso TORCH) -- Placentari: - Anomalie anatomiche - Anomalie di inserzione (placent previa) - Anomalie funicolari (compressione cronica, inserzione velamentosa - Insufficiente perfusione utero-placentare -- Fetali: - Anomalie cromosomiche - Malattie genetiche - Malattie metaboliche congenite - Infezioni (TORCH) Clayton et al, 2007

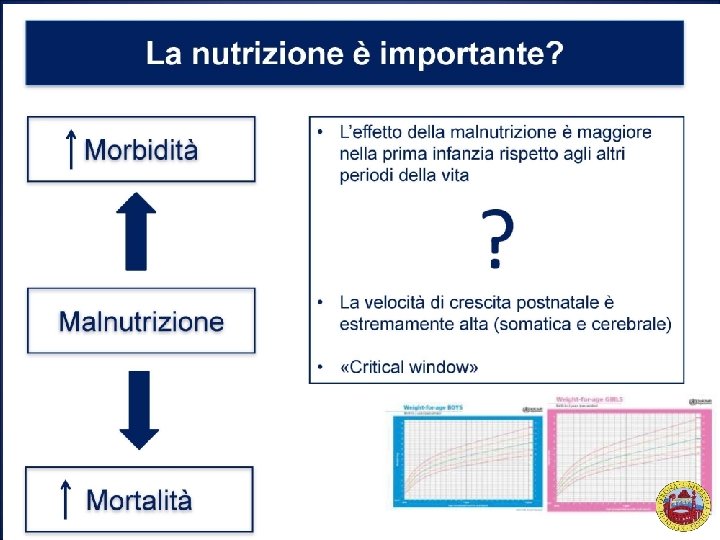
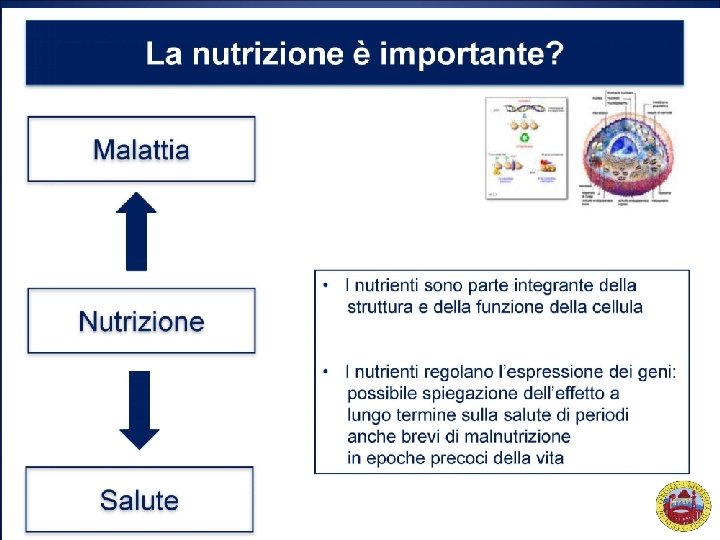
Pretermine: -Pretermine quando nasce prima della 37° settimana di gestazione. -Tre categorie: - Basso peso alla nascita <2500 g - Peso molto basso alla nascita <1500 g - Peso estremamente basso alla nascita <1250 g - Nel nato a termine esiste una associazione tra malnutrizione e alterazioni permanenti nella struttura e nella funzione cerebrale. - Il neonato pretermine è una “emergenza nutrizionale”. - Nel neonato pretermine: - Sistema nevoso centrale immaturo e maggiormente vulnerabile - Malnutrizione fetale e/o postnatale. - Il neonato SGA è ancora più problematico nel post-natale - Deplezione arcata dei depositi energetici/proteici - Durante la vita intra-uterina alterazioni nella crescita conseguenti processi di adattamento metabolico - Alterazioni del metabolismo proteico

Small for Gestational Age (SGA): Neonato di peso e lunghezza inferiori al 3° Centile o al di sotto di – 2 SD rispetto alle curve di normalità per sesso ed età gestazionale relative ad una popolazione di appartenenza. - 2% tra i nati vivi, 80% non recuperano. - Compromissione - Peso - Lunghezza - Circonferenza cranica

SGA SIMMETRICO (low profile) - Incidenza 20% - Contemporanea riduzione di lunghezza, peso e circonferenza cranica. - Danno precoce (16 settimana di gestazione) Ipocellularità - Eziologia: - Cromosomopatie - Sindromi malformative - Farmaci - Fumo - Tumori

SGA ASIMMETRICO (late flattening) - Incidenza 80% - Peso ridotto, ma lunghezza, e circonferenza cranica normali. - Danno tardivo (32 settimana di gestazione) Ipotrofia cellulare - Eziologia: - Insufficienza utero-placentare - Malattie e malnutrizione materna. - Malnutrizione materne,




Crescita nel Primo Anno di Vita Crescita in lunghezza - Crescita con apice nel primo anno. 40 cm/anno nei primi sei mesi - Rallentamento graduale portando a 14 cm/anno tra i 9 e i 12 mesi Crescita ponderale - 10 kg/anno da 1 a 2 mesi - Rallentamento a 3 kg/anno tra i 9 e i 12 mesi. “Crescita di recupero” - Crescita superiore alla norma che segue il periodo di restrizione. - Rallentamento del processo di “invecchiamento” dei condrociti. - 90% dei neonati SGA presenta crescita di recupero (entri i primi 2 anni di vita)

Linee Guida Nutrizione Neonato di Basso Peso Apporto idrico 135 -200 ml/kg/die Apporto energetico 110 -135 k. Cal/kg/die Apporto lipidico 4. 8 – 6. 6 g/kg/die Apporto glucidico 11. 6 – 13. 2 g/kg/die Apporto proteico 3. 5 – 4. 5 g/kg/die. Incremento Lean Mass Controllo Aumento Fat Mass ESPGHAN Nutrition Committee, JPGN, 2010

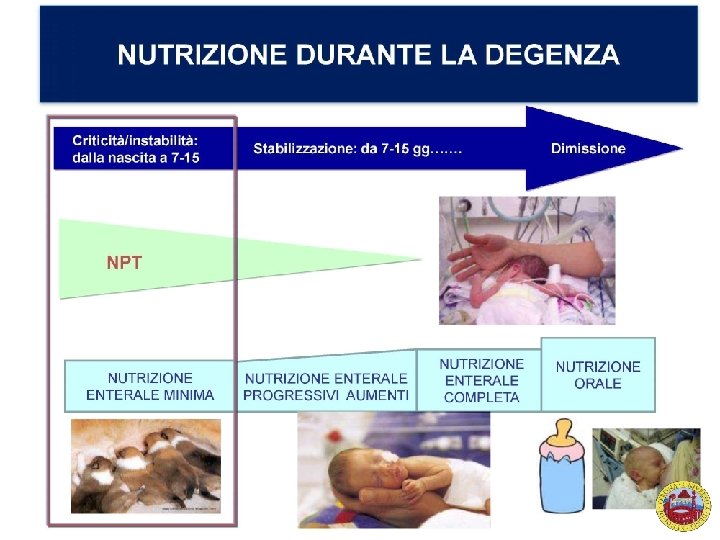
Nutrizione Precoce Aggressiva - Iniziare nutrizione parenterale 1à giornata, aumentando l’apporto in AA fino ad una quota > 3/g/kg/die entro il 5° giorno. - Somministrazione precoce di lipidi (2 - 4 giornata) fino a 3 g/kg/die (27 Kcal/kg/die) è ben tollerata. - Nel periodo stabile, per i pretermine di basso peso un intake energetico-proteico pro kg/die pari a 90 100 Kcal e 3. 2 -3. 8 g. - Per i pretermine di bassissimo peso si raccomanda un intake energetico-proteico pro kg/die pari a 105 -115 kcal e 3. 5 – 4. 0 g. Simmer e tal. Early Human Development, 2017

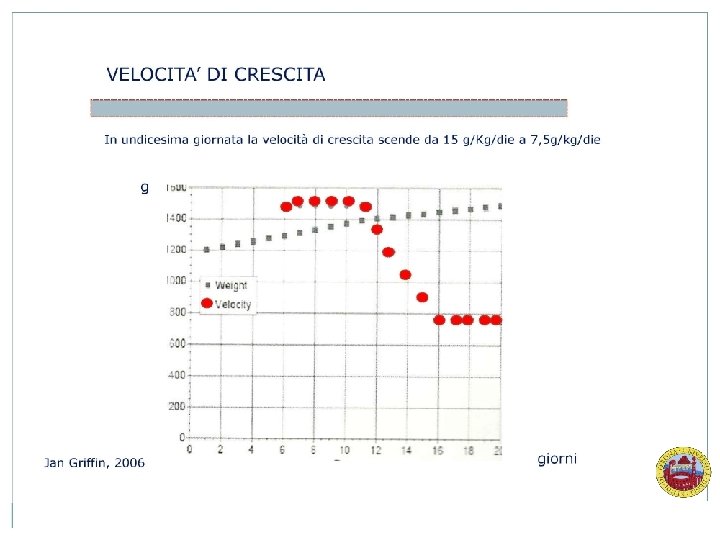
E’ possibile ridurre il deficit di Crescita precoce? (Wilson; Archives Dis Child, 2007) - Riducendo il tempo di recupero peso della nascita (da 12 a 9 giorni) si ottiene una riduzione della perdita massima di peso da 8. 4% a 5. 1% (p<0. 001) - Apporto energetico: 3° giorno: 62 Kcal/kg/die Vs 42 Kcal/kg/die : 7° giorno: 100 Kcal/kg/die Vs 65 Kcal/kg/die - Apporto Proteico: 3. 0 g/kg/die Vs 2. 0 g/kg/die. PESO - Fattori confondenti (cateteri, TET, vescica piena) che sovrastima la crescita VELOCITA’ di CRESCITA: più informativa: 20 g/kg/die LUNGHEZZA: 0. 7 – 0. 75 cm/settimana CIRCONFERENZA CRANICA: 0. 9 – 1. 0 cm/settimana AAP, 2010



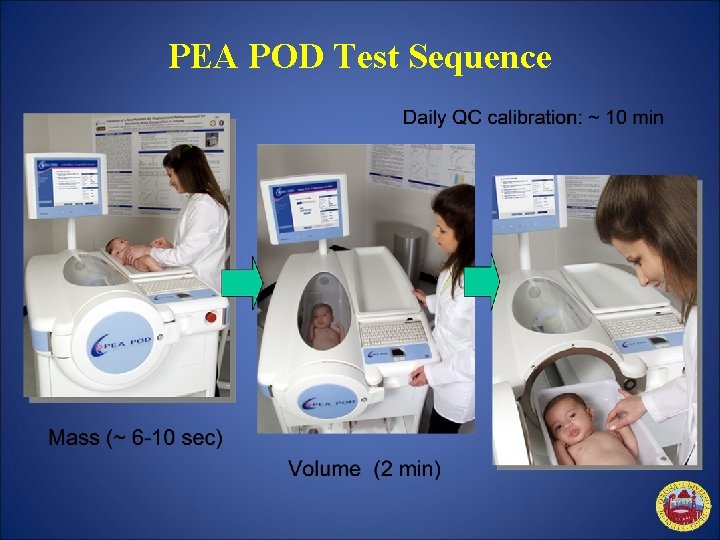
PEA POD Test Sequence



- Iniziare la nutrizione il prima possibile dopo la nascita - Adeguare gli apporti nutrizionali per promuovere l’anabolismo - Promuovere nel prematuro una crescita analoga alla crescita intrauterina del III trimestre pari a 14 -15 g/kg/die, dopo un calo ponderale post-natale pari al 5 -7% del peso alla nascita, ma non superiore al 15%, con ripresa del peso entro i primi 7 -10 giorni - Per evitare il catabolismo il fabbisogno energetico di un neonato è di 40 -60 kcal/kg/die. - Il costo energetico di 1 g di nuovo tessuto è pari a 5 kcal - Tasso di crescita intrauterina di 14 -15 g/kg/die

Elettroliti SODIO: Non somministrarlo fino a comparsa della natriuresi post-natale e del calo ponderale PREMATURO: 3 -5 mmol/kg/die TERMINE: 2 -3 mmol/kg/die POTASSIO: Non somministrarlo fino a comparsa della natriuresi post-natale e del calo ponderale : 1 -2 mmol/kg/die CLORO: PRETERMINE 3 -5 mmol/kg/die MAGNESIO: PRETERMINE 0. 2 -0. 3 mmol/kg/d Rapporto pari a 1 -1. 3 sin dalle prime ore di vita CALCIO/FOSFORO CALCIO: 1. 3 -3 mmol/kg/die (1 mmol= 40 mg) Ø FOSFORO: FOSFORO 1 -2. 5 mmol/kg/die (1 mmol= 30 mg)

Attenzione: Segni di Intolleranza Alimentare Tolleranza Alimentare: Capacità del pretermine di assumere un alimento, latte, e digerirlo. - Frequenti nel pretermine - Immaturità dei sistemi motori - Produzione insufficente di ormoni - Ridotta capacità di assorbimento. - INTOLLERANZA - Reflusso gastro-esofageo (3 -5 eventi/h) - Rigurgito/vomito - Ristagno gastrico: - percentuale superiore al 50% della quantità di latte introdotto nel pasto precedente. - Distensione Addominale - Non emissione di feci.

Criteri di dimissibilità: NEONATO - Stabilità clinica e risoluzione delle patologie presentate in fase acuta - Essere in grado di alimentarsi rgolarmente - in grado di controllare e mantenere una ormale atticit - Non apnee e/o bradicardie significative da alcuni giorni. - Regolare accrescimento (peso die). - Criteri di dimissibilità: FAMIGLIA - Autonomia del rapporto genitori-bambino - Specifica istruzione alla mamma/genitori - COINVOLGIMENTO PEDIATRA DI FAMIGLIA. - A CASA con: - Scarse riserve di nutrienti - Deficit energetico importante - Mineralizzazione ossea insufficiente Griffin IJ, Cooke RJ, 2014

Il latte materno, alcune criticità: - Ridotta produzione - Incapacità del neonato di assumere quantità adeguate - Caratteristiche nutrizionali inadeguate per il pretermine - Contenuto proteico latte materno pretermine: 3. 2 g/d. L alla nascita 1. 8 g/dl a 4 settimane - Associare FORTIFICANTI al latte materno potrebbe aiutare ad affrontare questi problemi (AAP Pediatrcs 2012) - La fortificazione del latte materno determina una migliore crescita in peso, altezza, circonferenza cranica e mineralizzazione ossea. (Aimone et al, 2009)

4 patterns di crescita del neonato prematuro alla dimissione: - Bambini con peso appropriato alla nascita e alla dimissione (AGA- AGA) - Bambini con basso peso alla nascita e peso appropriato alla dimissione (SGA- AGA) - Bambini con peso adeguato alla nascita ma non alla dimissione (AGA – SGA) - Bambini con asso peso alla nascita e alla dimissione (SGA – SGA) ESPGHAN 2006

Scenario Nato AGA --Nato SGA --- Dimesso AGA Nato AGA --- Allattamento al seno Formula per nati a termine (+ LC-PUFA) Dimesso SGA NATO SGA --- Dimesso SGA Latte materno fortificato Formula arricchita Almeno fino alla 40 settimana di età corretta (2 kg? ), possibilmente fino alla 52 settimana (3. 5 kg? ).

Opzioni Nutrizionali: Latte materno (Fortificato) Formula di partenza standard Formule post discharge (PDF) Formule per prematuri <1500 AGA alla dimissione: latte materno fortificato/PDF <1500 SGA alla dimissione: Latte materno fortificato/Latte 0 1500 – 2000 AGA alla dimissione: Latte materno/Latte 0 1500 – 2000 SGA alla dimissione: Latte materno fortificato latte PDF.

Follow-Up - Valutazione accrescimento staturo-ponderale - Parametri auxologici (curve di crescita corrette per età gestazionale) - Indici nutrizionali biochimici Strategia di aumentare intake: - Integratori glico-proteici - Polimeri del glucosio - Trigliceridi a media catena Valutazione capacità ad alimentarsi - strategie alternative ETA’ Peso (g/die) Lunghezza (cm/sett) CC (cm/mese), 0 -3 mesi 3 – 12 mesi 25 -30 10 -15 0. 7 – 1 0. 4 -0. 6 1. 6 - 2 -5 (1 mese) 1. 6 - 2. 5 (1 mese) 0. 8 - 1. 4 (4 mesi) 0. 3 - 0. 8 (8 mesi) 0. 2 – 0. 4 (12 mesi)

Indicatori di crescita dopo la dimissione CRESCITA Peso Lunghezza CC Segnali di attenzione <25 g/die <0. 7 -1 cm/sett <0. 5 cm/settimana INDICI BIOCHIMICI Fosforemia Fosfatasi alcalina Azotemia Segnali di attenzione <4. 5 mg/dl >450 UI/l <5 mg/dl Dal 3° al 12° mese dalla dimissione l’incremento di Peso deve assestarsi sui 10 -15 g/die e quello della Lunghezza fra 0. 4 -0. 6 cm/settimana (Schanier, Acta Pediatrica, 2005)

Monitorare la crescita - Controlli seriati inizialmente ogni 1 -2 settimane. - Per il controllo dlla crescita valutare l’età corretta - per il Peso fino ai 2 anni - per Altezza fino ai 3 anni - per la circonferenza cranica fino a 18 mesi. J Griffin, 2012

Osteopenia della prematurità - La mineralizzazione ossea avviene soprattutto nell’ultimo trimestre di gravidanza, la nascita pretermine interrompe questo processo. - Accentuazione della fisiologico calo della mineralizzazione ossea del neonato - Inadeguato apporto nutrizionale (Ca, P, Vit. D) Bozzetti, 2009

Dual Energy X-ray Absorptiometry Lunar i. DXA (GE; v 11 -30. 062) 2010 encore pediatric software (Fields, Pietrobelli, 2012)

VITAMINA D - Apporto di 800 -1000 UI/die fino a un mese di vita o termine gravidanza (ESPGHAN 2010) - Prevenzione rachitismo/osteomalacia - Prevenzione patologie immunitarie - Lo stato vitaminico della mamma in gravidanza e allattamento influenza: - Massa ossea a 9 anni di età - Gravità dell’asma a 3 anni di età - Suscettibilità al Diabete Mellito Tipo I - Anomalie smalto denti decidui e permanenti L. Dalle Carbonare, MT Valenti, F. del Forno, E. Caneva, A. Pietrobelli. Vitamin D: Daily Vs Montly use in children and elderly – what’s going on? Nutrients, in press.

FERRO - Essenziale per lo sviluppo cerebrale - Diretta correlazione tra anemia ferro carenziale e carente sviluppo neurologico - Un eccesso può portare un aumentato rischio infettivo, scarsa crescita e alterato assorbimento di altri minerali - E’ un potente pro-ossidante, può causare la liberazione di radicali liberi con aumento del rischio di ROP. Peso Neonatale 1500 – 2000 g: 2 mg/kg/die Peso Neonatale 1000 – 1500 g: 3 mg/kg/die Peso Neonatale < 1000 g : 4 mg/kg/die Nelle formule =: 1. 2 – 1. 5 mg/100 ml. Sempre supplementati gli allattati al seno.

Neuropsychosocial Deficits Associated with Iron Deficiency: How Long Do They Last? Editorial Trimm F, J Ped 2013; 163: 1242 Brain development in utero through early childhood requires adequate availability of iron. Insufficient quantities of iron interfere with neuronal and glial development, neurotransmitter production, and myelination. The consequences of these disturbances include cognitive, motor, and emotional dysfunction.

ACIDO FOLICO Coenzima nella biosintesi di purine e pirimidine e nel metabolismo aminoacidico Fabbisogno: Neonato a Termine: 65 – 140 mcg/kg/die Pretermine: 50 – 60 mcg/kg/die Apporti raccomandati nel pretermine: 20 – 60 mcg/100 Kcal ( valore presente nelle Formule 0 e nelle PDF)

MONITORARE I PARAMETRI BIOCHIMICI Indici Valori di deficit Urea < 1. 8 mg% Significato Intake proteico insufficiente Proteine totali <44 g/L Intake proteico insufficiente Prealbumina <10 mg% Intake proteico insufficiente ALP > 450 UI/L Intake di calcio insufficiente Ridotta deposizione ossea Fosforo < 4. 5 mg% Intake di P insufficiente

