ALGODYSTROPHIE Dr I BENCHARIF service de rhumatologie CHU

ALGODYSTROPHIE Dr I. BENCHARIF service de rhumatologie CHU de CONSTANTINE 1

Plan Définition Épidémiologie Physiopathologie Étiologies Clinique Biologie Radiologie Évolution Diagnostic différentiel Traitement 2

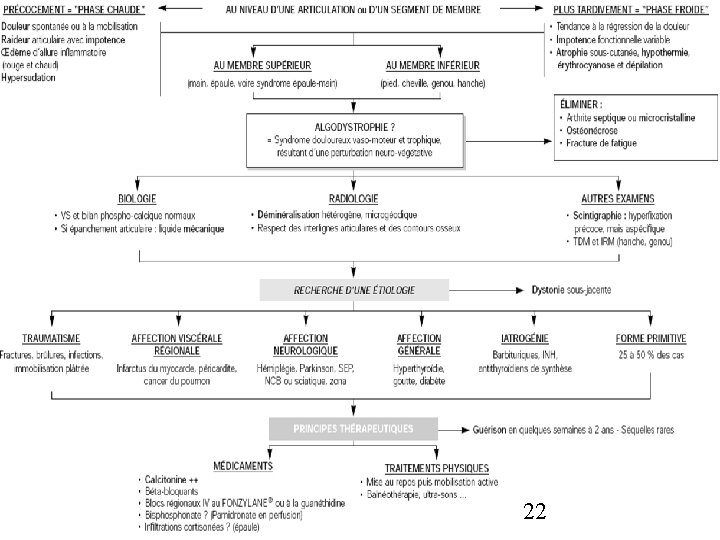
Définition C’est un syndrome douloureux régional trophique, complexe, portant sur les structures sous-cutanées, articulaires, périarticulaires et osseuses, le plus souvent d’un segment de membre, avec des troubles vasomoteurs réflexes. 3

Épidémiologie Survient à tout âge Sexe : les 2 sexes avec une légère prédominance féminine Siège : expliqué par la richesse en terminaisons nerveuses : Aux membres supérieurs : main et poignet, épaule, parfois association (syndrome épaule-main). exceptionnellement coude. Aux membres inférieurs : pied et cheville. Rarement genou et hanche 4

Physiopathologie mal connue met en jeu une réponse anormale dans son intensité et sa durée du système nerveux central, avec des troubles de la microcirculation, sans syndrome inflammatoire biologique. L'origine sympathique est discutée 5

Physiopathologie L’algodystrophie évolue spontanément en 3 phases: 1 - Stade 1: aiguë ou chaude (qlq semaines à 3 mois) Une hyperperméabilité locorégionale dans les zones affectées 2 - Stade 2: froide ou sclérodystrophique (3 -6 mois) L'installation progressive d’une fibrose régionale pouvant porter sur l’ensemble des tissus : peau, muscles, ligaments, tendons, aponévroses, capsule, synoviale, tissu osseux, voisinage des vaisseaux sanguins. La douleur s’aggrave en extension et en intensité 6 ]

Physiopathologie Stade 3: phase atrophique ( 2 ans ou plus) - La douleur peut s’atténuer - Stade de séquelles : les dommages tissulaires sont irréversibles Le gonflement disparaît La raideur et la limitation prédominent 7

Étiologies Causes traumatiques : — fractures du membre supérieur (humérale, deux os de l'avantbras), du membre inférieur (fractures corticales, ou trabéculaires, quels que soient leur localisation, leur origine, leur mode de survenue) — luxation, entorse, acte chirurgical (orthopédique, thoracique, vasculaire) — kinésithérapie inadaptée, immobilisation prolongée, ou contusion modérée sur un site riche en terminaisons nerveuses (main, poignet, dessus du pied, cheville, genou) après un choc direct, une chute, un mouvement brusque d'amplitude maximale. 8

Étiologies Causes sans traumatisme initial sur l'appareil locomoteur : — thromboses artérielles (cérébrales : cause fréquente, coronarienne : cause devenue rare) — neurologiques centrales ou périphériques (radiculalgie) — infectieuses : panaris, zona, pasteurellose — rhumatismales — métaboliques (diabète) — tumorales (rares) — iatrogène : phénobarbital (rhumatisme gardénalique) 9

TDD: algodystrophie à forme œdémateuse post-traumatique Facteurs déclenchants: - Fracture corticale ou trabéculaire d’un membre. Fracture de l’avant-bras (→ algodystrophie de la main et du poignet) - Immobilisation prolongée, kinésithérapie inadaptée, luxations et entorses, acte chirurgical, contention → sur un site riche en terminaisons nerveuses → algodystrophie - Il n’y a pas de parallélisme entre la sévérité d’un traumatisme et la survenue d’une algodystrophie 10

Douleur : - A type d’élancement, de brûlure ressentie dans la région atteinte au repos, la nuit, à la pression légère et la mise en fonction du membre affecté (boiterie, marche avec canne) - Parfois douleur au simple toucher - Toute stimulation non douloureuse est ressentie comme une douleur: allodynie - Les moindres excitations sensitives ou affectives provoquent une douleur anormale par son intensité et son caractère angoissant: hyperpathie - Parfois, une absence de sensibilité au toucher contrastant avec la présence d’une douleur sévère dans la même zone: anesthesia dolorosa - Le froid ou le chaud peuvent majorer la douleur : thermodynie ou la 11 soulager.

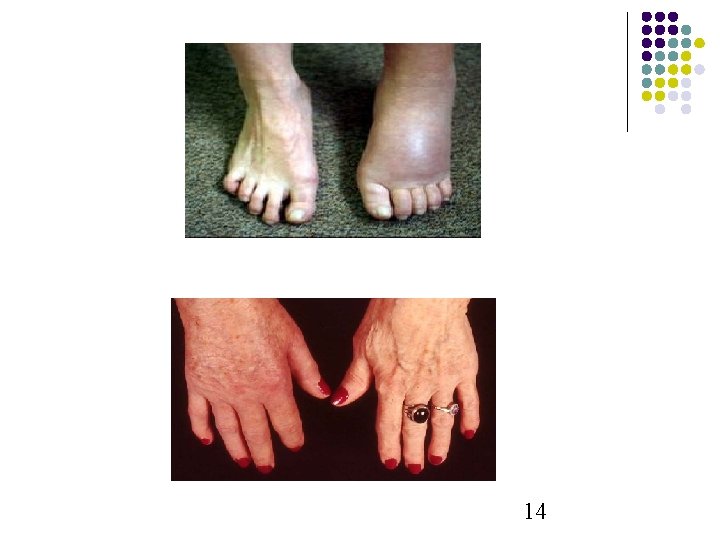
Troubles vasomoteurs - Les troubles vasomoteurs puis trophiques dans le territoire douloureux sont nets à la main, au pied, à la cheville ou au genou - Une peau de couleur rouge ou cyanotique, alternance d’hyper-hyothermie locale, hypersudation, oedème assez ferme des tissus mous périarticulaires, rendant la contention douloureuse - Ces signes se majorent à l’activité - Un épanchement synovial modéré est possible 12

Troubles trophiques Tardifs - Peau fine, ongles striés cassants. - Rétraction tendineuse - atrophie musculaire Impotence fonctionnelle : parfois majeure L’algodystrophie n’entraîne ni fièvre, ni adénopathies 13
14

Biologie Pas de syndrome inflammatoire biologique Le liquide synoviale : clair, citrin, pauci cellulaire, aseptique, sans cristaux 15
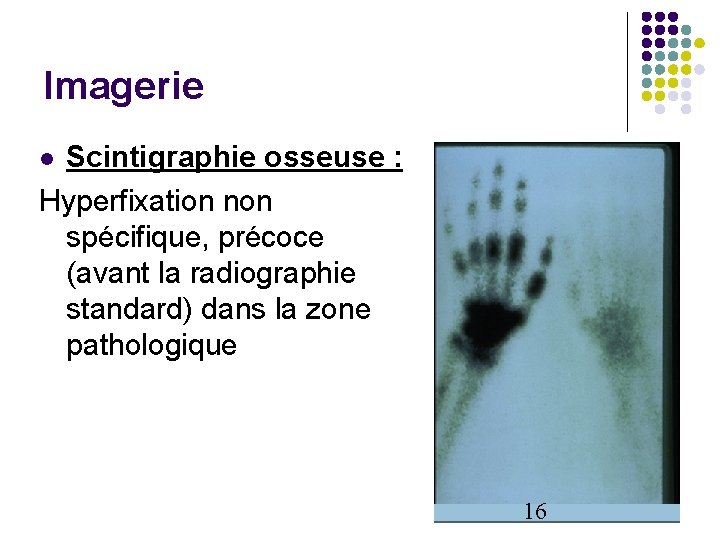
Imagerie Scintigraphie osseuse : Hyperfixation non spécifique, précoce (avant la radiographie standard) dans la zone pathologique 16

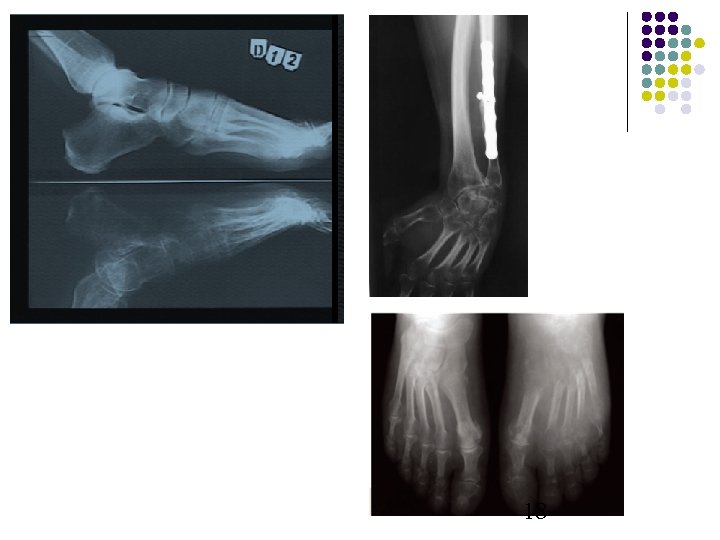
Imagerie Radiographie : comparative après un délai d'au moins 3 à 4 semaines montre : - Une hypertransparence osseuse, régionale, aspécifique : soit homogène (travées gommées, contours parfois mal définis) ou hétérogène, pommelée, micro ou macrogéodique - L'interligne articulaire est conservé. 17
18

Imagerie IRM : aussi précoce que la scintigraphie mais plus spécifique Phase précoce : œdème osseux Hyposignal T 1, Hypersignal T 2 avec prise de Gadolinium Locorégional, hétérogène Peut être normale au niveau de l'épaule 19

Évolution La guérison est obtenue le plus souvent en quelques mois ou une année, parfois plus, avec ou sans séquelles Les séquelles régionales incluent raideur douloureuse, atrophie, ostéoporose, hyperpathie, allodynie 20

Diagnostic différentiel Devant une algodystrophie de la main ou du pied : arthrite, phlébite, cellulite ( bilan biologique inflammatoire) Devant une algodystrophie en phase scléreuse : sclérodermie, cheiropathie, fasciite palmaire avec arthrite (cancer de l’ovaire) Devant une impotence fonctionnelle + boiterie + radio normale+ conservation de l’état général : ténobursite, fracture de stress, ONA, enthésite, hystérie ou simulation 21
22

Traitements pas de ttt spécifique et consensuel Repos lors de la phase chaude, bains écossais Mb inf : suppression de l’appui tant que persistent les douleurs, mais pas d’immobilisation stricte Rééducation progressive, prudente. C/i si douleurs. Phase froide : lutte contre enraidissement et rétraction. Calcitonine + [Primpéran] pdt 1 mois. Si nausée, vmts, flush ou inefficacité à J 6 : arrêter. ( pas d'AMM) Alternative : bisphonates [Aredia] Antalgiques : palier 1, 2 ou 3 (AINS : inefficaces) Infiltration locale de corticoïdes si hydarthrose du genou ou capsulite rétractile de l’épaule Anxiolytiques ou myorelaxants, voire tricycliques 23 Soutien psychologique

Documents consultés : EMC Le livre de l'interne, rhumatologie Med-Line rhumatologie Le cofer 24
- Slides: 24