Akut lsemiler Prof Dr Bar Kukonmaz HTF Pediatrik

Akut lösemiler Prof. Dr. Barış Kuşkonmaz HÜTF Pediatrik Hematoloji 1

Akut lösemi-giriş Myeloid veya lenfoid farklılaşma sırasında duraklama Akut lösemi Klonal çoğalma ØÇocuklardaki lösemilerin %97’sini oluşturur Akut lösemi tipleri (çocuklarda) Akut lenfoblastik lösemi (ALL): 75% Akut myeloblastik lösemi (AML): 20% Akut undifferansiye lösemi(AUL): < 0. 5 Acute miks-lineage lösemi (AMLL) ØKronik myeloid lösemi çocuklardaki lösemilerin %3’ünü oluşturur Philadelphia kromozomu pozitif kronik myeloid lösemi Juvenil myelomonositer lösemi (JMML) 2

İnsidans Çocuklardaki kanserlerin %25 -30’unu oluşturuyor ALL: 100. 000 çocukta 3 -4 vaka Her yıl 2500 -3000 çocuk tanı alıyor (ABD) ALL için pik insidans 2 -5 yıl arası AML: Her yıl 500 çocuk tanı alıyor (ABD) 3

Etyoloji-1 ØKesin etyolojisi bilinmiyor ØAşağıdaki faktörlerin patogenezde önemli olabileceği düşünülüyor Radyasyon Kimyasallar (ör; AML’de benzen) İlaçlar (ör; AML’de alkilleyici ilaçlar) ØGenetik yatkınlık Tek yumurta ikizi lösemili kardeş Kardeşte lösemi Kromozomal hastalıklar; Trisomy 21 Bloom sendromu Fanconi anemia 4

Etyoloji-2 Yatkınlık oluşturan genetik durumlar ØKonjenital agamaglobulinemi ØAtaksi-telenjiektazi ØBloom sendromu ØFAA ØDiskerotozis konjenita ØDiamond-Blackfan anemisi Lösemiler çoğu kalıtsal genetik yatkınlıktan çok, somatik genetik değişiklikler sonucunda gelişir ØShwachman-Diamond sendromu ØKostman hastalığı ØNerofibramatozis ØLi-Fraumeni sendromu ØDown sendromu ØPoland sendromu 5

ALL-klinik bulgular Genel sistemik etkiler Ateş, halsizlik, solukluk Kİ invazyonu sonucu ortaya çıkan hematolojik bulgular Anemi Nötropeni Trombositopeni • solukluk • ateş • peteşi • yorgunluk • enfeksiyon • purpura • taşikardi • bukkal mokozada • kolay morarma • dispne ülserasyon • kanama • Konjestif kalp yetmezliği 6

Klinik bulgular-ekstramedüller tutulum Santral sinir sistemi ØTanıda ALL’li çocukların %5’inden azında (klinik bulgu) ØKafa içi basınç artışı bulguları; baş ağrısı, sabahları kusma, papil ödemi ØParankimal tutulum bulguları (ör; fokal nörolojik bulgular) hemiparezi, kranial sinir tutulumu, nöbet, serebellar tutulum ØHipotalemik sendrom; aşırı yeme ile kilo artışı, hirşutizm, davranış değişiklikleri ØDiabetes insipidus ØSpinal kordun kloraması; sırt-bacak ağrısı, uyuşma, kuvvet kaybı, Brown Sequard sendromu, mesane ve barsak sfinkter problemleri ØSantral sinir sistemi kanaması 7
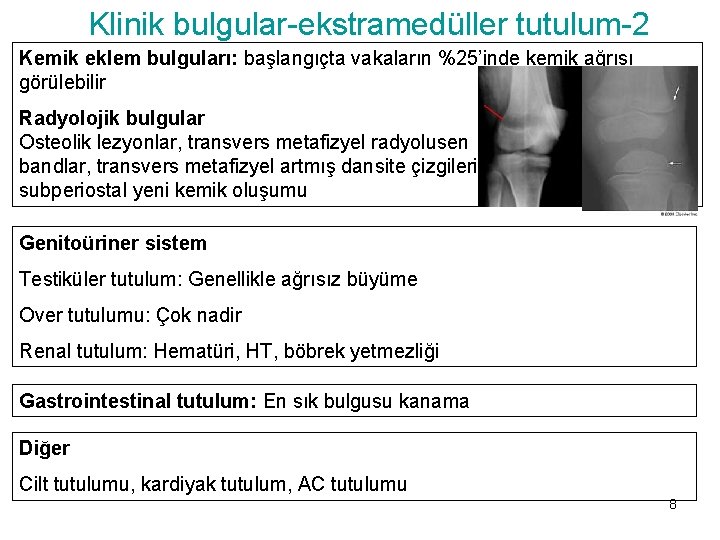
Klinik bulgular-ekstramedüller tutulum-2 Kemik eklem bulguları: başlangıçta vakaların %25’inde kemik ağrısı görülebilir Radyolojik bulgular Osteolik lezyonlar, transvers metafizyel radyolusen bandlar, transvers metafizyel artmış dansite çizgileri, subperiostal yeni kemik oluşumu Genitoüriner sistem Testiküler tutulum: Genellikle ağrısız büyüme Over tutulumu: Çok nadir Renal tutulum: Hematüri, HT, böbrek yetmezliği Gastrointestinal tutulum: En sık bulgusu kanama Diğer Cilt tutulumu, kardiyak tutulum, AC tutulumu 8

Tanı-1 1. Kan sayımı a. Hemoglobin: orta-önemli derecede azalma normokromik normositer anemi b. Beyaz küre sayısı: azalmış/normal/artmış c. Trombosit sayısı: azalmış (vakaların %92’sinde) d. Periferik yayma: Blast görülmesi 2. Kemik iliği: Blastik infiltrasyon (>%25 blast; genellikle %80 -100) Megakaryositlerin görülmemesi Spesifik kemik iliği incelemeleri; histokimyasal inceleme immünfenotiplendirme sitogenetik inceleme 9
Tanı-2 3. AC grafisi T hücreli lösemilerde mediastinal genişleme 4. Kan biyokimyası Elektrolitler, üre, ürik asit, KC fonksiyon testleri, Ig düzeyleri 5. Beyin omirilik sıvısı Kimyasal özellikler ve hücre değerlendirmesi BOS incelemesi MSS tutulumu açısından önemli 6. Koagülasyon profili 7. Kardiyak değerlendirme 8. İmmünolojik tarama 10

Klasifikasyon • Morfolojik özellikler • Sitokimyasal özellikler • İmmünolojik özellikler • Sitogenetik ve moleküler özellikler 11
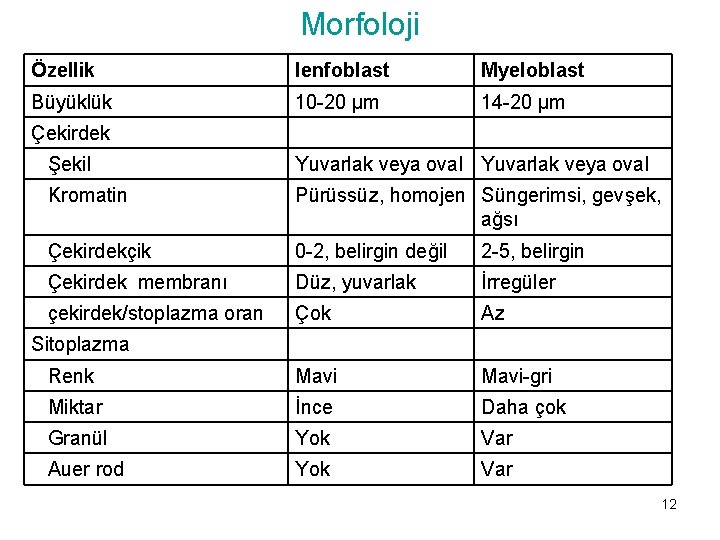
Morfoloji Özellik lenfoblast Myeloblast Büyüklük 10 -20 μm 14 -20 μm Çekirdek Şekil Yuvarlak veya oval Kromatin Pürüssüz, homojen Süngerimsi, gevşek, ağsı Çekirdekçik 0 -2, belirgin değil 2 -5, belirgin Çekirdek membranı Düz, yuvarlak İrregüler çekirdek/stoplazma oran Çok Az Renk Mavi-gri Miktar İnce Daha çok Granül Yok Var Auer rod Yok Var Sitoplazma 12
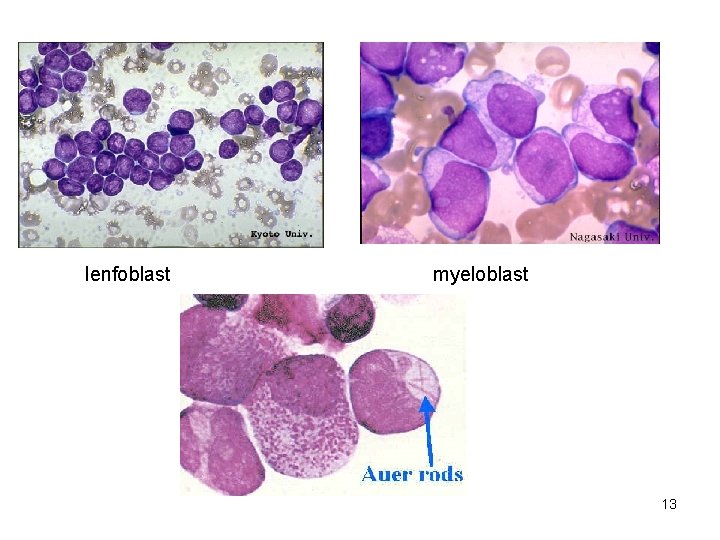
lenfoblast myeloblast 13
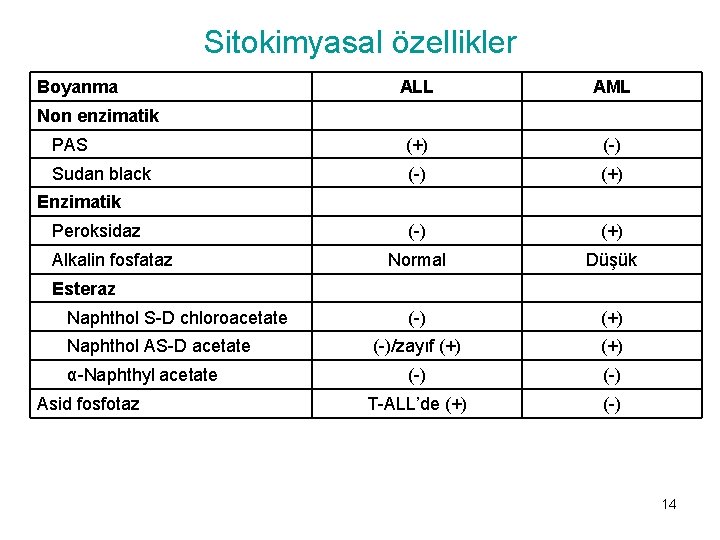
Sitokimyasal özellikler Boyanma ALL AML PAS (+) (-) Sudan black (-) (+) Normal Düşük (-) (+) (-)/zayıf (+) (-) T-ALL’de (+) (-) Non enzimatik Enzimatik Peroksidaz Alkalin fosfataz Esteraz Naphthol S-D chloroacetate Naphthol AS-D acetate α-Naphthyl acetate Asid fosfotaz 14
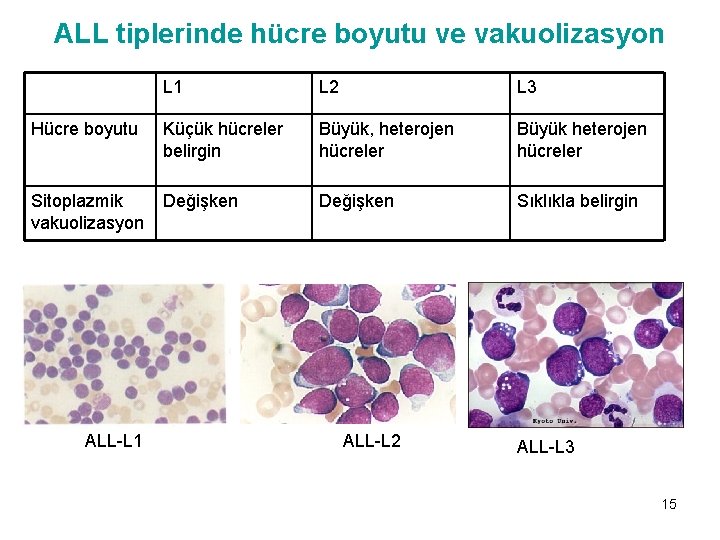
ALL tiplerinde hücre boyutu ve vakuolizasyon L 1 L 2 L 3 Hücre boyutu Küçük hücreler belirgin Büyük, heterojen hücreler Büyük heterojen hücreler Sitoplazmik vakuolizasyon Değişken Sıklıkla belirgin ALL-L 1 ALL-L 2 ALL-L 3 15

Çocuklarda ALL-immünfenotiplendirme Pre-B hücreli: ALL’lerin %80’i Sitoplazmik Ig’e göre altguplara ayrılır: transitional pre B common ALL ag (CALLA pozitif) T hücreli: ALL’lerin %15 -20’si Daha büyük yaşlarda Lökosit sayısı yüksek Ekstramedüller hastalık Kötü prognoz Olgun B hücreli: ALL’lerin %1 -2 Yüzey Ig pozitif ve Burkitt’s lenfoma gibi tedavi edilir Prognozda iyileşme olmuştur ve yüksek riskli ALL tipine benzer 16

Çocukluk ALL’sinde sitogenetik ve moleküler özellikler-1 ØSitogenetik anormallikler biyolojik ve prognostik öneme sahip ØVakaların %75’inde kromozomal translokasyonlar bulunur t(12; 21): <1/1000 (standart sitogenetik); %22 (moleküler yöntemler) Mükemmel prognoz t(9; 22): vakaların %3’ünde daha büyük hastalar daha yüksek lökosit sayısı Sık MSS tutulumu 17

Çocukluk ALL’sinde sitogenetik ve moleküler özellikler-2 t(1; 19); pre-B sitoplazmik antikor pozitif olanların %25’inde Yüksek lökosit sayısı Daha yoğun tedavi gerekir B-cell ALL translokasyonları MYC genini de içerir Bunların %80’i t(8; 14) geri kalanları t(2; 8) veya t(8; 22) Yoğun tedavi (Burkitt lenfoma tedavisi gibi) 18
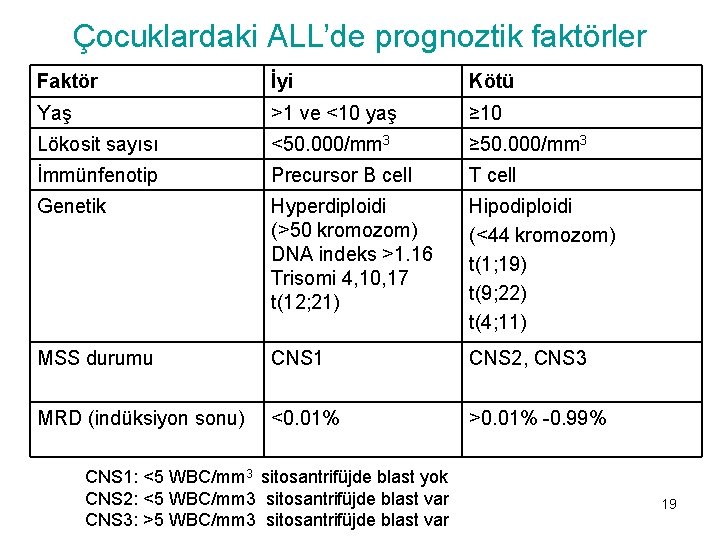
Çocuklardaki ALL’de prognoztik faktörler Faktör İyi Kötü Yaş >1 ve <10 yaş ≥ 10 Lökosit sayısı <50. 000/mm 3 ≥ 50. 000/mm 3 İmmünfenotip Precursor B cell T cell Genetik Hyperdiploidi (>50 kromozom) DNA indeks >1. 16 Trisomi 4, 10, 17 t(12; 21) Hipodiploidi (<44 kromozom) t(1; 19) t(9; 22) t(4; 11) MSS durumu CNS 1 CNS 2, CNS 3 MRD (indüksiyon sonu) <0. 01% >0. 01% -0. 99% CNS 1: <5 WBC/mm 3 sitosantrifüjde blast yok CNS 2: <5 WBC/mm 3 sitosantrifüjde blast var CNS 3: >5 WBC/mm 3 sitosantrifüjde blast var 19

ALL tedavisi ØDestekleyici tedavi: eritrosit/trombosit transfüzyonu G-CSF nötropenik ateş ve enfeksiyonda antibiyotik tedavisi ØSpesifik tedavi: remisyon indüksiyon konsolidasyon CNS lösemisinin önlenmesi idame ØAkut lösemi tedavisi hastanın kür olmasını amaçlar ve aşağıdakileri içerir Klinik ve hematolojik remisyon Remisyonun idamesi (kemoterapi ve CMD proflaksisi ile) Hastalık ve tedavi komplikasyonlarının tedavisi 20

Tam remisyon tanımı ØHastalık ile ilgili semptom olmaması (ör; ateş, kemik ağrısı) ØHSMG, LAP ve diğer lösemik infiltrasyon bulgularının (ör; BOS tutulumu) olmaması ØNormal kan sayımı, en az granülosit 500/mm 3 trombosit 75. 000/mm 3 platelet Hb 12 g/dl ØOrta derecede selüler Kİ’de normal granülosit, eritroid, megakaryosit öncülleri <% 5 blast Kİ remisyon durumu sınıflandırması Sınıflama Kİ blast yüzdesi M 1 Kİ ≤ 5 M 2 Kİ 5 -≤ 25 M 3 Kİ >25 21

AML tanımı WHO sınıflamasına göre en az %20 blast Blast oranından bağımsız olarak AML tanısı koyduran sitogenetik anormallikler t(8; 21) inv (16) t(16; 16) t(15; 17) ØYaş insidansı genellikle çocukluk boyunca sabit fakat ØKlinik bulgular ALL’ye benzer Sekonder AML geliştiren durumlar • MDS, myeloproliferatif sendrom • Radyasyon • Kemoterapi ilaçları: nitrojen mustard, siklofosfamid, ifosfamid, klorombusil melfelan, etoposid 22

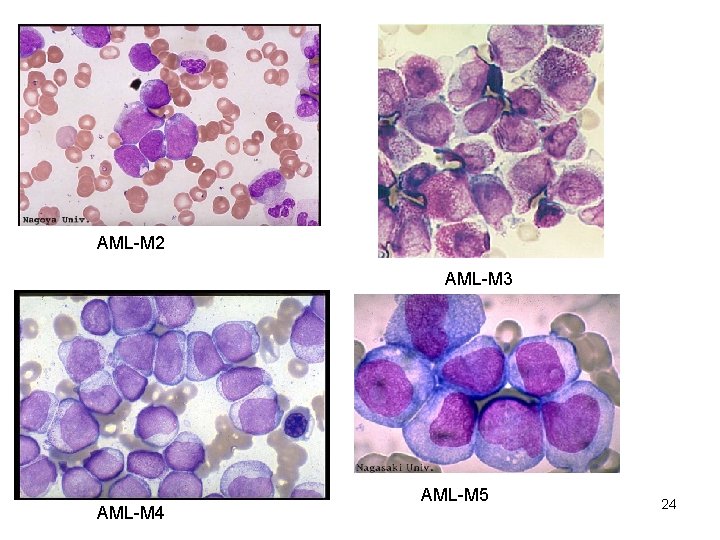
AML-FAB sınıflaması M 0 Akut farklılaşmamış lösemi M 1 Matürasyon göstermeyen myeloblastik lösemi M 2 Farklılaşma gösteren myeloblastik lösemi M 3 Akut promyelositik lösemi (APML) M 3 V APML’nin mikrogranüler varyantı M 4 Hem myelositik hem monositik farklılaşma (farklı oranlarda) M 4 EOS Belirgin eozinofil çoğalması M 5 Monositik lösemi M 6 Eritrolösemi M 7 Megakaryositik lösemi 23
AML-M 2 AML-M 3 AML-M 4 AML-M 5 24

AML alttiplerinin özellikleri ØAML-M 1 morfolojik olarak ALL-L 2’ye benzer ØAML-M 3: çoğu hücre hipergranüler promyelositlerden oluşur çok sayıda auer rod bulunur dissemine intravasküler koagülasyon eşlik edebilir t(15; 17) ØAML-M 3 V: çekirdeği çentikli, tipik hipergranüler promyelositler daha az ØAML-M 7: myelofibrozis eşlik eder Down sendromlu çocuklarda sık Morfolojik olarak L 1 -L 2’ye benzer ØFAB-M 5 ve M 7 erken çocuklukta daha çok; diğer çocuklarda FAB MO, M 1, M 2 ve M 3 daha sık ØFAB-M 4 ve M 5 <2 yaş çocuklarda 25

AML-moleküler genetik t(8; 21): AML vakalarının %15’inde FAB-M 2 iyi prognoz inv (16) t(16; 16): AML vakalarının %15’inde Myelomonositik tipi (M 4) Kİ’de anormal eozinofiller İyi klinik seyir t(15; 17); APL (M 3) iyi prognoz 26

AML-prognoz Kötü prognostik faktörler ØLökosit>100. 000/mm 3 ØMonosomy 7 ØSekonder AML ØFLT 3 -ITD (Reseptör tyrozin kinaz mutasyon internal tandem duplikasyon) Øİndüksiyon sonrası minimal rezidüel hastalık 27

Sitogenetik özelliklere göre AML prognozu Øİyi prognostik karyotip: t(8; 21) t(15; 17) inv (16) ØIntermediate karyotip: normal karyotip iyi veya kötü grup dışında kalanlar ØKötü prognostik karyotip: monosomi 5 monosomi 7 del (5 q) abn (3 q) diğer kompleks karyotipler 28

Myelodisplastik sendrom (MDS) pluripotent veya multipotent hematopoetik kök hücre kazanılmış klonal bozukluk MDS Absolü veya fonksiyonel sitopeni Genellikle hipersesüler veya normoselüler Kİ Kİ blast <%20 29

MDS-minimal tanısal kriterler ve çocuklardaki tanısal katogoriler Minimal tanısal kriterler Aşağıdakilerden en az ikisi • Devamlı, açıklanamayan sitopeni (nötropeni, trombositopeni, anemi) • En az iki seride morfolojik displazi • Kazanılmış klonal sitogenetik anomali • Blast oranında artış (%5) Çocuklarda tanısal kategoriler • Refrakter sitopeni (RC): Perifer blast < % 2 ve Kİ blast <%5 • Refrakter anemi ile aşırı blast (RAEB): perifer blast % 2 -19 ve Kİ blasts %5 -19 30

MDS’nin eşlik ettiği hastalıklar Yapısal durumlar Kazanılmış durumlar ØKonjenital kemik iliği yetmezlikleri ØÖnceden kemoterapi/radtoterapi alma Fanconi anemisi Kostmann sendromu ØAplastik anemi Shwachman-Diamond sendromu Diamond-Blackfan sendromu Diskeratozis konjenita Ağır konjenital nötropeni ØTrizomi 8 mosaizmi ØAilesel MDS 31
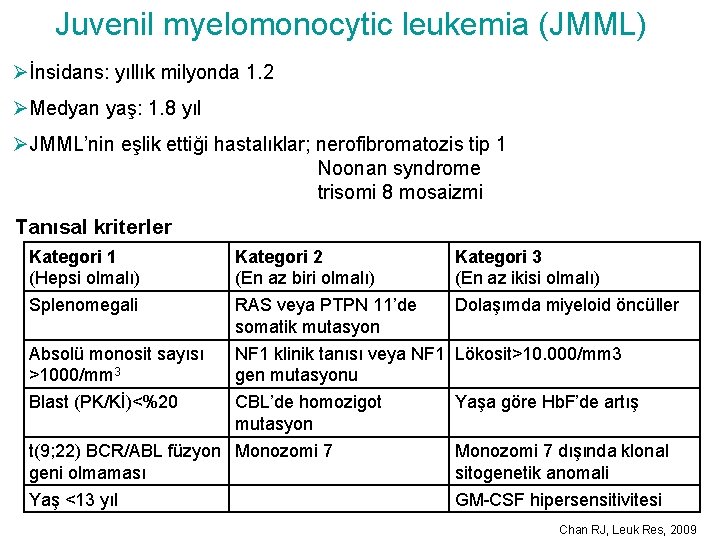
Juvenil myelomonocytic leukemia (JMML) Øİnsidans: yıllık milyonda 1. 2 ØMedyan yaş: 1. 8 yıl ØJMML’nin eşlik ettiği hastalıklar; nerofibromatozis tip 1 Noonan syndrome trisomi 8 mosaizmi Tanısal kriterler Kategori 1 (Hepsi olmalı) Splenomegali Kategori 2 (En az biri olmalı) RAS veya PTPN 11’de somatik mutasyon Absolü monosit sayısı >1000/mm 3 NF 1 klinik tanısı veya NF 1 Lökosit>10. 000/mm 3 gen mutasyonu Blast (PK/Kİ)<%20 CBL’de homozigot mutasyon t(9; 22) BCR/ABL füzyon Monozomi 7 geni olmaması Yaş <13 yıl Kategori 3 (En az ikisi olmalı) Dolaşımda miyeloid öncüller Yaşa göre Hb. F’de artış Monozomi 7 dışında klonal sitogenetik anomali GM-CSF hipersensitivitesi Chan RJ, Leuk Res, 2009
- Slides: 32