Aktualittes infekcijas slimbs Dr Velga se RAKUS stacionrs

Aktualitātes infekcijas slimībās Dr. Velga Ķūse RAKUS stacionārs “Latvijas Infektoloģijas centrs” Rīga 2013. gada 17. maijs

Infekcijas slimībām raksturīgs • • dzīvs ierosinātājs kontagiozitāte cikliskums specifiskas imunitātes veidošanās

Riska grupas - veselības aprūpes darbinieki - policisti - ugunsdzēsēji - sanitārās robežinspekcijas darbinieki - robežsargi - jebkurš apkalpojošā sfērā strādājošais

Pacienta izmeklēšana Saruna: sūdzības slimības anamnēze epidemioloģiskā anamnēze dzīves anamnēze alergoloģiskā anamnēze Objektīvā izmeklēšana: vispārējā stāvokļa izvērtējums ādas, gļotādu apskate limfmezglu palpācija izvērtējums pa orgānu sistēmām vēdera palpācija sirds, plaušu auskultācija

Neskaidras etioloģijas drudzis

Drudža iemesli atkarībā no pacienta vecuma



Ērču encefalīts Akūta vīrusa izraisīta infekcijas slimība, kas raksturojas ar intoksikāciju, CNS bojājumiem. Sezonāls raksturs. Izšķir Rietumu (Krievijas pavasara un vasaras, pavasara un vasaras encefalīts) Austrumu (Centrāleiropas) ērču encefalītu Rietumu ērču encefalīts - vieglāku norisi - labvēlīgāku slimības iznākumu - zemāku letalitāti (1 -3%) Austrumu ērču encefalīts - smagāku norisi - CNS perēkļainu bojājumu izpausmes - augstāku letalitāti (20 -40%) - mēdz lēni progresēt, hronizēties - var novest līdz smagai invaliditātei Saslimstot bērnībā – var tikt ietekmēta bērna fiziskā un intelektuālā attīstība.

Klasifikācija Eiropā nav vienotas klīniskās klasifikācijas. Neizdala ērču encefalīta drudža formu. Eiropas Slimību kontroles un Profilakses centrs (ECDC) ierosina gadījuma definīciju: ērču encefalīts (TBE) klīniskie kritēriji – jebkura persona ar iekaisīga rakstura izpausmēm CNS • meningīts • meningoencefalīts • encefalomielīts • encefaloradikulīts laboratoriskie apstiprinošie - TBE specifiskās Ig. M un Ig. G antivielas asinīs kritēriji (1 no 5) - TBE specifiskās Ig. M antivielas likvorā - serokonversija ar 4 -kārēju TBE antivielu titra pieaugumu asinīs - TBE vīrusa RNS konstatēšana klīniskā materiālā - TBE vīrusa izolācija no klīniskā materiāla
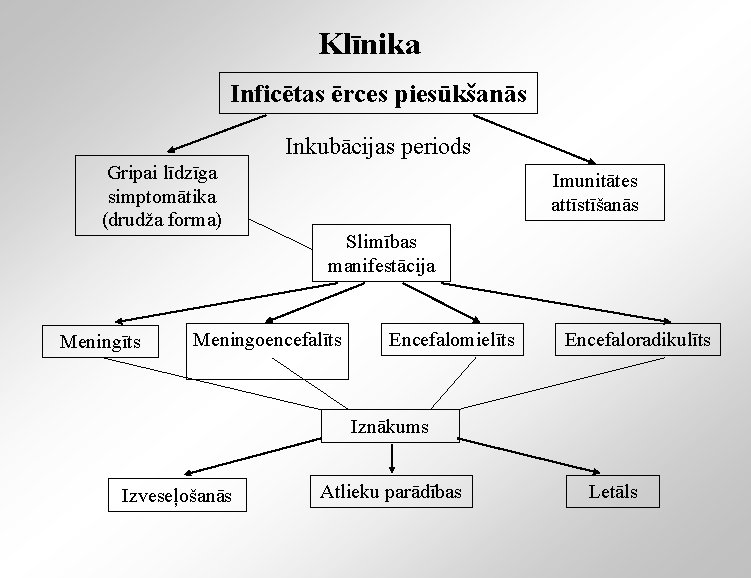
Klīnika Inficētas ērces piesūkšanās Inkubācijas periods Gripai līdzīga simptomātika (drudža forma) Imunitātes attīstīšanās Slimības manifestācija Meningīts Meningoencefalīts Encefalomielīts Encefaloradikulīts Iznākums Izveseļošanās Atlieku parādības Letāls
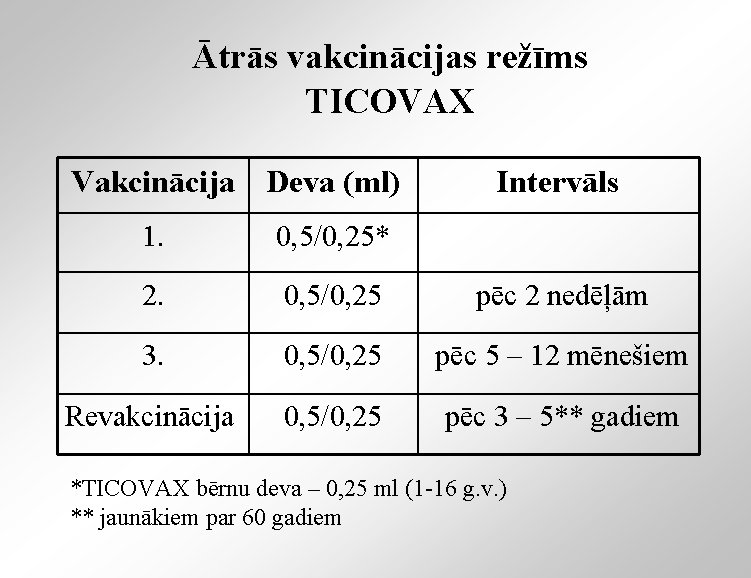
Ātrās vakcinācijas režīms TICOVAX Vakcinācija Deva (ml) Intervāls 1. 0, 5/0, 25* 2. 0, 5/0, 25 pēc 2 nedēļām 3. 0, 5/0, 25 pēc 5 – 12 mēnešiem Revakcinācija 0, 5/0, 25 pēc 3 – 5** gadiem *TICOVAX bērnu deva – 0, 25 ml (1 -16 g. v. ) ** jaunākiem par 60 gadiem

Tradicionālais vakcinācijas režīms TICOVAX Vakcinācija Deva (ml) Intervāls 1. 0, 5/0, 25* 0 2. 0, 5/0, 25 pēc 1 – 3 mēnešiem 3. 0, 5/0, 25 pēc 5 – 12 mēnešiem Revakcinācija 0, 5/0, 25 pēc 3 – 5 gadiem** *TICOVAX bērnu deva – 0, 25 ml (1 -16 g. v. ) ** jaunākiem par 60 gadiem
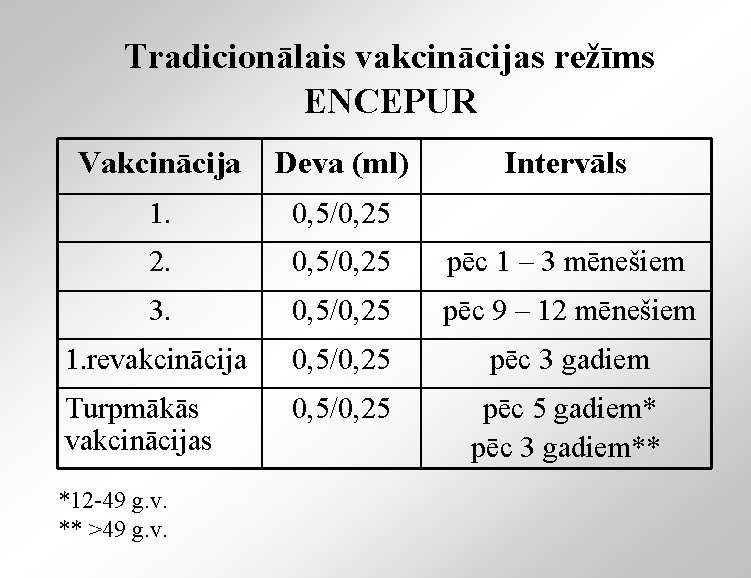
Tradicionālais vakcinācijas režīms ENCEPUR Vakcinācija Deva (ml) 1. 0, 5/0, 25 2. 0, 5/0, 25 pēc 1 – 3 mēnešiem 3. 0, 5/0, 25 pēc 9 – 12 mēnešiem 1. revakcinācija 0, 5/0, 25 pēc 3 gadiem Turpmākās vakcinācijas 0, 5/0, 25 pēc 5 gadiem* pēc 3 gadiem** *12 -49 g. v. ** >49 g. v. Intervāls

Ātrās vakcinācijas režīms ENCEPUR Vakcinācija Deva (ml) Intervāls 1. 0, 5/0, 25* 0 2. 0, 5/0, 25 7. diena 3. 0, 5/0, 25 21. diena Revakcinācija 0, 5/0, 25 pēc 12 – 18 mēnešiem Turpmākā revakcinācija 0, 5/0, 25 pēc 3 gadiem** pēc 5 gadiem*** *ENCEPUR bērnu deva – 0, 25 ml (1 -12 g. v. ) **>49 g. v. – ik 3 gadus *** 12 -49 g. v. – ik 5 gadus

Laimborelioze 1975. g. – Laimas pilsētā (ASV Konektikutas štatā) novēroja poliartrītu bērniem • visi pavadīja vasaru lauku mājās • daudziem piesūcās ērces • daudziem ērces koduma vietā novēroja eritēmu 1981. g. – amerikāņu ārsts Vilijs Burgdorfers (Willy Burgorfer) atklāja slimības ierosinātāju – borēliju 1984. g. – Borrelia burgdorferi 1986. g. – Latvijā reģistrē pirmos saslimšanas gadījumus

Patoģenēze Borrelia burgdorferi no koduma vietas pa limfātiskām spraugām izplatās apkārtējā ādā vairojas Erythema chronicum migrans Reģionāros limfmezglos Lymphadenitis Hematogēna izplatīšanās orgānu un orgānu sistēmu bojājumi – CNS – sirds – locītavas – āda u. c.
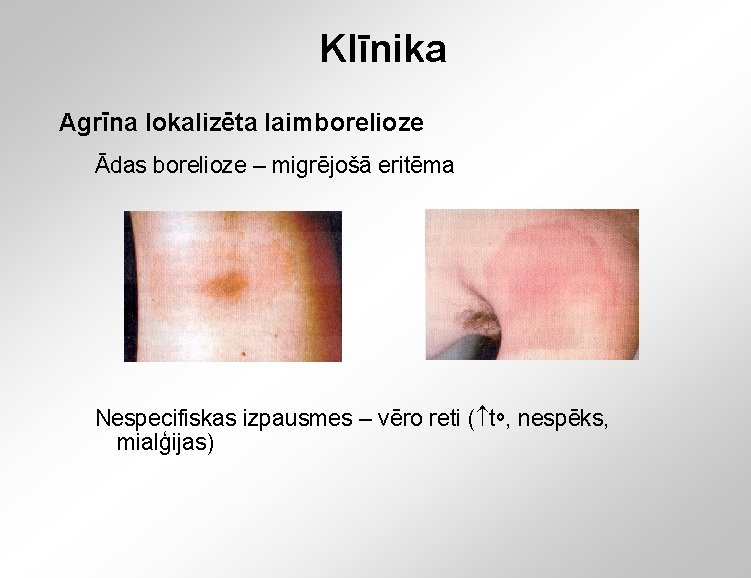
Klīnika Agrīna lokalizēta laimborelioze Ādas borelioze – migrējošā eritēma Nespecifiskas izpausmes – vēro reti ( to, nespēks, mialģijas)
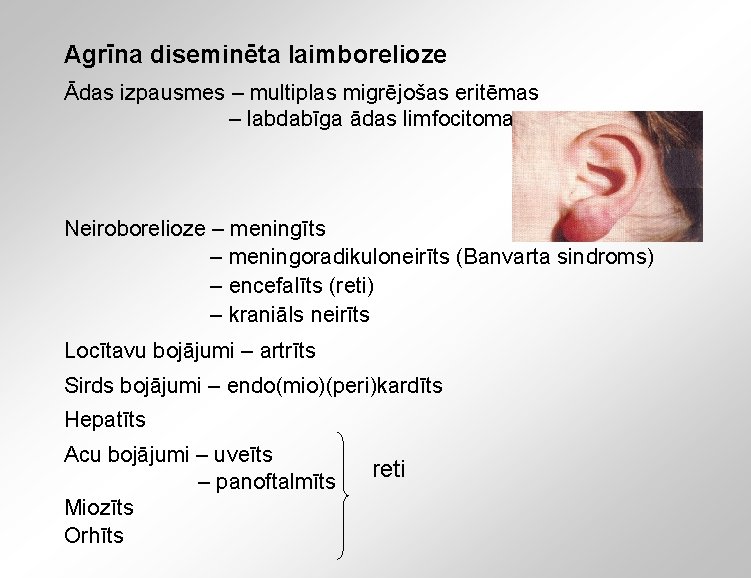
Agrīna diseminēta laimborelioze Ādas izpausmes – multiplas migrējošas eritēmas – labdabīga ādas limfocitoma Neiroborelioze – meningīts – meningoradikuloneirīts (Banvarta sindroms) – encefalīts (reti) – kraniāls neirīts Locītavu bojājumi – artrīts Sirds bojājumi – endo(mio)(peri)kardīts Hepatīts Acu bojājumi – uveīts – panoftalmīts Miozīts Orhīts reti
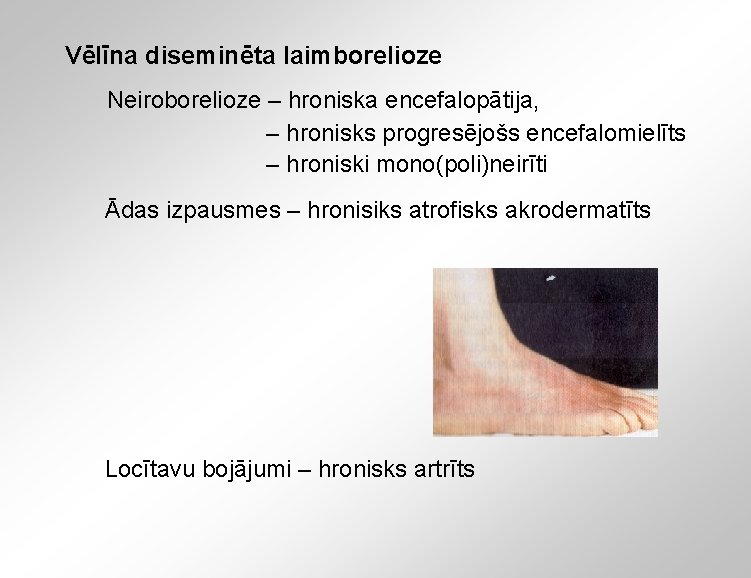
Vēlīna diseminēta laimborelioze Neiroborelioze – hroniska encefalopātija, – hronisks progresējošs encefalomielīts – hroniski mono(poli)neirīti Ādas izpausmes – hronisiks atrofisks akrodermatīts Locītavu bojājumi – hronisks artrīts

Migrējošās eritēmas klīniskās diagnostikas kritēriji (60 -80% pacientu): – pēc 3 -30 dienām ērces piesūkšanās vietā izveidojas gredzenveida eritēma, kas palielinās un saglabājas vismaz vienu nedēļu: – eritēmas izmērs - vismaz 5 cm diametrā; tās ārējā robeža ir sārtāka; – ērces piesūkšanās vietā – eritēmas centrā redzama mākula.

Ārstēšana Migrējošā eritēma Amoksicilīns 500 mg p/o 3 reizes dienā Doksiciklīns 100 mg p/o 2 reizes dienā Cefuroksīms 500 mg p/o 2 reizes dienā Penicilīns V 1000 mg p/o 3 reizes dienā Artrīts Amoksicilīns 500 -1000 mg p/o 3 reizes dienā Doksiciklīns 100 mg p/o 2 reizes dienā Ceftriaksons 2, 0 g i/v 1 reizi dienā Cefotaksims 2000 mg i/v 3 reizes dienā Kardīts Ceftriaksons 2, 0 g i/v 1 reizi dienā Cefotaksims 2000 mg i/v 3 reizes dienā Penicilīns G 3000 mg i/v 3 reizes dienā

Akūta neiroborelioze Amoksicilīns 500 -1000 mg p/o 3 reizes dienā Doksiciklīns 100 mg p/o 2 reizes dienā Ceftriaksons 2, 0 g i/v 1 reizi dienā Penicilīns G 3000 mg i/v 3 reizes dienā Cefotaksims 2000 mg i/v 3 reizes dienā

Drudzis ar respiratorās sistēmas izpausmēm Izsaucēji – vīrusi • gripas • paragripas • respiratori sincitiālie (RSV) • adenovīrusi • rinovīrusi • enterovīrusi u. c. – mikoplazmas – baktērijas • streptokoki • stafilokoki • legionellas • hlamīdijas u. c. Diferenciāldiagnostika – alergēni – ķīmiskas vielas
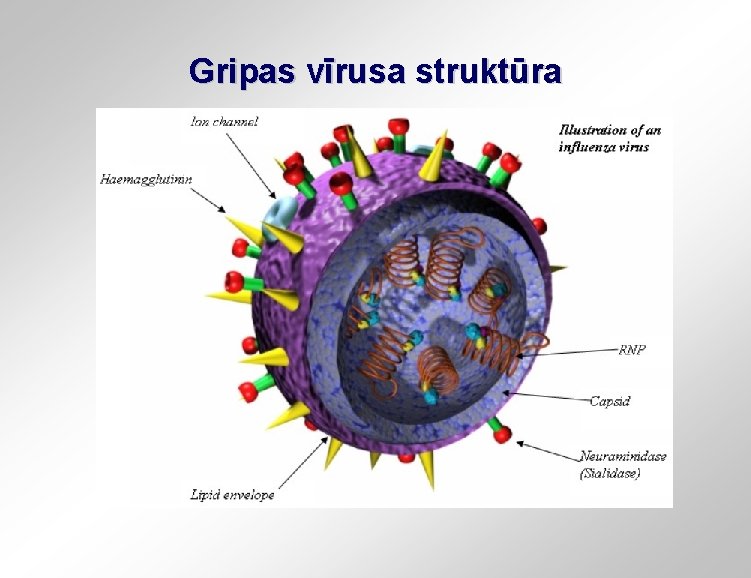
Gripas vīrusa struktūra


Komplikācijas



Tonsilīti Primāri – mikrobu infekcijas rezultāts (β hemolītiskais streptokoks, A grupas stafilokoki, meningokoki) • intoksikācija • drudzis • limfoidālo audu iekaisums klīniski: katarāls folikulārs lakunārs

Tonsilīti Specifiski – difterija klīniski: lokalizēta izplatīta toksiska – Simanovska-Plauta-Vensāna simbiozē mutes dobuma spiroheta un spirālveida nūjiņa – sēnīšu
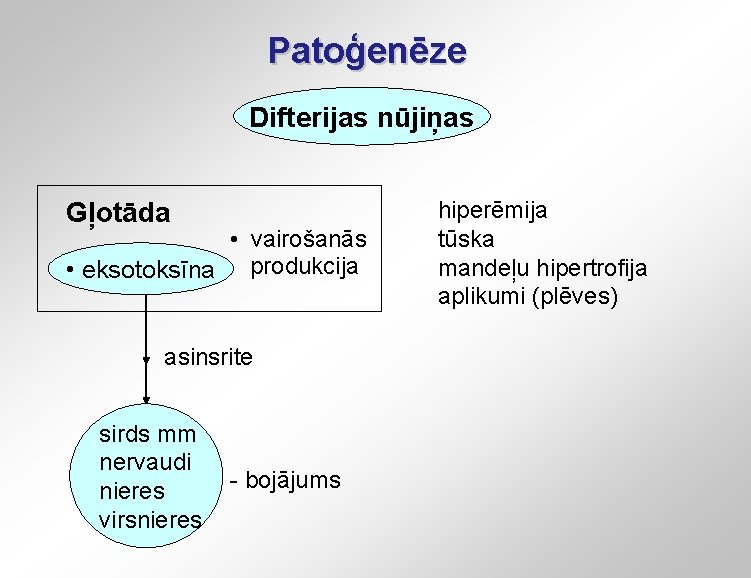
Patoģenēze Difterijas nūjiņas Gļotāda • vairošanās • eksotoksīna produkcija asinsrite sirds mm nervaudi nieres virsnieres - bojājums hiperēmija tūska mandeļu hipertrofija aplikumi (plēves)

Difterijas pamatsimptomi 1. Mazsāpīgs tonsilīts un/vai faringīts ar aplikumu biezas, sīkstas, balti-pelēkas plēves veidā 2. Kakla zemādas audu galertveidīga tūska 3. Balss aizsmakums un inspirators stridors 4. Mīksto aukslēju un rīkles muskuļu paralīzes 5. Serosangvinozi izdalījumi no deguna vienlaikus ar plēvainu deguna un/vai žāvas gļotādas bojājumu 6. Temperatūra reti pārsniedz 39, 40 7. Asins aina – mērena leikocitoze, urīna analīze – albumīns – un cilindrūrija
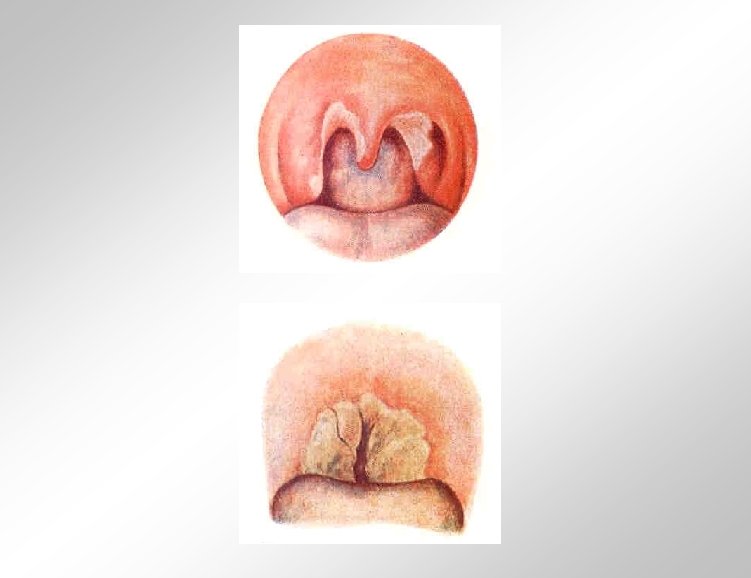

Tonsilīti Sekundāri - skarlatīna - masalas - tularēmija - herpangīna - sifiliss - infekciozā mononukleoze - adenovīrusu infekcija - hematoloģiskas slimības - avitaminozes


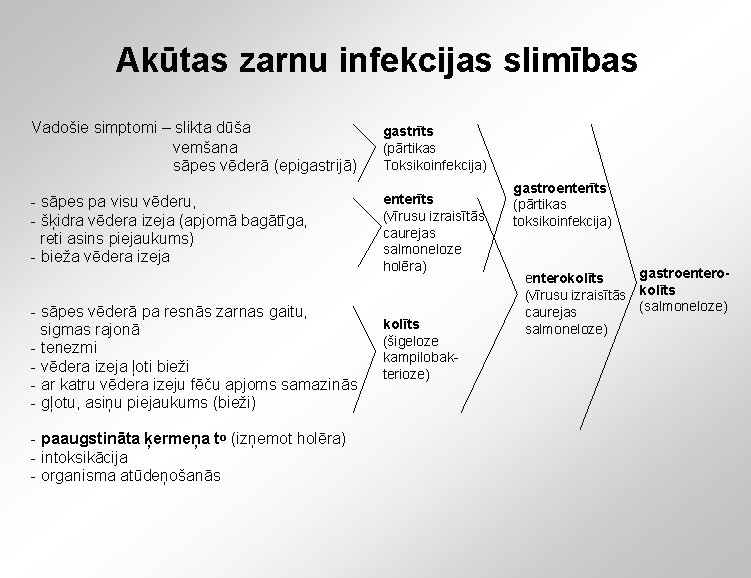
Akūtas zarnu infekcijas slimības Vadošie simptomi – slikta dūša vemšana sāpes vēderā (epigastrijā) gastrīts (pārtikas Toksikoinfekcija) - sāpes pa visu vēderu, - šķidra vēdera izeja (apjomā bagātīga, reti asins piejaukums) - bieža vēdera izeja enterīts (vīrusu izraisītās caurejas salmoneloze holēra) - sāpes vēderā pa resnās zarnas gaitu, sigmas rajonā - tenezmi - vēdera izeja ļoti bieži - ar katru vēdera izeju fēču apjoms samazinās - gļotu, asiņu piejaukums (bieži) - paaugstināta ķermeņa to (izņemot holēra) - intoksikācija - organisma atūdeņošanās kolīts (šigeloze kampilobakterioze) gastroenterīts (pārtikas toksikoinfekcija) gastroenterokolīts (vīrusu izraisītās kolīts (salmoneloze) caurejas salmoneloze)

HIV/AIDS

KAS IR HIV – Human (cilvēka) – Immunodeficiency (imūndeficīta) – Virus (vīruss) RNS vīruss Retroviridae dzimta Lentivirinae apakšklase Vīruss eksistē un vairojas tikai dzīvās cilvēka šūnās (limfocītos, makrofāgos, monocītos, neiroglijas, taisnās zarnas epitēlija šūnās) HIV ir lēni progresējoša infekcijas slimība, kuras gala stadija ir AIDS

KAS IR AIDS – Aquired (iegūts) Immuno (imūn) Deficiency (deficīta) Syndrome (sindroms) AIDS ir slimību komplekss, kas attīstās HIV infekcijas gala stadijā uz novājināta aizsargspēju fona organismā
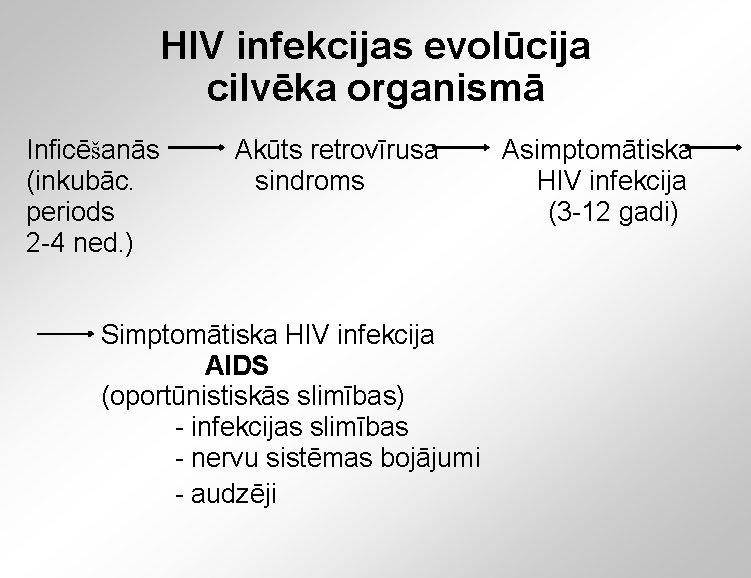
HIV infekcijas evolūcija cilvēka organismā Inficēšanās (inkubāc. periods 2 -4 ned. ) Akūts retrovīrusa sindroms Simptomātiska HIV infekcija AIDS (oportūnistiskās slimības) - infekcijas slimības - nervu sistēmas bojājumi - audzēji Asimptomātiska HIV infekcija (3 -12 gadi)

HIV KLASIFIKĀCIJA CDC (Center of Disease Control) rekomendētā) CD 4 skaits 1 mm 3 Klīniskās kategorijas I (>500) A AI B BI C CI II (200 -499) AII BII CII III (<200) AIII BIII CIII

Klīniskās izpausmes asimptomātiskā slimības norise A kategorija persistējoša ģeneralizēta limfadenopātija akūts retrovīrusu sindroms matainā leikoplakija recidivējoša herpes zoster idiopātiska trombocitopēniska purpura listerioze mazā iegurņa iekaisuma slimība B kategorija perifēriska neiropātija bacilāra angiomatoze mutes, kakla kandidoze persistējoša vulvovagināla kandidoze dzemdes kakla karcinoma Ca in situ ķermeņa temperatūra virs 38 o. C ilgāk kā 1 mēnesi caureja ilgāk kā 1 mēnesi

C kategorija barības vada, bronhu, trahejas, plaušu ģeneralizēta kandidoze invazīva dzemdes kakla karcinoma ārpusplaušu kokcidomikoze ārpusplaušu kriptokokoze kriptosporidiāze ģeneralizēta CMV infekcija HSV infekcija ģeneralizēta vai ilgāk par 1 mēnesi nedzīstoša čūla ārpusplaušu histoplazmoze HIV demence HIV izsīkuma sindroms izosporiāze Kapoši sarkoma imunoblastiska, Bērkita, primāra CNS limfoma Atipisko mikobaktēriju disseminēta infekcija M. tuberculosis izraisīta infekcija P. carinii pneimonija recidivējoša bakteriāla pneimonija – 2 x vai biežāk 12 mēnešos progresējoša multifokāla leikoencefalopātija salmonellu sepse toksoplazmoze
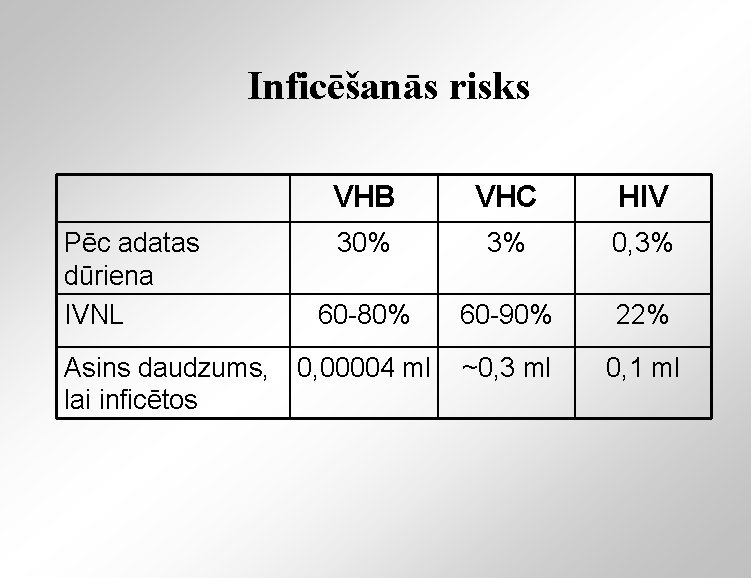
Inficēšanās risks Pēc adatas dūriena IVNL Asins daudzums, lai inficētos VHB VHC HIV 30% 3% 0, 3% 60 -80% 60 -90% 22% 0, 00004 ml ~0, 3 ml 0, 1 ml

Personāla aizsardzība Specifiskie pasākumi – vakcinācija – pret difteriju – pret stingumkrampjiem – pret gripu – pret B vīrushepatītu – pret A vīrushepatītu – pēckontakta profilakse (PEP) – pret HIV infekciju Universālie drošības – aizsarglīdzekļu lietošana - halāti pasākumi - cimdi - maskas - acu aizsargi - priekšauti – roku mazgāšana – roku dezinfekcija – pareiza instrumentu lietošana

Roku higiēna Uz ādas – pastāvīgā mikroflora (koagulāzes (-) stafilokoki, difteroīdi), – pagaidu mikroflora (atrodas īslaicīgi – S. aureus, E. coli, enterococci). Dekontaminācija: - sadzīviskā roku mazgāšana - higiēniskā roku mazgāšana (dezinfekcija) – pirms un pēc pacienta aprūpes, invazīvu procedūru veikšanas, brūču pārsiešanas, katetru ievietošanas, saskares ar asinīm vai asiņainiem sekrētiem, ar pacientu, kurš kolonizēts ar MRSA - ķirurģiskā roku mazgāšana – pagaidu mikrofloras iznīcināšana un samazināšana Pirms kontakta ar pacientu rokas vispirms mazgā, pēc tam dezinficē Pēc kontakta ar pacientu rokas vispirms dezinficē, pēc tam mazgā, noslauka papīra dvielī
- Slides: 48