AGITACIN Introduccin Diagnstico diferencial Entorno Manejo Resumen Introduccin



















- Slides: 24

AGITACIÓN

● Introducción. ● Diagnóstico diferencial. ● Entorno. ● Manejo. ● Resumen.

Introducción: Definición ● La agitación se define como un aumento anormal de la actividad psíquica o motora.

Introducción: Epidemiología ● ● ● 50% del personal sanitario son víctimas de violencia en algún momento. Sobre el 73% de los residentes de Psiquiatría refieren haber sido amenazados alguna vez. 36% refieren haber sufrido alguna agresión física durante la residencia. 2/3 no disponían de una formación adecuado en el manejo de pacientes agitados. La agitación está implicada en el 10% de las intervenciones en urgencias psiquiátricas. En 1, 72 millones de visitas a Urgencias se produce agitación grave.

Introducción: Factores de riesgo en la Urgencia para violencia. ● Edad joven. ● Género masculino. ● Historia de violencia. ● Dependencia de sustancias. ● Comorbilidad trastorno mental y trastorno por uso de sustancias.

Señales de alarma: intervención inmediata. ● Síntomas: - Pérdida de memoria. Desorientación. - Cefalea intensa. ● ● Signos: - Signos vitales alterados: pulso, TA o Tª. ● - Trauma abierto. ● - Alteración pupilar. ● - Disartria. ● - Incoordinación. - Psicosis de nuevo inicio. ● - Convulsiones. - Dificultad respiratoria. ● - Hemiparesia. - Rigidez o debilidad extrema. - Intolerancia al calor. - Pérdida de peso no intencionada.

Diagnóstico diferencial F-uncional I-nfeccioso N-eurológico D-rogas M-etabólico E-ndocrinológico

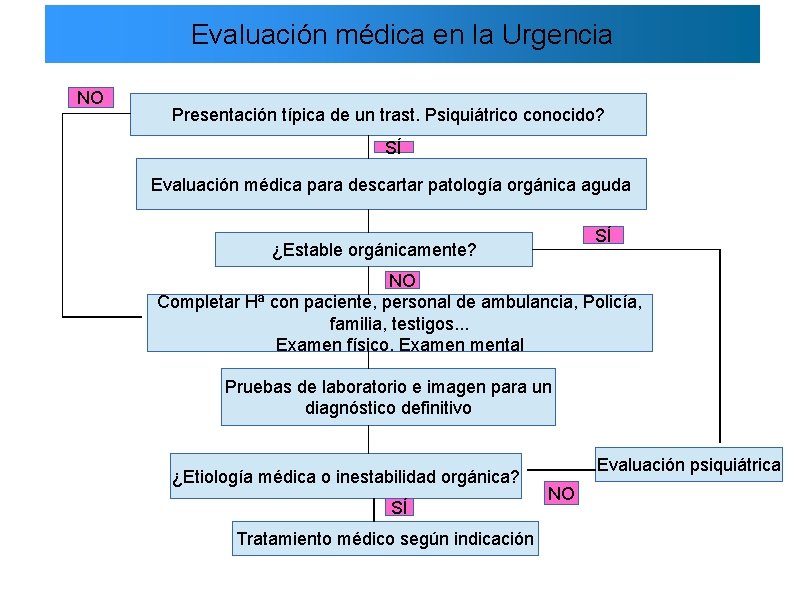
Evaluación médica en la Urgencia NO Presentación típica de un trast. Psiquiátrico conocido? SÍ Evaluación médica para descartar patología orgánica aguda SÍ ¿Estable orgánicamente? NO Completar Hª con paciente, personal de ambulancia, Policía, familia, testigos. . . Examen físico. Examen mental Pruebas de laboratorio e imagen para un diagnóstico definitivo ¿Etiología médica o inestabilidad orgánica? SÍ Tratamiento médico según indicación Evaluación psiquiátrica NO

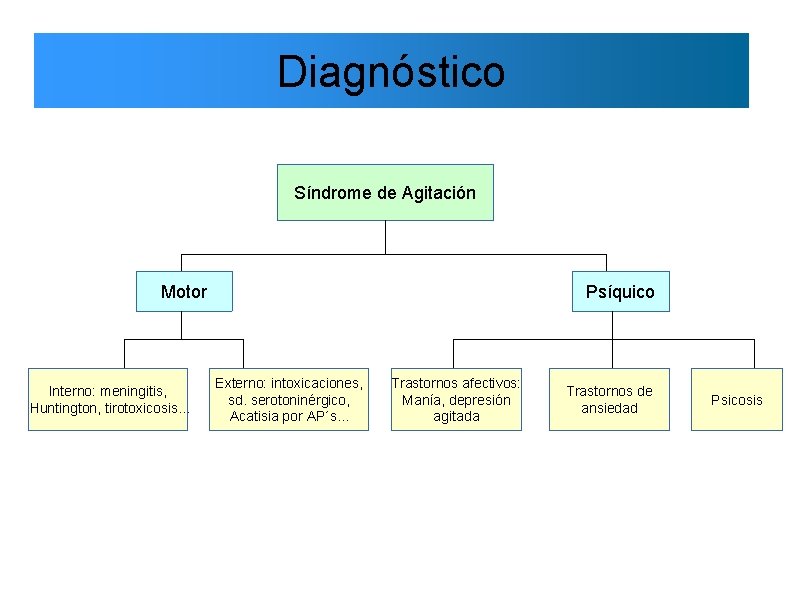
Diagnóstico Síndrome de Agitación Motor Interno: meningitis, Huntington, tirotoxicosis. . . Psíquico Externo: intoxicaciones, sd. serotoninérgico, Acatisia por AP´s. . . Trastornos afectivos: Manía, depresión agitada Trastornos de ansiedad Psicosis

Entorno: Medidas preventivas ● Seguridad del personal. ● Sistemas de alarma. ● Limitación de accesos en los Servicios de Urgencias. ● Educación regular y entrenamiento en contención verbal.

Entorno: Observaciones generales ● ● ● En la mayoría de casos, la agitación y violencia se presentan al final de una tensión creciente. El paciente empieza a ponerse enfadado, después se resiste a la autoridad y acaba por volverse conflictivo. El principio básico es estar atento a signos de alarma desde el momento en que todo parece ir bien. La sensación de angustia o miedo del clínico es un importante signo de alarma que debe llevar a tomar precauciones de forma inmediata. Tener en cuenta que el paciente puede ir armado. El primer contacto con el paciente influye en la relación terapéutica futura.

Entorno: Examen y Exploración ● Desarmar al paciente. ● Entorno seguro. ● Asientos.

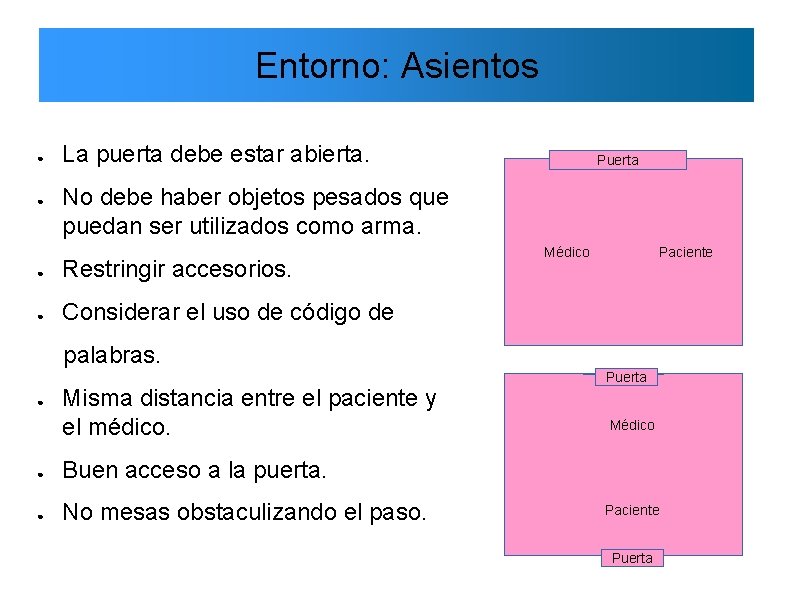
Entorno: Asientos ● ● La puerta debe estar abierta. Puerta No debe haber objetos pesados que puedan ser utilizados como arma. ● Restringir accesorios. ● Considerar el uso de código de Médico Paciente palabras. ● Misma distancia entre el paciente y el médico. ● Buen acceso a la puerta. ● No mesas obstaculizando el paso. Puerta Médico Paciente Puerta

Manejo: Graduación de la agitación y acción propuesta. Angustiado Leve Moderada Severa Contención verbal Medicación oral Disfuncional Medicación parenteral Contención Aislamiento

Manejo: Acción inmediata ● ● ● Alejar factores de conflicto (Pe: miembros de la familia, otros pacientes. . . ). Para realizar exploración, acudir a una sala tranquila y segura que pueda ser observada. Evitar tiempos de espera.

Manejo: Contención mecánica vs verbal ● Contención mecánica: - Pacientes violentos y no colaboradores conducta agresiva. - Pacientes violentos que no entienden lo que está sucediendo y que no pueden comunicarse. ● Contención verbal: - Pacientes no violentos, agitados pero colaboradores.

Manejo: Contención verbal (de-escalada). LO QUE HACER: - Ofrecer un asiento o algo que comer o beber. - Hablar con tono calmado y paciente. - Permanecer “ 2 brazos” distanciado. - Estrategia de negociación: ofrecer medicación como alternativa a la contención mecánica. LO QUE NO HACER: - Enfrentarse directamente. - Mentir al paciente. - Discutir, criticar u ordenarle al paciente que se calme. - Mirar fijamente.

Manejo: 10 principios de la contención verbal 1. Respetar el espacio personal. 2. No ser provocador- Mantener las manos relajadas, adoptar una postura corporal no confrontativa y no mirar fijamente al paciente. 3. Establecer contacto verbal. 4. Usar lenguaje simple y conciso. 5. Identificar sentimientos y deseos. 6. Escuchar lo que el paciente está diciendo. 7. Estar de acuerdo o “estar de acuerdo con el desacuerdo”. a) Estar de acuerdo con verdades específicas y claras (“esta es una situación difícil”). b) Estar de acuerdo con cuestiones generales: (“Sí, todo el mundo debería ser tratado respetuosamente”). c) Estar de acuerdo con situaciones minoritarias (“hay otras personas que podrían sentirse como tú”). 8. Establecer reglas y límites claros. 9. Ofrecer opciones reales y transmitir optimismo. 10. Informar al paciente y al personal.

Manejo: contención mecánica a. Causas orgánicas. b. Tr. de personalidad. c. Psicosis El aislamiento puede ser a veces una alternativa. . .

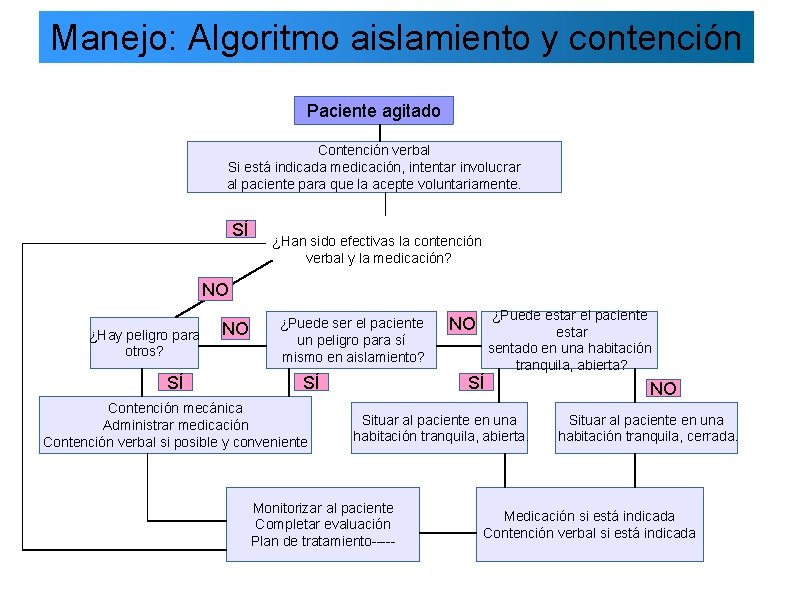
Manejo: Algoritmo aislamiento y contención Paciente agitado Contención verbal Si está indicada medicación, intentar involucrar al paciente para que la acepte voluntariamente. SÍ ¿Han sido efectivas la contención verbal y la medicación? NO ¿Hay peligro para otros? SÍ NO ¿Puede ser el paciente un peligro para sí mismo en aislamiento? SÍ Contención mecánica Administrar medicación Contención verbal si posible y conveniente NO SÍ ¿Puede estar el paciente estar sentado en una habitación tranquila, abierta? Situar al paciente en una habitación tranquila, abierta. Monitorizar al paciente Completar evaluación Plan de tratamiento----- NO Situar al paciente en una habitación tranquila, cerrada. Medicación si está indicada Contención verbal si está indicada

Manejo: Farmacoterapia ● ● ● Medicación ideal: de acción rápida, no invasiva, segura, con pocos efectos secundarios y teniendo en cuenta la preferencia del paciente. Tres tipos de medicación disponibles: - Benzodiacepinas. (lorazepam, midazolam, diazepam, clonazepam. . . ). - Antipsicóticos de primera generación (típicos). (Haloperidol, . . . ). - Antipsicóticos de segunda generación (atípicos) (risperidona, olanzapina. . . ).

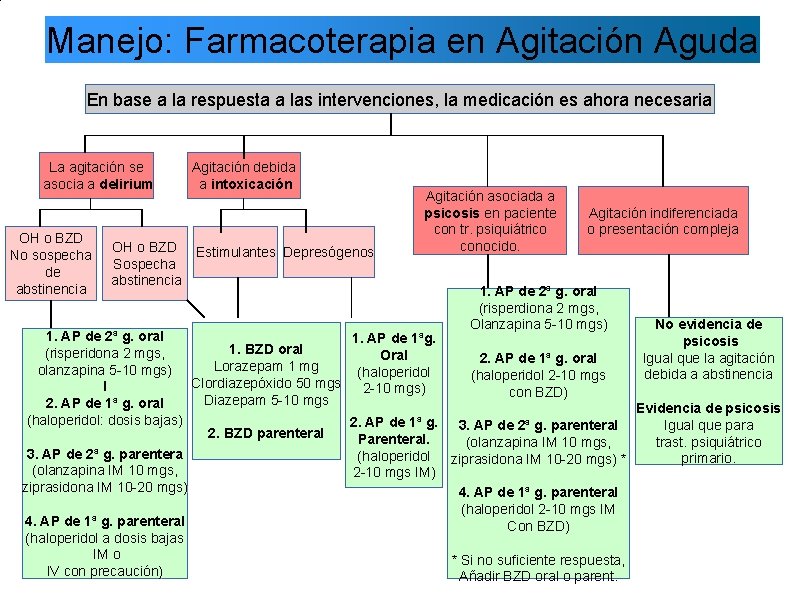
Manejo: Farmacoterapia en Agitación Aguda En base a la respuesta a las intervenciones, la medicación es ahora necesaria La agitación se asocia a delirium OH o BZD No sospecha de abstinencia Agitación debida a intoxicación OH o BZD Estimulantes Depresógenos Sospecha abstinencia Agitación asociada a psicosis en paciente con tr. psiquiátrico conocido. Agitación indiferenciada o presentación compleja 1. AP de 2ª g. oral (risperdiona 2 mgs, Olanzapina 5 -10 mgs) No evidencia de 1. AP de 2ª g. oral 1. AP de 1ªg. psicosis 1. BZD oral (risperidona 2 mgs, Oral Igual que la agitación 2. AP de 1ª g. oral Lorazepam 1 mg olanzapina 5 -10 mgs) (haloperidol debida a abstinencia (haloperidol 2 -10 mgs Clordiazepóxido 50 mgs l 2 -10 mgs) con BZD) Diazepam 5 -10 mgs 2. AP de 1ª g. oral Evidencia de psicosis (haloperidol: dosis bajas) 2. AP de 1ª g. 3. AP de 2ª g. parenteral Igual que para 2. BZD parenteral Parenteral. trast. psiquiátrico (olanzapina IM 10 mgs, 3. AP de 2ª g. parentera (haloperidol ziprasidona IM 10 -20 mgs) * primario. (olanzapina IM 10 mgs, 2 -10 mgs IM) ziprasidona IM 10 -20 mgs) 4. AP de 1ª g. parenteral (haloperidol 2 -10 mgs IM 4. AP de 1ª g. parenteral Con BZD) (haloperidol a dosis bajas IM o * Si no suficiente respuesta, IV con precaución) Añadir BZD oral o parent.

Resumen I ● ● La agitación puede ser descrita como un trastorno temporal y fluctuante de actividad motora asociada con distress mental. Los principios del manejo son evitar el daño (incluido el psicológico) y mantener o restaurar la seguridad. ● Evaluar el riesgo de violencia en cada paciente agitado ● Estar alerta aunque todo parezca normal. ● Técnicas de contención verbal (de-escalada) deben ser consideradas primero. ● Las intervenciones farmacológicas, si se necesitan, deben ir dirigidas a la etiología probable.

Resumen II ● ● En manía y psicosis, los antipsicóticos, efectivos, no invasivos, de acción rápida, seguros y bien tolerados, son el tratamiento de elección. En un Servicio de Urgencias, los siguientes factores pueden incrementar la agitación: - Enfermedad significativa. - Tiempos de espera prolongados. - Acceso bloqueado a puertas. - Confusión en Servicios de Urgencias saturados