ADE sui vaccini Dr Alberto Ferrando Dr Giorgio

ADE sui vaccini Dr. Alberto Ferrando Dr. Giorgio Conforti Genova 25 maggio 2007


Di cosa parliamo oggi • FAQ sulle vaccinazioni • Come e dove avere informazioni sulla rete • Il calendario • Le novità del momento • Gli effetti avversi

Commissione regionale malattie infettive e vaccinazioni • Regione • Infettivologi • Microbiologi (laboratori) • Igienisti Universitari • Igienisti Pubblici (ASL) • MMG • Pediatri di famiglia


“Cosa sono i vaccini ? ” • I vaccini sono farmaci che servono ad evitare alcune gravi malattie: sono preparati utilizzando i microbi che causano la malattia, o loro parti, resi però inoffensivi. Il nostro organismo a contatto col vaccino impara a produrre delle difese attive (che chiamiamo anticorpi) e se incontra il microbo, anche a distanza di molto tempo dalla conclusione del ciclo vaccinale, è in grado di produrre immediatamente tali anticorpi rendendolo incapace di causare la malattia

“Perché è bene vaccinare il nostro bambino? ” 1 • Le malattie evitabili con i vaccini, per la loro gravità, hanno provocato epidemie nel passato con milioni di morti e di disabili, principalmente fra i bambini. • Basti pensare al successo ottenuto nella lotta contro il vaiolo e la poliomielite che, ancora negli anni ’ 60, era causa di oltre 40. 000 invalidi solo in Italia: ancora, grazie alla vaccinazione antidifterica si è passati da circa 12. 000 casi nel 1955 ai 50 degli anni ’ 80 e a 0 -1 caso negli anni successivi.

“Perché è bene vaccinare il nostro bambino? ” 2 • Tuttavia, finché una malattia non è totalmente scomparsa, l’agente patogeno resta in circolazione e se si trascurasse di proteggere i bambini con le vaccinazioni, all’improvviso la malattia potrebbe nuovamente dilagare. I vaccini rappresentano il mezzo più efficace per prevenire le malattie infettive.

“Quante vaccinazioni esistono? ” • Esistono varie vaccinazioni raccomandate nell’età pediatrica, ma dovete considerare che se la diffusione della pratica vaccinale si estendesse a tutto il pianeta, si potrebbe giungere alla scomparsa (noi medici la chiamiamo ”eradicazione”) della malattia stessa con successiva decisione, da parte delle organizzazioni sanitarie internazionali, anche di sospendere l’uso di quel vaccino. • Pertanto abbiamo avuto vaccini che “scompaiono” come il vaiolo, ora non più in uso per l’eradicazione della malattia, e vaccini che “nascono” come gli ultimi inseriti nel calendario (ad esempio l’antipneumococco) o quelli di futura introduzione.

Quante vaccinazioni esistono? ” • Le informazioni sui singoli vaccini vi saranno fornite dal vostro Pediatra di fiducia durante i Bilanci di Salute che precedono le varie sedute vaccinali e dal Personale Sanitario che effettuerà la vaccinazione; in ogni modo i Pediatri dei Consultori Familiari e i Medici dei Servizi di Igiene Pubblica presenti presso i Centri di Vaccinazione delle ASL sono a vostra disposizione per ogni chiarimento.

“Le vaccinazioni sono obbligatorie? ” • Alcune ancora sì, perché introdotte per legge a partire dagli anni ’ 60: l’antipoliomielite, l’antitetanica, l’antidifterica e l’antiepatite B. L’introduzione dell’obbligo ha avuto il grande merito di permettere un rapido innalzamento del numero di bambini vaccinati e quindi la quasi scomparsa di queste malattie.

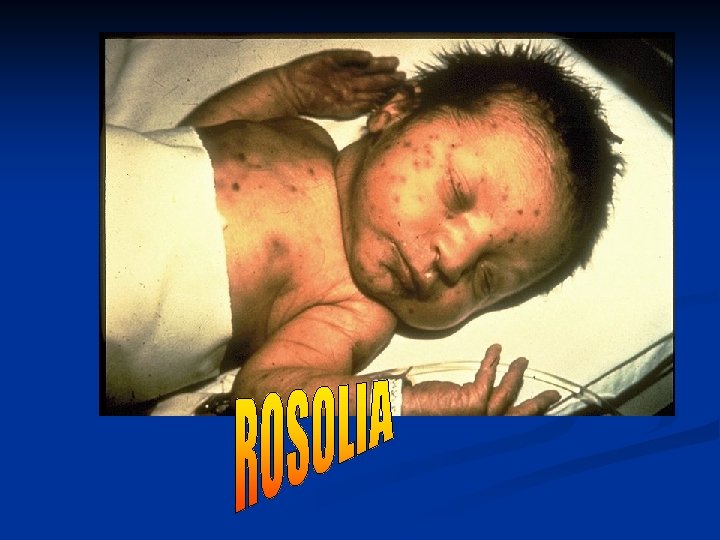
“Le vaccinazioni sono obbligatorie? ” • Altre vaccinazioni previste nell’attuale calendario ed introdotte dopo il 1991 sono definite come “raccomandate” e sono, al momento, l’antimorbillo, l’antiparotite, l’antirosolia, l’antipertossica, l’antiemofilo e l’antipneumococcica. Il fatto che siano raccomandate non significa che sono meno importanti di quelle obbligatorie, ma testimonia che oggi si preferisce sensibilizzare le famiglie all’utilità delle stesse piuttosto che obbligare ad eseguirle. Ciò comporta uno sforzo ulteriore da parte dei medici a spiegare i benefici delle stesse e da parte delle famiglie a condividerle, nella consapevolezza che questa è la scelta migliore per la difesa della salute del bambino.

“Troppe vaccinazioni possono fare male? ” • E’ un argomento da sfatare: il sistema immunitario di un individuo è in grado di rispondere adeguatamente a moltissime stimolazioni esterne di natura infettiva e pertanto tale preoccupazione è inesistente.

“Troppe vaccinazioni possono fare male? ” • Attualmente sono somministrati assieme molti vaccini e questo può provocare qualche perplessità nei genitori: invece ciò rappresenta un grande vantaggio sia perché si riduce il numero d’accessi alla sede vaccinale e il numero d’iniezioni da praticare al vostro bambino, sia perché in questo modo la risposta protettiva, in altre parole la produzione d’anticorpi, è ancor più efficace.

“Quando dobbiamo iniziare le vaccinazioni? ” • Tranne situazioni particolari di cui il vostro Pediatra vi informerà se necessario, la prima dose di vaccini va somministrata dopo il 60° giorno di vita ed entro il 90°, senza attendere eccessivamente in quanto la protezione del bambino piccolo verso alcune malattie gravi, ad esempio come la pertosse o le forme di meningite da emofilo o da pneumococco, è importante inizi precocemente: questo è fondamentale per tutti i bambini, anche per i nati prematuri.

“Dove si possono eseguire? ” • Il bambino può essere vaccinato gratuitamente presso i Consultori Familiari ed i Centri Vaccinali del Servizio di Igiene Pubblica delle ASL (su appuntamento preso con il giusto anticipo) E’ in ogni modo possibile far vaccinare il bambino da qualunque Pediatra di fiducia, facendosi però rilasciare un certificato da registrare presso la sede d’Igiene Pubblica del proprio distretto sanitario.

“Il bambino che viene vaccinato corre dei rischi? ” • Le vaccinazioni vanno considerate come tutti gli altri farmaci, il cui uso può comportare, raramente, degli effetti negativi, in genere lievi, come un gonfiore nella sede dell’iniezione o una modesta febbre. • Assai raramente le reazioni possono essere più importanti e vi saranno spiegate prima d’ogni seduta vaccinale; la cosa principale che dovete ricordare, tuttavia, è che contrarre le malattie infettive, talora molto gravi, prevenibili con vaccinazione è molto più pericoloso che vaccinare vostro figlio; questo è ripetuto tante volte tutti i giorni in tutti i paesi civili in cui ci si prende cura, in scienza e coscienza, della salute sia dei bambini sia di chi vive accanto a loro.

“Come dobbiamo comportarci dopo la vaccinazione? ” • Vi saranno fornite di volta in volta le indicazioni su cosa fare in caso di comportamento particolare del vostro bambino: fate riferimento in ogni caso al vostro Pediatra di fiducia che ha gli strumenti opportuni per comunicare sia con il centro che ha eseguito la vaccinazione sia con le altre strutture d’assistenza. • Comportatevi, in ogni caso, secondo le consuete abitudini quotidiane.

“Ci sono bambini che non possono fare le vaccinazioni? ” • Si, ma sono pochi: questi bambini presentano, per la loro storia famigliare o personale, una controindicazione alla vaccinazione. Tali situazioni, se da voi non già conosciute per le informazioni che il vostro Pediatra di fiducia vi avrà dato, saranno rilevate durante il colloquio che il Medico compierà prima della vaccinazione.

“Ci sono bambini che non possono fare le vaccinazioni? ” • Tenete presente in ogni caso che questi bambini, ai quali le vaccinazioni non possono essere eseguite per la presenza, in genere, di gravi patologie, si avvantaggeranno dalla protezione offerta dal vivere in ambienti (asili, scuole, comunità in genere) nei quali il rischio di contrarre una malattia infettiva è ridotto al minimo dal fatto che i propri coetanei sono tutti vaccinati. Ecco quindi che il vaccinare estesamente rappresenta anche un contributo di solidarietà che viene offerto da una comunità a chi risulta esposto a gravi complicazioni per una malattia infettiva dell’infanzia.

”A chi possiamo chiedere altre informazioni? ” • Ovviamente il vostro Pediatra di fiducia ed i Medici dei Centri Vaccinali delle ASL sapranno dare le risposte adatte a chi volesse altre notizie sui vaccini che riguardano il vostro bambino; vogliamo, tuttavia, indicare anche alcuni siti internet che possono completare le informazioni sui vaccini, con risposte corrette e condivise dalle Associazioni Scientifiche dei medici. • www. apel-pediatri. it • www. epicentro. iss. it • www. levaccnazioni. it


Sia il sito web che la lista di discussione sono privi di sponsorizzazioni sia farmaceutiche di altra natura
COMUNICAZIONE RAPIDA IN SANITA’


Di cosa parliamo oggi • FAQ sulle vaccinazioni • Come e dove avere informazioni sulla rete • Il calendario • Le novità del momento • Gli effetti avversi

Di cosa parliamo oggi • FAQ sulle vaccinazioni • Come e dove avere informazioni sulla rete • Il calendario • Le novità del momento • Gli effetti avversi

Il calendario vaccinale e il Pediatra di Famiglia Roma 22 gennaio 2005 Dr. Giorgio Conforti FIMP




N. Principi ( Vacc. Oggi 10/03) n “…. Meraviglia anche l’iniziativa della FIMP in campo vaccinale non sia di tipo educazionale nei confronti dei propri aderenti e dei genitori (esemplari in questo senso sono le iniziative dell’ AAP) ma verta sul calendario, un argomento tipicamente legato alle strategie vaccinali, da sempre oggetto di studio di chi si occupa di epidemiologia delle malattie infettive …. . ”


Ma cos’ è il calendario ? Il mezzo con cui si cerca di realizzare gli obiettivi che le strategie vaccinali, disegnate in base a fattori epidemiologici, biologici ed economici, si propongono di conseguire n Indica la successione con la quale effettuare le vaccinazioni n L. Zannino 1999 “Le vaccinazioni: perché, come e quando”

quindi, del calendario devo … n Lo devo saper VENDERE (devo sapere a chi e cosa costui conosce) n Lo devo CONDIVIDERE (con chi lo firma, con i colleghi) n Lo devo CONOSCERE (ma prima le note o meglio il razionale !!!)

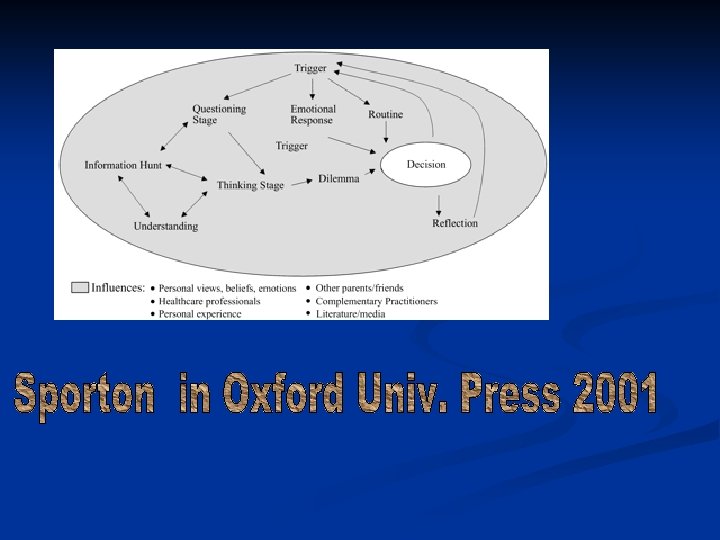

Jasper (1991) n “I genitori indicano di non gradire il Pediatra che si occupa palesemente di dati, numeri, sigle di malattie ma esigono che ci si occupi del loro bambino individualmente come persona da non far ammalare”
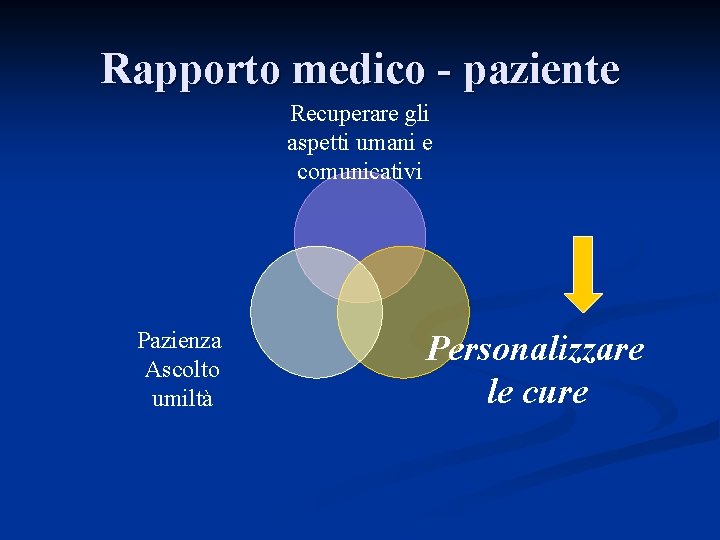
Rapporto medico - paziente Recuperare gli aspetti umani e comunicativi Pazienza Ascolto umiltà Personalizzare le cure

Chiedersi : n “… cosa conosco io di quel bambino e della sua famiglia ? ? . . . ”


Quali vantaggi ? ? n Quando la famiglia avrà risolto i suoi dubbi avremo un’adesione incondizionata e cioè un’ ALLEANZA TERAPEUTICA (Burgio)

Non solo …. . n La fiducia sarà riposta nel proprio pediatra ma ANCHE con tutto il sistema dell’assistenza al quale fa riferimento il curante

Chi sa “male” ? ? . . . Nel mondo dell’informazione, come oggi definiamo la nostra società, chi ne garantisce la qualità ? ? n Per di più in un settore, quello della salute, dove per definizione ogni caso è diverso da un altro e dove il medico deve sempre operare in scienza e coscienza ? ? n Qualche esempio di disinformazione nel settore dei vaccini ? ? n






Chi non sa (o non sa più …) n Quanti genitori di oggi hanno visto un caso di poliomielite ? n O di difterite ? ? n O di tetano ? ?

Chi non sa ( o non sa più … ) n Quanti genitori di oggi ritengono che le malattie infettive che possono colpire i bambini, per definizione siano sempre lievi, anche perché magari loro stessi le hanno superate ? ?
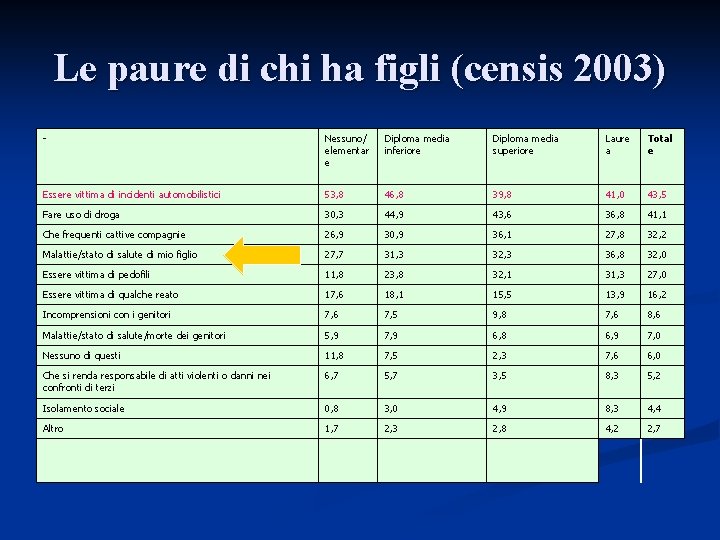
Le paure di chi ha figli (censis 2003) - Nessuno/ elementar e Diploma media inferiore Diploma media superiore Laure a Total e Essere vittima di incidenti automobilistici 53, 8 46, 8 39, 8 41, 0 43, 5 Fare uso di droga 30, 3 44, 9 43, 6 36, 8 41, 1 Che frequenti cattive compagnie 26, 9 30, 9 36, 1 27, 8 32, 2 Malattie/stato di salute di mio figlio 27, 7 31, 3 32, 3 36, 8 32, 0 Essere vittima di pedofili 11, 8 23, 8 32, 1 31, 3 27, 0 Essere vittima di qualche reato 17, 6 18, 1 15, 5 13, 9 16, 2 Incomprensioni con i genitori 7, 6 7, 5 9, 8 7, 6 8, 6 Malattie/stato di salute/morte dei genitori 5, 9 7, 9 6, 8 6, 9 7, 0 Nessuno di questi 11, 8 7, 5 2, 3 7, 6 6, 0 Che si renda responsabile di atti violenti o danni nei confronti di terzi 6, 7 5, 7 3, 5 8, 3 5, 2 Isolamento sociale 0, 8 3, 0 4, 9 8, 3 4, 4 Altro 1, 7 2, 3 2, 8 4, 2 2, 7



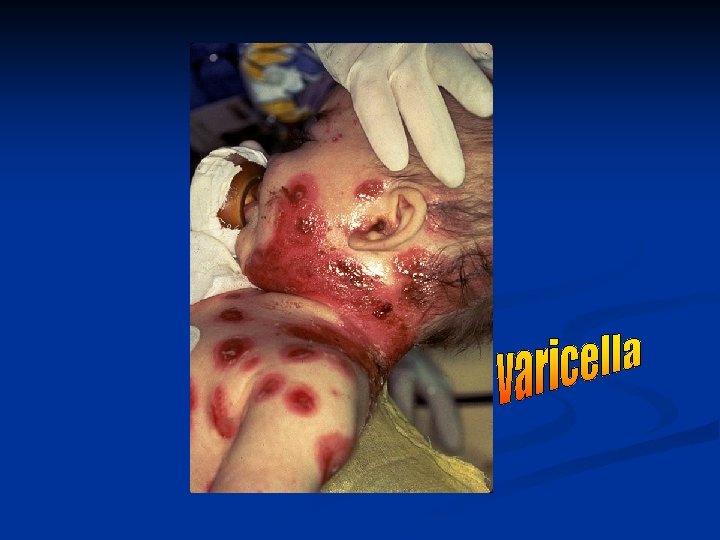
Obbligatori e non obbligatori n n Antipoliomielite Antidifterica Antitetanica Antiepatite B n Antipertosse Antiemofilo Antimorbillo Antiparotite Antirosolia Antipneumococco Antimeningococco Antivaricella Antiinfluenzale n Antiepatite A n n n n


Un “obbligo” senza conseguenze … nÈ ancor più dannoso in quanto fa considerare le vaccinazioni NON-OBBLIGATORIE come FACOLTATIVE e quindi meno importanti ; pertanto il termine da utilizzare deve essere RACCOMANDATE

OBBLIGATORIO (Cortellazzo-Zolli) Ciò che è imposto dalla legge n Dal latino “obligare” , legare davanti, quasi “fasciare” n Non facoltativo n

È attuale ? ? ? n Chi accetta oggi di essere “legato” per le scelte riguardanti la salute del proprio figlio, da un’autorità esterna, spesso burocratica, vista come anonima e pertanto giudicata con sospetto, a torto o a ragione ? ?

FACOLTATIVO (cortellazzo-zolli) lasciato alla DISCREZIONE di qualcuno q

RACCOMANDATO (Cortellazzo-Zolli) n Persone o cose MOLTO CARE affidate alle CURE e al favore di altri perché siano protette o custodite

E ora un (apparente) gioco di parole n “… e se, invece che raccomandare una vaccinazione, volessimo RACCOMANDARE un bambino, non RACCOMANDEREMMO per QUEL bambino una vaccinazione RACCOMANDATA ? ? ”


Un altro esempio ? ? ? n In Italia muoiono oltre 370 minori in incidenti stradali ogni anno e l’ 87% dei casi interessa bambini all’interno della vettura. Viene calcolato che l’uso corretto dei dispositivi di trasporto può ridurre del 60% l’esito sfavorevole di un grave incidente.

Vediamo le definizioni n n Risulta OBBLIGATORIO assicurare un bambino su un seggiolino omologato Risulta FACOLTATIVO posizionarlo sul sedile posteriore dell’auto

Ma il medico che sa … n … che è FORTEMENTE RACCOMANDATO ( EBM !!!) specie in presenza di airbag, posizionarlo posteriormente, non RACCOMANDERA’ tale sistemazione ? ? ?



Chi “firma” il calendario da noi n Igienisti n Epidemiologi n Infettivologi n Pediatri

COSA DICONO DI NOI GLI ALTRI Studio ISS - dr. Tozzi- Venezia-Sem. Vaccini 90% dichiarano di affidarsi al consiglio del Pdf 80% è pronta a procedere alla vaccinazione se consigliata dal Pdf 3540 mamme 10 regioni 88 USL

Ruolo del pdf in vaccinologia n Informare, comunicare, educare n Interagire con le professionalità coinvolte nella progettazione n Effettuare le vaccinazioni e la segnalazione degli effetti avversi

Vorremmo sapere “cosa c’è sotto”…. n i Pd. F sono ritenuti indispensabili nel raggiungimento di elevati tassi di copertura ma a questo riconosciuto ruolo non corrisponde analogo riconoscimento di rappresentatività negli ambiti decisionali

… ma condividere con chi ? n Con i genitori n Con le altre professionalità n Con i colleghi pdf

Quali “resistenze”fra noi ? ? n n n Ci riteniamo pediatri “pubblici”(poche iniziative autonome) Alcuni non vogliono vaccinare Remore per decisioni di spesa per le famiglie n n n Può la FIMP fare informazione scientifica ? ? Meglio non fare che fare (legalmente) Longa mano industria Propensione al cambiamento scarsa “a me non è mai successo”

Si è detto …. n Chi si occupa di igiene pubblica ha un’ottica diversa, forse “vede” più lontano …

… come anche …. n Il pediatra che si occupa di salute individuale ha una visione ravvicinata …

Qualche “perché” ci potrebbe aiutare n Perché lo Stato autorizza la commercializzazione di un vaccino (dopo MOLTI anni di doverosi controlli) ma non lo utilizza come da sua DOVEROSA COMPETENZA ?

Qualche “perché”ci potrebbe aiutare n Perché io, Pd. F, non dovrei dare la giusta, corretta e dovuta informazione su questi vaccini (che si AUTOPAGANO !) solo per non creare “disagio” (…. ) alle strutture sanitarie pubbliche ?

A ciascuno il suo ! Chi deve pensare alle strategie n Chi deve pensare al loro finanziamento n Chi alla loro applicabilità n Chi al loro recepimento n Chi alla loro compatibilità e priorità n Chi alla loro valutazione di efficacia n

A noi Pd. F … n … spetta soprattutto l’informazione, pur rispettando le strategie (indispensabili !) il finanziamento (risorse limitate) e le priorità (condivisibili) ma ….

… ma l’informazione corretta … … deve essere libera da ogni condizionamento, nel solo interesse della salute del SINGOLO bambino affidatoci dalla scelta di fiducia dei loro genitori

Qualche esempio del passato …. n Utilizzo di MPR prima dei 9 anni di tempo per l’introduzione nel calendario ufficiale n Utilizzo di MPR più “efficaci” di quelli in uso n Emofilo

Quali “resistenze”fra noi ? ? n n n Ci riteniamo pediatri “pubblici”(poche iniziative autonome) Alcuni non vogliono vaccinare Remore per decisioni di spesa per le famiglie n n n Può la FIMP fare informazione scientifica ? ? Meglio non fare che fare (legalmente) Longa mano industria Propensione al cambiamento scarsa “a me non è mai successo”
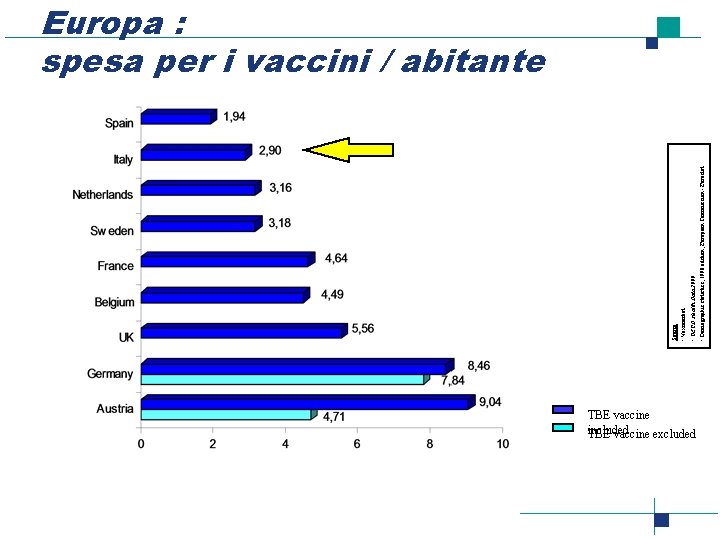
• Vaximarket • OECD Health Data 2000 • Demographic statistics, 1998 edition, European Commission - Eurostat Source : Europa : spesa per i vaccini / abitante TBE vaccine included TBE vaccine excluded
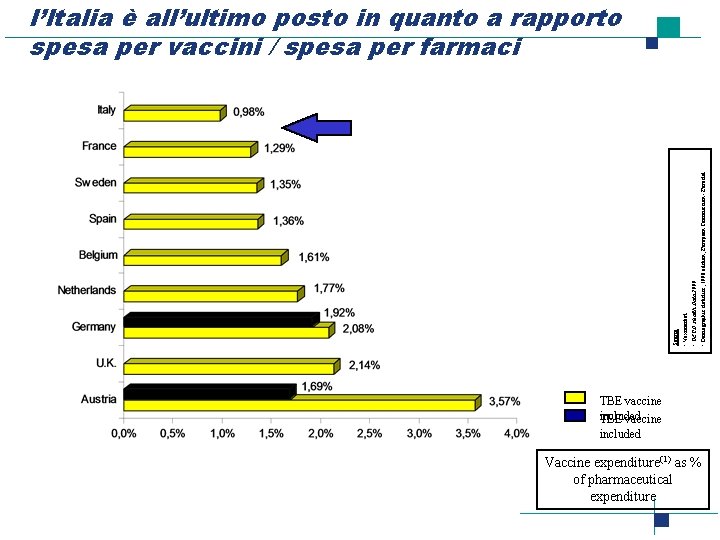
• Vaximarket • OECD Health Data 2000 • Demographic statistics, 1998 edition, European Commission - Eurostat Source : l’Italia è all’ultimo posto in quanto a rapporto spesa per vaccini / spesa per farmaci TBE vaccine included Vaccine expenditure(1) as % of pharmaceutical expenditure

Remore di spesa per le famiglie ? Pensiamo agli “immunostimolanti” n Ne prescriviamo in età pediatrica 2. 000 pezzi/anno

Quali “resistenze”fra noi ? ? n n n Ci riteniamo pediatri “pubblici”(poche iniziative autonome) Alcuni non vogliono vaccinare Remore per decisioni di spesa per le famiglie n n n Può la FIMP fare informazione scientifica ? ? Meglio non fare che fare (legalmente) Longa mano industria Propensione al cambiamento scarsa “a me non è mai successo” (PEBM)


Quali “resistenze”fra noi ? ? n n n Ci riteniamo pediatri “pubblici”(poche iniziative autonome) Alcuni non vogliono vaccinare Remore per decisioni di spesa per le famiglie n n n Può la FIMP fare informazione scientifica ? ? Meglio non fare che fare (legalmente) Longa mano industria Propensione al cambiamento scarsa “a me non è mai successo” (PEBM)

Personal EBM

LA RETE FIMP REGIONALE PROVINCIALE AZIENDALE

TALE RETE DEVE ESSERE IN GRADO DI COSTRUIRE RELAZIONI CON SOCIETA’ SCIENTIFICHE , ISTITUZIONI , OPINION LEADER , AZIENDE ED ALTRI SOGGETTI. REGIONI ISS ULLSS MINISTERO MEDIA IGIENISTI AZIENDE VACCINI AREA PEDIATRICA ASSOC. FAMIGLIE

OBIETTIVI DELLA RETE DEI REFERENTI REGIONALI FIMP PER LE VACCINAZIONI n. Recuperare un ruolo attivo e consapevole del pediatra di famiglia in campo vaccinale
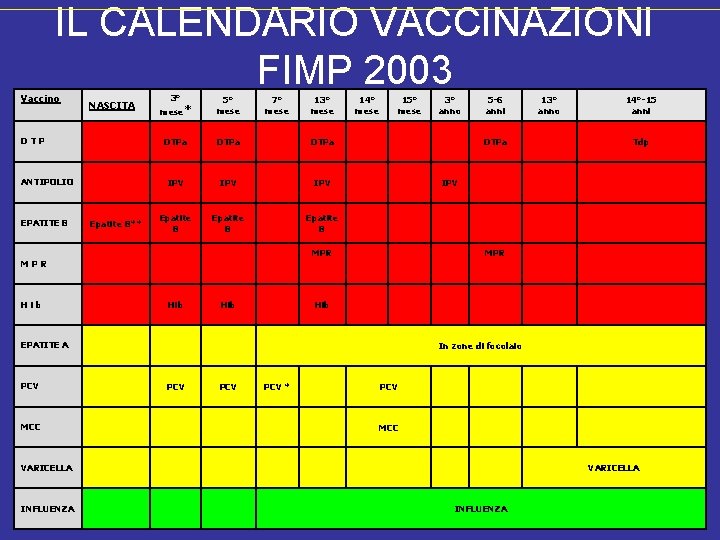
IL CALENDARIO VACCINAZIONI FIMP 2003 Vaccino NASCITA DTP ANTIPOLIO EPATITE B Epatite B** mese* 3° 5° mese DTPa IPV IPV Epatite B 7° mese 14° mese 15° mese Hib MCC 5 -6 anni 14°-15 anni Tdp MPR Hib In zone di focolaio PCV PCV * PCV MCC VARICELLA INFLUENZA 13° anno IPV EPATITE A PCV 3° anno DTPa MPR Hib 13° mese VARICELLA INFLUENZA
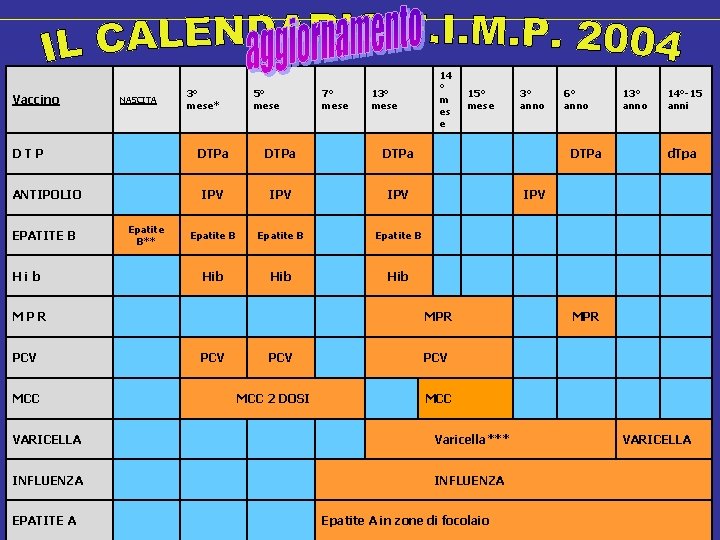
Vaccino NASCITA DTP ANTIPOLIO EPATITE B Hib Epatite B** 3° mese* 5° mese MCC 13° mese DTPa IPV IPV Epatite B Hib Hib MPR PCV 7° mese 14 ° m es e 15° mese PCV MCC 2 DOSI 13° anno 14°-15 anni d. Tpa IPV MPR PCV MCC VARICELLA Varicella*** INFLUENZA EPATITE A 6° anno DTPa MPR PCV 3° anno Epatite A in zone di focolaio VARICELLA


Vi ricordate le obiezioni per pneumococco ? n n “ i dati USA non sono per forza i nostri…” “ i sierotipi non è detto siano i nostri…” “solo quelli a rischio…” “universale? No certo!”


“ … solo quelli a rischio …” • Peraltro, i dati raccolti a livello internazionale negli ultimi anni, indicano che la patologia invasiva da pneumococco ha la stessa probabilità a manifestarsi in soggetti non classificati come a rischio. Il livello di incidenza più elevato si ha a cavallo tra il compimento del 1° ed il 2° anno di vita

“ … universale ? ? … “ • Pertanto, qualora si decida di prevenire con la vaccinazione questa patologia, che seppur sottostimata non è comunque frequente in assoluto, la strategia più razionale risulta essere l’immunizzazione di tutti i nuovi nati nel 1° anno di vita.

Questo ci dà forza per ri-affermare : n PNV solo a chi frequenta la comunità ?

“Solo a chi frequenta la comunità ? ” n n n Chi definisce la frequentazione ? Ambiente famigliare o pubblico ? Da quando? Giornalmente ? Solo al mattino ? Condivide la refezione ?

“solo a chi frequenta la comunità ? ” n Condivide lo spazio del riposo ? n Condivide i servizi igienici?

“Solo a chi frequenta la comunità” n n Chi definisce la comunità? Quanti bambini? Quanto e quale personale ? Quali spazi nella sala giochi ?

“Solo a chi frequenta la comunità” n Ma soprattutto, quale genitore sa se a due mesi il suo bambino andrà all’asilo, a quale o quando?
Antivaricella solo ai suscettibili ai 12 anni? n Ma se il razionale è soprattutto quello di ridurre le complicanze della malattia, perché non vaccinare dopo i 12 mesi data la prevalenza, in valore assoluto, dei casi di encefalite in età pediatrica, una volta stabilito comunque lo sbarramento a 12 anni ai recettivi ?

Ospedalizzazioni 2002 per fascia di età in Italia

Encefalite post-varicella 2002 in Italia

conforta la scelta della rete vaccini FIMP … n …dopo qualche anno i componenti di Euro. Var sono pervenuti ad un Consensus che riporta le raccomandazioni di sottoporre alla vaccinazione contro la varicella i bambini tra i 12 e i 18 mesi. (dopo aver garantito una copertura molto elevata) The Pediatric Infectious Diseases Journal 2004

Accettiamo le priorità ma non il tacere le informazioni corrette n Tra le priorità accettiamo una introduzione graduale dei nuovi vaccini considerando i vincoli di spesa ma in un’ottica di universalità
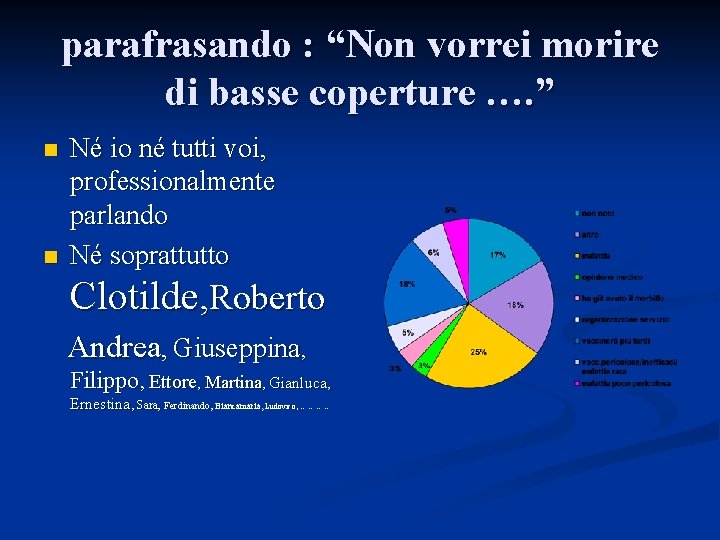
parafrasando : “Non vorrei morire di basse coperture …. ” n n Né io né tutti voi, professionalmente parlando Né soprattutto Clotilde, Roberto Andrea, Giuseppina, Filippo, Ettore, Martina, Gianluca, Ernestina, Sara, Ferdinando, Biancamaria, Ludovico, …………



Di cosa parliamo oggi • FAQ sulle vaccinazioni • Come e dove avere informazioni sulla rete • Il calendario • Le novità del momento • Gli effetti avversi

I PAPILLOMAVIRUS • Sono virus a DNA a doppia elica contenuti in un capside icosaedrico di 55 nm di diametro. • Ne esistono oltre 200 tipi di cui 100 ben caratterizzati. • Sono strettamente specifici e più di 80 tipi infettano l’uomo. • Circa 40 tipi infettano le mucose genitali e di essi circa 15 sono definiti a rischio oncogeno.

L’infezione da HPV ü E’ la più comune delle infezioni a trasmissione sessuale e la trasmissione può avvenire anche tramite semplice contatto nell’area genitale. ü Il 50 -80% dei soggetti sessualmente attivi si infetta nel corso della vita con un virus HPV e fino al 50% si infetta con un tipo oncogeno. ü La storia naturale dell’infezione è fortemente condizionata dall’equilibrio che si instaura fra ospite ed agente infettante ü L’infezione può regredire, persistere o progredire ü L’ 80% circa delle infezioni sono transitorie, asintomatiche e guariscono spontaneamente. Baseman JG et al. J Clin Virol 2005; 32 Suppl 1; S 16 24; Brown DR et al. J Infect Dis 2005; 191: 182– 92; Bosch FX et al. J Natl Cancer Inst Monogr 2003; 3 13;

IL CARCINOMA DELLA CERVICE E’ UN ESITO RARO DI UN’ INFEZIONE COMUNE ü L’infezione persistente con HPV oncogeni è la condizione necessaria per l’evoluzione a carcinoma. ü Fumo di sigaretta, uso prolungato di contraccettivi orali, coinfezione da HIV ed elevata parità sono cofattori certi nella carcinogenesi cervicale. ü Il DNA dell’HPV è presente nel 99. 7% dei carcinomi cervicali. ü Per ogni milione di donne infettate con un qualunque tipo di HPV: • 100. 000 svilupperanno un’anomalia citologica cervicale • 8. 000 svilupperanno un CIN III (ca in situ) • 1. 600 svilupperanno un carcinoma della cervice

TERMINOLOGIA PER DESCRIVERE LE LESIONI DELLE CELLULE SQUAMOSE DELLA CERVICE UTERINA Istologia classica Neoplasia cervicale intraepideliale (CIN) Tessuto non neoplastico normalmente reattivo Lesioni intraepiteliali di basso e alto grado (LSIL/HSIL) Negativo Displasia lieve CIN I SIL di basso grado inclusa la coilocitosi Displasia moderata CIN II SIL di alto grado inclusa la coilocitosi Displasia severa carcinoma in situ CIN III SIL di alto grado Carcinoma invasivo

Epidemiologia del carcinoma della cervice uterina in Italia Anni 1999 -2002: ü 3500 nuovi casi annui (tasso di incidenza 10/100. 000 donne tutte le età) üCirca 1000 morti annue ü 370 decessi ca cervice ü 1800 morti per ca utero in sede non specificata. üTasso di mortalità corretto per misclassificazione: 3/100. 000 donne. Fonte: AIRT Working Group. Italian Cancer Figures - Report 2006. Incidence, mortality and estimates. Epidemiologia & Prevenzione. January-February 2006 (2).

Lo Screening in Italia ü La popolazione obiettivo di tutti i programmi di screening nel 2005 include circa il 67% della popolazione femminile tra i 25 -64 anni di età (50% al Sud, 91% al Centro e 69% al Nord). üL’adesione ai programmi varia considerevolmente tra regione e regione. Media compliance all’invito: 37%(47% al Nord, 36% al Centro e 21% al Sud). Attivazione totale üIn totale circa il 20% della popolazione obiettivo viene screenata attraverso i programmi regionali/locali. > 90% 60 -90% 30 -59 < 30% Nessun programma attivo Rapporto dell’Osservatorio Nazionale Prevenzione dei Tumori Femminili (www. gisci. it)
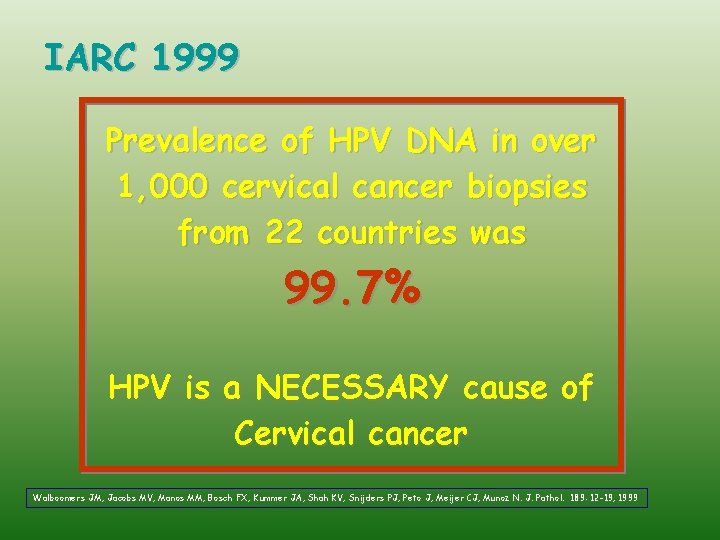
IARC 1999 Prevalence of HPV DNA in over 1, 000 cervical cancer biopsies from 22 countries was 99. 7% HPV is a NECESSARY cause of Cervical cancer Walboomers JM, Jacobs MV, Manos MM, Bosch FX, Kummer JA, Shah KV, Snijders PJ, Peto J, Meijer CJ, Munoz N. J. Pathol. 189: 12 -19, 1999

Riconoscimento dell’efficacia: approvazione del vaccino quadrivalente 2006 Già in commercio in Germania, Austria, Finlandia; Svezia, Gran Bretagna indicazioni

Indicazioni • Vaccino per la prevenzione della displasia di alto grado del collo dell’utero (CIN 2/3), del carcinoma del collo dell’utero, delle lesioni displastiche di alto grado della vulva (VIN 2/3) e delle lesioni genitali esterne (condilomi acuminati) causate dal Papillomavirus Umano (HPV) tipi 6, 11, 16 e 18. • L’indicazione è basata sulla dimostrazione di efficacia in donne adulte di età compresa tra 16 e 26 anni e sulla dimostrazione dell’immunogenicità in bambini ed adolescenti di età compresa tra 9 e 15 anni. L’efficacia protettiva non è stata valutata nei maschi.

il 1° novembre 2006 il Vaccino anti HPV è stato aggiunto al VFC (Vaccine for children) program e quindi rimborsato per tutte le ragazze tra 9 e 18 anni
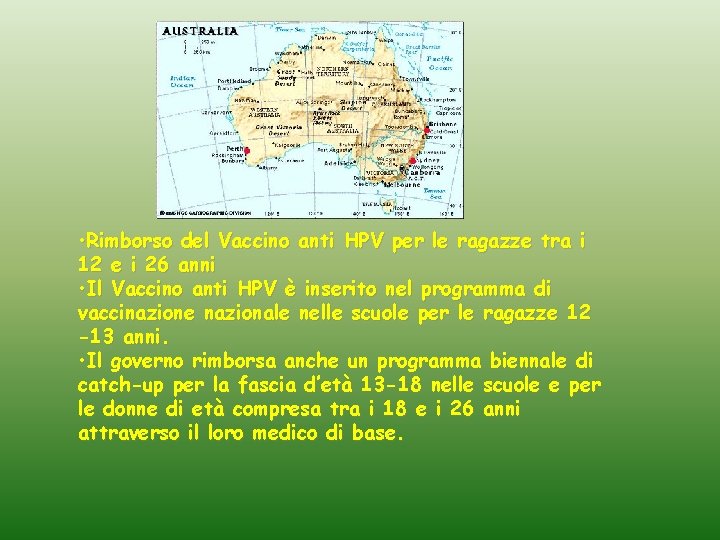
• Rimborso del Vaccino anti HPV per le ragazze tra i 12 e i 26 anni • Il Vaccino anti HPV è inserito nel programma di vaccinazione nazionale nelle scuole per le ragazze 12 -13 anni. • Il governo rimborsa anche un programma biennale di catch-up per la fascia d’età 13 -18 nelle scuole e per le donne di età compresa tra i 18 e i 26 anni attraverso il loro medico di base.

La decisione di rimborso attraverso il Sistema Nazionale di Assicurazione arriverà nel 1° trimestre di quest’anno (impegno pubblico preso dal Ministro della Salute all’Assemblea Nazionale Francese in data 28 novembre 2006)

Dal 1 Gennaio 2007 la vaccinazione anti HPV è raccomandata per tutte le ragazze e i ragazzi con un’età tra i 9 e i 15 anni e per le donne, preferibilmente prima dell’inizio dell’attività sessuale.
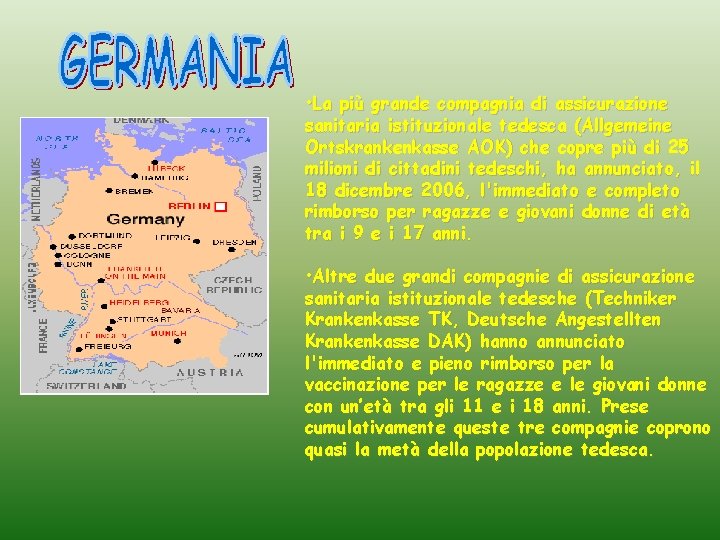
• La più grande compagnia di assicurazione sanitaria istituzionale tedesca (Allgemeine Ortskrankenkasse AOK) che copre più di 25 milioni di cittadini tedeschi, ha annunciato, il 18 dicembre 2006, l'immediato e completo rimborso per ragazze e giovani donne di età tra i 9 e i 17 anni. • Altre due grandi compagnie di assicurazione sanitaria istituzionale tedesche (Techniker Krankenkasse TK, Deutsche Angestellten Krankenkasse DAK) hanno annunciato l'immediato e pieno rimborso per la vaccinazione per le ragazze e le giovani donne con un’età tra gli 11 e i 18 anni. Prese cumulativamente queste tre compagnie coprono quasi la metà della popolazione tedesca.
ROMA 24 Gennaio 2007

. . l’Italia sarà il primo Paese europeo a pianificare una strategia di vaccinazioni pubblica contro il virus HPV e ciò avverrà contestualmente all’immissione in commercio nel nostro Paese - la delibera dell’Aifa è attesa il prossimo 1 febbraio – di un nuovo vaccino contro il virus del papilloma umano che apre nuove prospettive per la prevenzione del carcinoma della cervice uterina".

Criticità v. A che età? v. Vaccinare maschi e femmine? v. Il ginecologo o il pediatra? v. Come e cosa comunicare? v. E’ prevista una sorveglianza post marketing? v. E i paesi in via di sviluppo?

HPV : le domande dei genitori Dr. Giorgio Conforti Pediatra di famiglia Genova 20 maggio 2007


Consensus Conference dell’area pediatrica • Poiché la popolazione a cui primariamente sono destinati i vaccini contro il papillomavirus è rappresentata da bambine pre-puberi o adolescenti non ancora contagiate, ossia che non abbiano ancora avuto rapporti sessuali, i pediatri si troveranno spesso ad essere consultati e ad esprimere un’opinione in proposito o ad effettuare la vaccinazione

COSA DICONO DI NOI GLI ALTRI Studio ISS - dr. Tozzi- Venezia-Sem. Vaccini 90% dichiarano di affidarsi al consiglio del Pdf 80% è pronta a procedere alla vaccinazione se consigliata dal Pdf 3540 mamme 10 regioni 88 USL
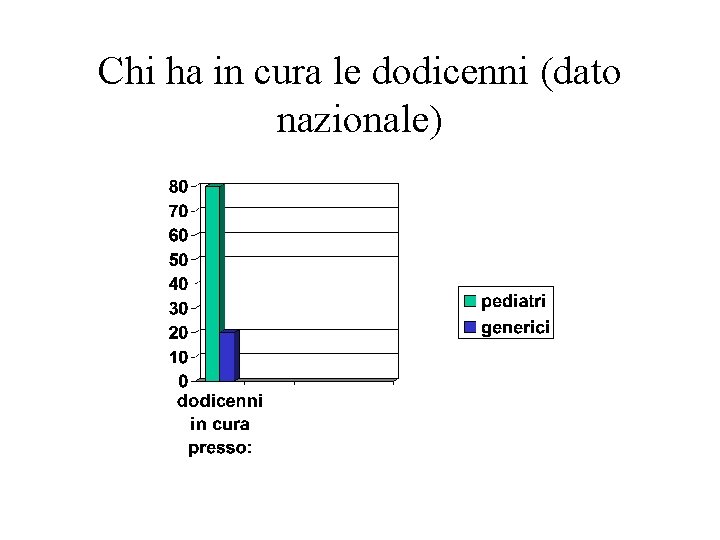
Chi ha in cura le dodicenni (dato nazionale)
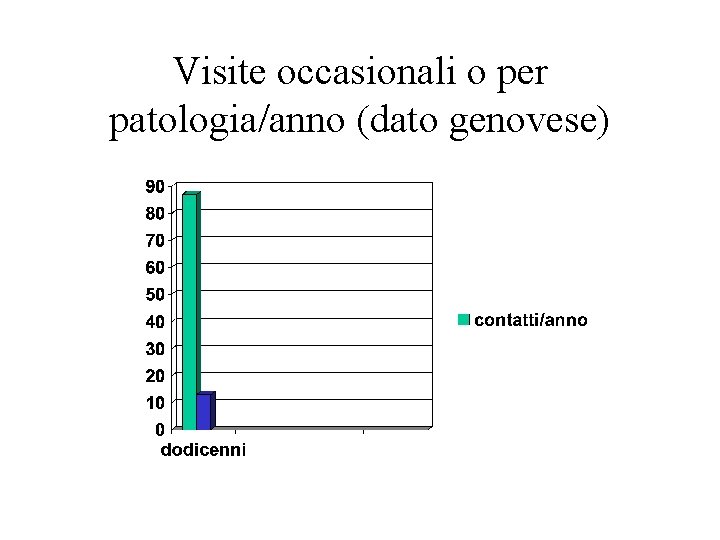
Visite occasionali o per patologia/anno (dato genovese)

• Il picco anticorpale si verifica dopo un mese dalla terza dose, poi si abbassa lentamente fino al 18° mese

• è stata paragonata l’immunogenicità del vaccino quadrivalente in ragazzi e ragazze di 9 -15 anni rispetto a donne di 16 -26 anni in cui l’efficacia clinica è dimostrata. I titoli anticorpali sono risultati più elevati fra gli adolescenti.

Quando e chi vaccinare • L’infezione da HPV viene acquisita dopo l’inizio dell’attività sessuale. I vaccini non sembrano capaci di far regredire le lesioni in atto. Ne deriva che dovrebbero essere vaccinate le ragazze pre-puberi o nel primo periodo adolescenziale, così come le donne che non hanno ancora avuto rapporti sessuali (da ricordare che la trasmissione avviene anche per rapporti non penetrativi).

• E’ prevista la vaccinazione attiva e gratuita della coorte di ragazze dodicenni (Gazzetta Ufficiale n° 52, 3 marzo 2007).

Castellino et al : Puberty onset in Northern Italy: a random sample of 3597 Italian children: J. Endocrinol. Invest. 2005 • Va segnalato che in Italia il 96, 8% delle bambine ha già manifestato i primi segni di sviluppo puberale all’età di 12 anni e che l’età media del menarca è di 12, 4 anni

AIED. La contraccezione in Italia. Ed Net Roma, 1989. • Un precedente lavoro italiano riportava l’inizio dell’attività sessuale nel 25% dei giovani tra i 13 e 15 anni e nel 55% di quelli tra i 16 e 18 anni

De Sanctis V. La sessualità negli adolescenti. Riv Ital Pediatr 2000 • Un’indagine recente segnala che nel nostro paese l’ 1% dei giovani ha avuto rapporti sessuali entro i 12 anni ed un terzo entro i 17 anni.

Età del primo rapporto F Garelli - 2000
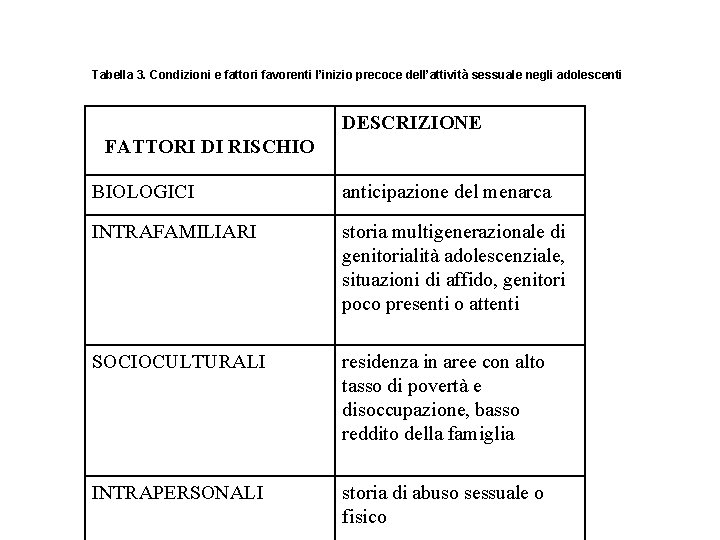
Tabella 3. Condizioni e fattori favorenti l’inizio precoce dell’attività sessuale negli adolescenti DESCRIZIONE FATTORI DI RISCHIO BIOLOGICI anticipazione del menarca INTRAFAMILIARI storia multigenerazionale di genitorialità adolescenziale, situazioni di affido, genitori poco presenti o attenti SOCIOCULTURALI residenza in aree con alto tasso di povertà e disoccupazione, basso reddito della famiglia INTRAPERSONALI storia di abuso sessuale o fisico

Noakes K, Parental response to the introduction of a vaccine against human papilloma virus. Vaccine 2006 • molte perplessità sull’epoca ideale in cui somministrare il vaccino, per il timore che in bambine troppo giovani la vaccinazione potesse portare ad un eccesso di sicurezza con comportamenti sessuali più aperti e a rischio
![HPV Vaccine [Human Papillomavirus (HPV) and the HPV Vaccine] HPV Vaccine [Human Papillomavirus (HPV) and the HPV Vaccine]](http://slidetodoc.com/presentation_image_h2/d122e5bbd74893d84ade12ab5b39f20a/image-153.jpg)
HPV Vaccine [Human Papillomavirus (HPV) and the HPV Vaccine]

“Chi dovrebbe praticare il vaccino anti HPV ? ” • Di routine a 11 – 12 anni • Si suggerisce il recupero dai 9 ai 26 anni

“Quante dosi ? ” • Tre in sei mesi e la seconda dopo 2 mesi dalla prima • Si possono fare in concomitanza con altri vaccini

“È efficace ? ” • E’ molto efficace verso 4 sierotipi di HPV per i quali non ci sia stata ancora sensibilizzazione • Riduce il 70% dei tumori della cervice e il 90% dei condilomi genitali • Non agisce sull’infezione in atto e le sue complicanze infettive

“E’ sicuro ? ” • Il vaccino è stato commercializzato dopo autorizzazione dell’ FDA come efficace e sicuro ma va monitorizzato il post marketing e sono solo segnalati effetti locali minimi

“E’ contenuto mercurio ? ” • no

“Sono previsti richiami ? ” • All’inizio della commercializzazione non è possibile rispondere appieno a questa domanda ma sappiamo che l’efficacia è di almeno 5 anni, si vedra’ con gli studi previsti sulla necessità di richiami, al momento basta il ciclo primario

“Com’e’ la protezione se non si fanno le 3 dosi ? ” • A questa risposta non si sa ancora rispondere e per questo è necessario fare le 3 dosi

“Protegge dal cancro della cervice ? ” • Si in quanto provocato dall’infezione dell’ HPV; la protezione è del 70%

“Quant’è frequente? ” • Nel 2006 oltre 9700 casi in USA con oltre 3700 decessi
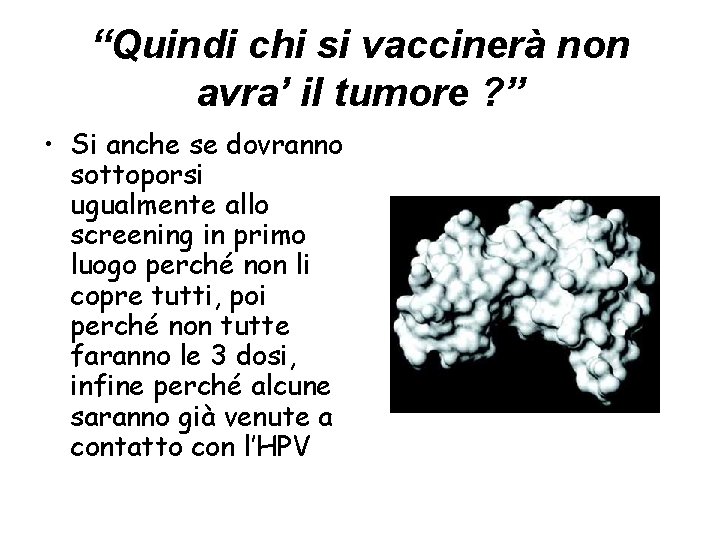
“Quindi chi si vaccinerà non avra’ il tumore ? ” • Si anche se dovranno sottoporsi ugualmente allo screening in primo luogo perché non li copre tutti, poi perché non tutte faranno le 3 dosi, infine perché alcune saranno già venute a contatto con l’HPV

“Perché l’età di raccomandazione è 9 -26 anni per le sole donne? ” • Per questa fascia di età è stato testato anche se sono in corso studi per i maschi e le donne piu’ mature ma l’FDA al momento ha licenziato il vaccino per questa fascia di età, si allargherà quando avremo dimostrazione di safety e efficacia

“Perché è raccomandato alle 1112 enni ? ” • E’ importante essere vaccinate prima dell’attività sessuale , ma anche in età piu’ avanzate è utile per proteggere da sierotipi ancora non incontrati

“Possono essere vaccinate le gravide ? ” • No, non ci sono sufficienti studi che lo consentano: i pochi non fanno apparire problemi né per la donna né per il neonato, ma se una donna scopre di essere incinta a ciclo vaccinale iniziato, deve interromperlo

“E i maschi ? ” • Non ci sono ancora …. .

“Quanto costa ? ”

“Cos’è HPV ? ” • Si diffonde tramite contatto sessuale e provoca cancro della cervice e condilomi genitali nei maschi, è diffuso in tutto il mondo

“È facile contrarlo ? ” • Negli USA il 50% delle donne in età fertile l’ha contratto, in un anno 6 milioni e 300. 000 donne lo contraggono ed è piu’ diffuso al di sotto dei 20 anni

“C’è una terapia per l’HPV ? ” • No, non c’è, ma c’è una terapia dei problemi medici che puo’ creare
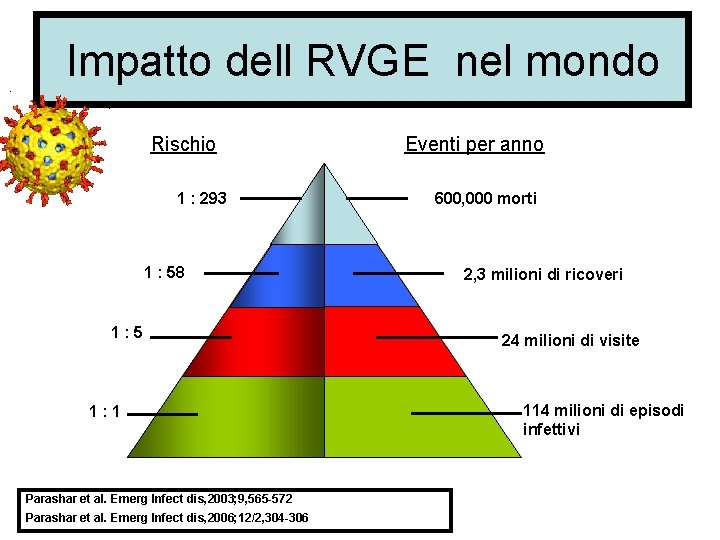
Impatto dell RVGE nel mondo Rischio 1 : 293 1 : 58 1: 5 1: 1 Parashar et al. Emerg Infect dis, 2003; 9, 565 -572 Parashar et al. Emerg Infect dis, 2006; 12/2, 304 -306 Eventi per anno 600, 000 morti 2, 3 milioni di ricoveri 24 milioni di visite 114 milioni di episodi infettivi
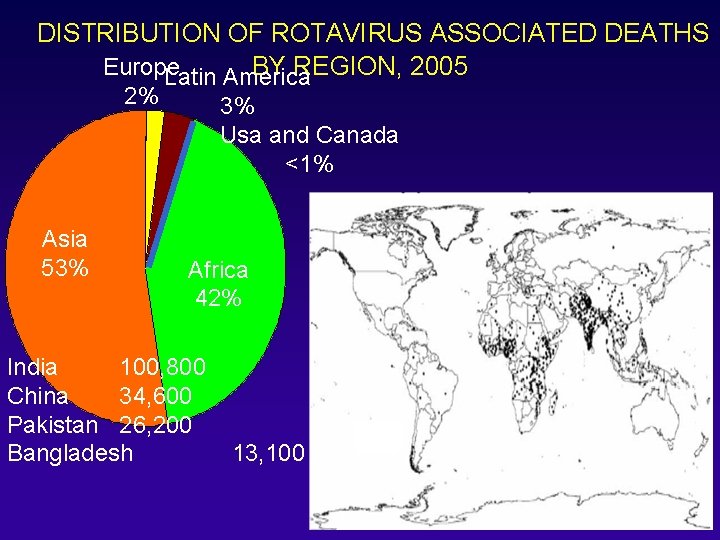
DISTRIBUTION OF ROTAVIRUS ASSOCIATED DEATHS BY REGION, 2005 Europe Latin America 2% Asia 53% 3% Usa and Canada <1% Africa 42% India 100, 800 China 34, 600 Pakistan 26, 200 Bangladesh 13, 100

Il rotavirus è la causa principale, in tutto il mondo, della gastroenterite grave nei bambini
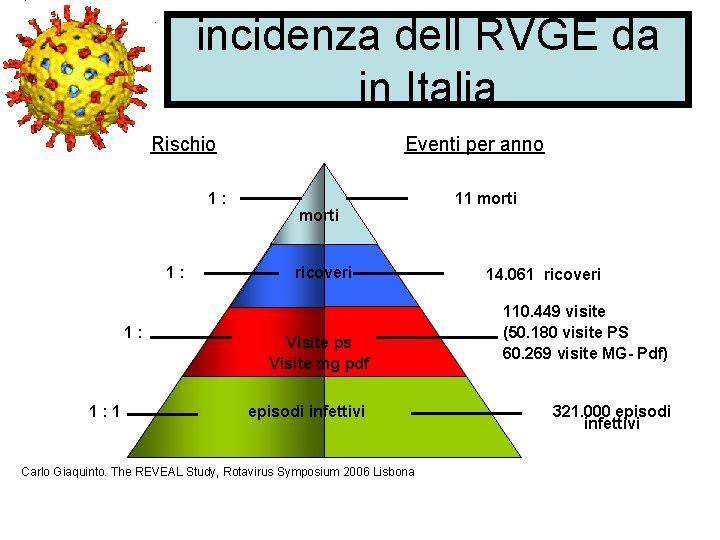
incidenza dell RVGE da in Italia Rischio 1: 1: 1 Eventi per anno morti ricoveri Visite ps Visite mg pdf episodi infettivi Carlo Giaquinto. The REVEAL Study, Rotavirus Symposium 2006 Lisbona 11 morti 14. 061 ricoveri 110. 449 visite (50. 180 visite PS 60. 269 visite MG- Pdf) 321. 000 episodi infettivi
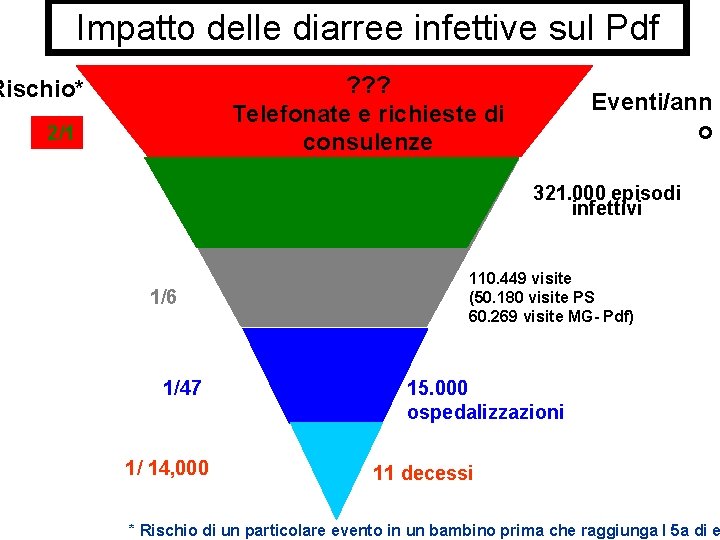
Impatto delle diarree infettive sul Pdf ? ? ? Telefonate e richieste di consulenze Rischio* 2/1 Eventi/ann o 321. 000 episodi infettivi 1/6 1/47 1/ 14, 000 110. 449 visite (50. 180 visite PS 60. 269 visite MG- Pdf) 15. 000 ospedalizzazioni 11 decessi * Rischio di un particolare evento in un bambino prima che raggiunga I 5 a di e
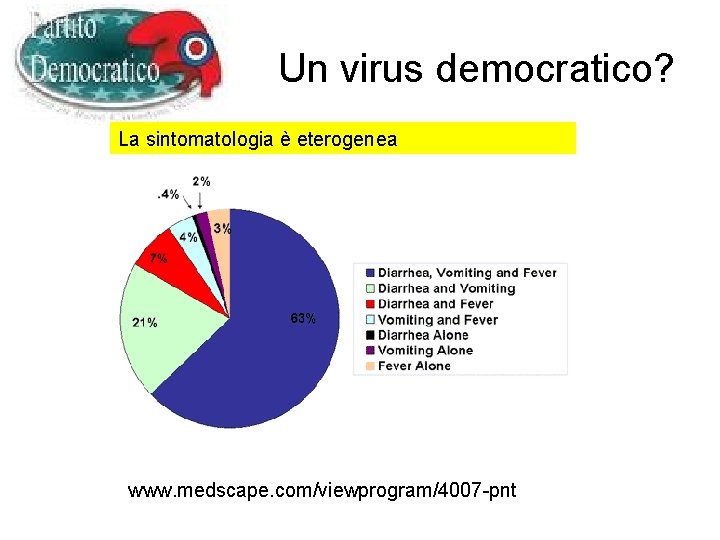
Un virus democratico? La sintomatologia è eterogenea www. medscape. com/viewprogram/4007 -pnt
Pediatria di famiglia • Telefono • Ambulatorio • Domicilio • Ospedale
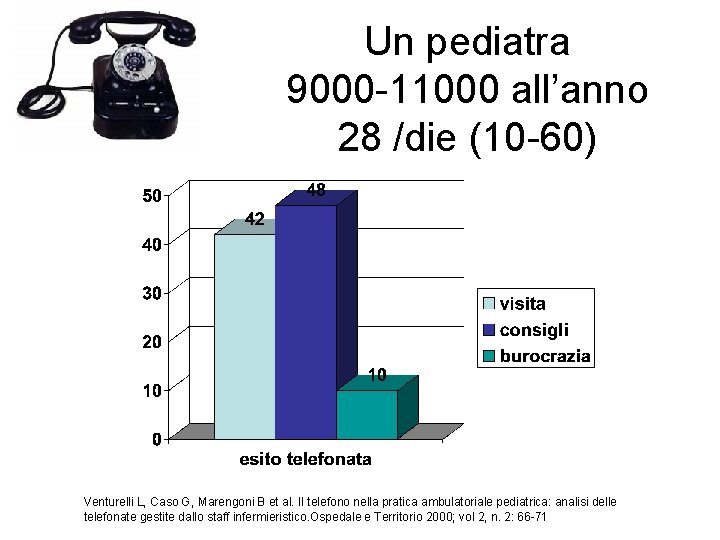
Un pediatra 9000 -11000 all’anno 28 /die (10 -60) Venturelli L, Caso G, Marengoni B et al. Il telefono nella pratica ambulatoriale pediatrica: analisi delle telefonate gestite dallo staff infermieristico. Ospedale e Territorio 2000; vol 2, n. 2: 66 -71
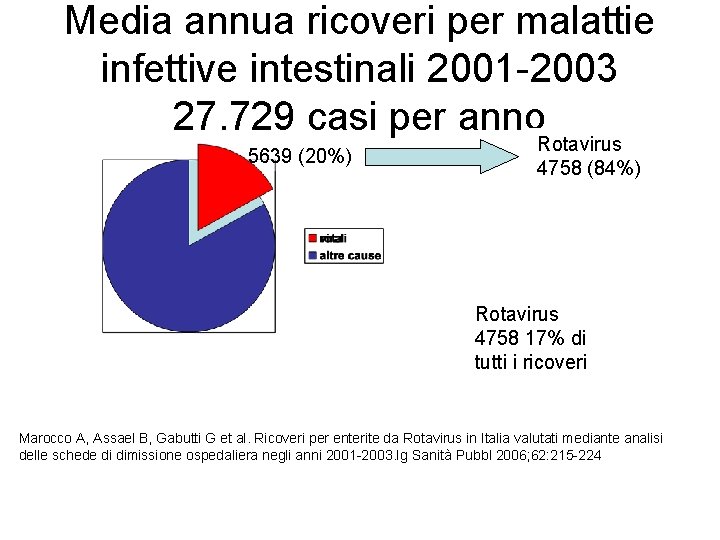
Media annua ricoveri per malattie infettive intestinali 2001 -2003 27. 729 casi per anno 5639 (20%) Rotavirus 4758 (84%) Rotavirus 4758 17% di tutti i ricoveri Marocco A, Assael B, Gabutti G et al. Ricoveri per enterite da Rotavirus in Italia valutati mediante analisi delle schede di dimissione ospedaliera negli anni 2001 -2003. Ig Sanità Pubbl 2006; 62: 215 -224

La terapia in ospedale Carlo Giaquinto. The REVEAL Study, Rotavirus Symposium 2006 Lisbona

Lo spettro della disidratazione Non si può prevedere con che velocità i sintomi si aggraveranno In poche ore, una gastroenterite da rotavirus apparentemente lieve può rapidamente mettere a rischio la vita di un bambino

La terapia in ospedale Se la perdita di peso > 8% terapia reidratante endovena Bartolozzi G. Pediatria principi e pratica clinica. Masson 2003 pag 242 -246
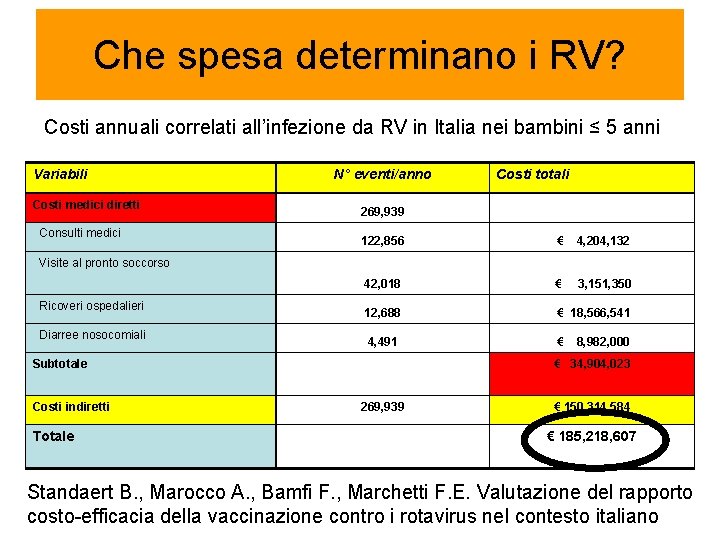
Che spesa determinano i RV? Costi annuali correlati all’infezione da RV in Italia nei bambini ≤ 5 anni Variabili Costi medici diretti Consulti medici N° eventi/anno Costi totali 269, 939 122, 856 € 4, 204, 132 42, 018 € 3, 151, 350 12, 688 € 18, 566, 541 4, 491 € Visite al pronto soccorso Ricoveri ospedalieri Diarree nosocomiali Subtotale Costi indiretti Totale 8, 982, 000 € 34, 904, 023 269, 939 € 150, 314, 584 € 185, 218, 607 Standaert B. , Marocco A. , Bamfi F. , Marchetti F. E. Valutazione del rapporto costo-efficacia della vaccinazione contro i rotavirus nel contesto italiano

prevenzione – Il rotavirus è altamente contagioso – Il rotavirus si diffonde principalmente per via oro- fecale ma vi sono anche altre vie di trasmissione: • Secrezioni, • Superfici ambientali contaminate (giocattoli) – Il rotavirus è relativamente resistente alla maggior parte dei saponi e dei disinfettanti – Il rotavirus può sopravvivere per settimane nell’acqua potabile e ricreativa

prevenzione

Gli obiettivi della vaccinazione • Mimare la risposta immune conseguente all’infezione naturale per: • proteggere contro le forme moderate/gravi di malattia • prevenire le ospedalizzazioni e le morti • attenuare la gravità e la durata di malattia • ridurre la morbosità e i costi socio-economici Ward and Bernstein, J Infect Dis 1994 169 900– 904;

Impatto del vaccino antirota in Italia Senza vaccinazione Con vaccinazione Carlo Giaquinto. The REVEAL Study, Rotavirus Symposium 2006 Lisbona

- Slides: 191