Acidente Vascular Cerebral MSc Roberpaulo Anacleto Definio OMS

Acidente Vascular Cerebral MSc. Roberpaulo Anacleto

Definição • OMS – Acidente Vascular Cerebral define-se como: • “Sintomas e/ou sinais de perda de função cerebral focal e, por vezes, global, instalando-se rapidamente, com duração superior a 24 horas ou levando à morte, e sem outra causa aparente que a de origem vascular”.

Epidemiologia Incidência anual: 2% população (países industrializados) Custos econômicos e sociais • Mortalidade 2ª causa de morte em Portugal 1/6 doentes morre no 1º mês após AVC • Dependência 1/2 dos sobreviventes - dependência permanente 10 a 20% dos doentes com AIT vão ter um AVC incapacitante nos 90 dias subsequentes

Classificação Patológica • Arterial • Acidente vascular cerebral (AVC) • Isquémico • Acidente vascular cerebral isquêmico (AVC I) • Acidente isquémico transitório (AIT) • Hemorrágico • Acidente vascular cerebral hemorrágico (AVC H) (hemorragia parenquimatosa) • Hemorragia subaracnoideia (HSA) • Acidente vascular medular (AVM) • Venoso • Trombose venosa cerebral (TVC)

AVC isquêmico - Fisiopatologia Oclusão de vaso intracraneano provoca diminuição do fluxo sanguíneo para a região cerebral que este vasculariza Diminuição do aporte de glicose aos neurônios (células com elevado metabolismo e baixa reserva de glicogênio) radicais livres de O 2 por diminuição produção de ATP mitocondrial A magnitude desta diminuição depende da existência ou não de circulação colateral Febre Glicemia > 200 mg/dl ISQUEMIA

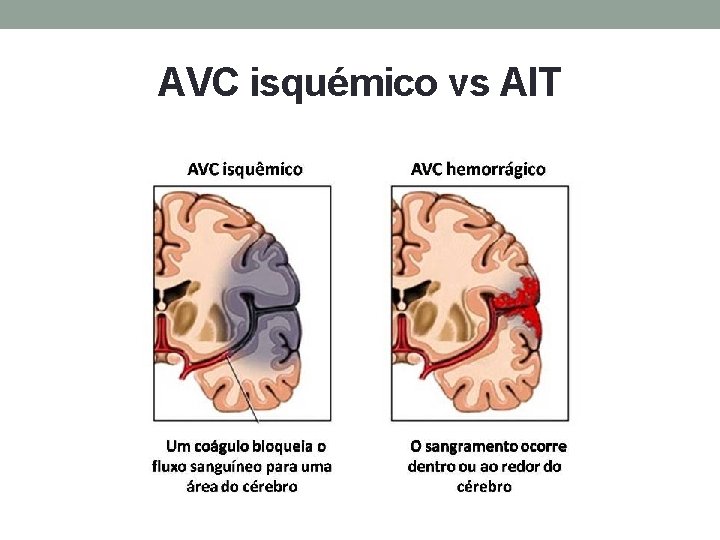
AVC isquêmico vs AIT Ambos são: Episódios de disfunção neurológica focal de presumível etiologia vascular isquêmica Início súbito (abrupto) de sinais neurológicos com déficit máximo após segundos ou minutos AIT: Duração dos sintomas < 24 horas (geralmente < 1 hora); Sem evidência de enfarte isquémico agudo (exames imagem)

AVC isquémico vs AIT AVC isquêmico: Déficit neurológico persistente (duração dos sintomas > 24 horas ou provocando a morte) Evidência de enfarte isquêmico agudo AVC isquêmico minor: Déficit neurológico persistente não incapacitante
AVC isquémico vs AIT

AVC hemorrágico Localização: • Difusa – Intraventricular e Subaracnoideia • Focal – Hemorragia intraparenquimatosa • Hemorragia no espaço epidural e subdural surge por trauma. Hemorragia profunda (GG base, subcortical) Causa mais frequente: HTA (hematoma hipertensivo) • Hemorragia lobar (cortical) Causa mais frequente: • • Jovem – Malformação Artério-Venosa (MAV) cerebral Idoso – Angiopatia amilóide cerebral

AVC hemorrágico Hemorragia subaracnóidea Causas � Traumatismo Craneano � Ruptura do Aneurisma Sacular � Hemorragia de uma Anomalia Vascular � Extensão para o espaço subaracnóideo de uma Hemorragia Intracerebral Primária. � Idiopática. Fisiopatologia � Aneurismas saculares – bifurcações das artérias intracraneanas de médio e grande calibre � 85% circulação anterior (polígono de Willis) � 20% múltiplos aneurismas (bilateralmente e simetricamente em espelho)

AVC hemorrágico Hemorragia subaracnóidea • Clínica • Cefaléia súbita de grande intensidade • Náuseas e vômitos • Afundamento estado de consciência • Convulsões • • • Sinais meníngeos F. O. : Edema papilar, h. subhialóidea HTA “reativa”

AVC hemorrágico Hemorragia Intracerebral • Causas • mais comuns: hipertensão, trauma e angiopatia amilóide cerebral. • aumentam o risco: idade avançada, consumo de álcool e cocaína Inclui: 1. Hemorragia Intraparenquimatosa Hipertensiva 2. Hemorragia Lobar 3. Outras causas

AVC hemorrágico Hemorragia Intracerebral Hemorragia Intraparenquimatosa Hipertensiva • Ruptura espontânea de uma pequena artéria que penetra o cérebro. • Desenvolve-se entre 30 a 90 min • Locais mais comuns: • tálamo • protuberância • putame • cerebelo. • Pode ser pequena, ou um grande coágulo pode comprimir os tecidos adjacentes herniação e morte. HEMORRAGIA MODERADA vs HEMORRAGIA GRAVE

AVC hemorrágico Hemorragia Intracerebral hemorragia Lobar Sintomas surgem em alguns minutos. Clínica � Hemianopsia (Hem. Occipital), afasia e delirium (Hem. Temporal esquerda), perda hemisensorial (Hem. Parietal), fraqueza do braço (Hem. Frontal) � Geralmente os doentes têm cefaleias focais e vómitos. Outras Angiopatia Amilóide Cerebral Traumatismo craneano Tumores Cocaína Terapia Anticoagulante Encefalopatia Hipertensiva

Abordagem inicial • Objetivos na fase inicial incluem: • Assegurar a estabilidade do doente • Reverter rapidamente quaisquer condições que estejam a contribuir para o mau estado do doente • Tomar medidas para definir a base fisiopatológica dos sintomas neurológicos do doente • Pesquisar potenciais contra-indicações para a trombólise em doentes com AVC isquémico agudo

Abordagem inicial Assegurar a estabilidade do doente Sinais vitais pressão arterial, respiração e temperatura Pressão arterial � Pressão arterial média (PAM) – normalmente elevada em doentes com AVC agudo � Geralmente um mecanismo de manutenção da perfusão cerebral � decisão de tratar: balanço entre o potencial risco de elevações sucessivas na pressão arterial vs possível declínio na função neurológica quando a pressão arterial é reduzida

Abordagem inicial Assegurar a estabilidade do doente • Respiração • Doentes com PIC elevada devido a hemorragia ou isquémia – podem apresentar drive respiratório diminuído ou obstrução muscular das vias aéreas • Doentes com ventilação adequada – monitorizar Sat. O 2 • Intubação – restaurar ventilação, proteger via aérea, importante na presença de vómitos

Abordagem inicial Assegurar a estabilidade do doente • Temperatura • Febre pode piorar isquémia cerebral • Diagnóstico diferencial: meningite, empiema subdural, abcessos, endocardite infecciosa, pneumonia por aspiração e infecção urinária • Manter normotermia pelo menos 1 os dias – antipiréticos

Diagnóstico diferencial • Convulsões • Síncope • Enxaqueca • Hipoglicémia (perguntar se o doente toma insulina ou um • • hipoglicemiante oral) Overdose ou abuso de drogas Medicação no momento da admissão Acidentes recentes Histeria

AVC isquêmico ou hemorrágico Classificação OCSP Exames: Início em actividade Cefaleia Afundamento do estado de consciência Deterioração progressiva TA muito elevada na admissão � Tomografia Computorizada (TC) altamente sensível no diagnóstico de hemorragia no AVC agudo � Imagiologia por Ressonância Magnética (IRM) mais sensível que a TC no diagnóstico precoce de enfarte cerebral � Em doentes com isquemia que ainda não têm enfarte cerebral, tanto a TC como a RM podem estar normais

Curso clínico AVCs embólicos • geralmente ocorrem repentinamente • os défices neurológicos indicam perda focal de função cerebral, que é máxima no início • recuperação rápida favorece este diagnóstico Trombose • sintomas frequentemente flutuam, variando entre um estado normal e anormal, ou progredindo gradualmente com alguns períodos de melhoria

Curso clínico Oclusão das artérias perfurantes sintomas geralmente desenvolvem-se durante um período de horas ou no máximo alguns dias � ao passo que a isquemia cerebral relacionada com grandes artérias pode evoluir durante um período de tempo mais longo Hemorragia intracerebral não melhora durante o período inicial progride gradualmente durante minutos ou poucas horas Hemorragia subaracnóidea por aneurisma desenvolve-se rapidamente disfunção cerebral focal é menos comum

Factores de risco • Variáveis demográficas • Idade • Sexo • Raça • Diabetes • HTA • Anfetaminas • Cocaína • Doença cardíaca (patologia valvular, anterior enfarte agudo do miocárdio, fibrilhação auricular, endocardite) • Período pós-parto • Desordem da coagulação, prescrição de varfarina ou outro anti-coagulante

TRAUMA CRANIOENCEFÁLICO (TCE)

Epidemiologia • Mundo - 10 milhões/ano internações • 3ª maior causa morte • Homens > Mulheres (2: 1) • Jovens • Causas: • Acidente trânsito • Quedas • Agressões • Esportes

Fisiopatologia • Primária: diretamente consequentes ao impacto do TCE • Secundária: reações orgânicas que se desenvolvem a partir do impacto inicial.

Pressão Intracraniana • Normal – 10 mm. Hg. • Volume total do conteúdo craniano – constante. • Determinantes: • Encéfalo • Líquor Aumento de qualquer um • Sangue PIC

Mecanismos de Compensação • Expulsão líquor dos ventrículos e das cisternas para o espaço subaracnóideo • Diminuição sangue contido no sistema venoso encefálico

Classificação • Morfologia • Fraturas de crânio: • Calota • Base • Lesões intracranianas: • Focais – Subdural, Extradural, Intracerebral • Difusas – Concussão, LAD

FRATURAS DE CR NIO

FRATURA DA BASE DE CR NIO

Sinais clínicos • Por fístula liquórica (otorréia e rinorréia) • Equimose periorbital (“olhos de guaxinim”) • Equimose retroauricular (sinal de Battle) • Disfunção do VII (paralisia facial) ou VIII par (perda de audição)

LESÕES INTRACRANIANAS

Conclusão • Perda temporária da função neurológica que pode ser desde amnésia e confusão até breve perda da consciência. • Leve • Clássica – recuperação consciência < 6 horas

LESÃO AXONAL DIFUSA (LAD)

Lesão axonal difusa • Secção fibras nervosas • Consequentes ao movimento brusco do sistema nervoso sobre si mesmo • Mortalidade: até 33% • Alteração importante da consciência • Sem indicação cirúrgica

CONTUSÃO CEREBRAL E HEMATOMA INTRAPARENQUIMATOSO

Contusão cerebral/HIP • Comprometimento da superfície cerebral com vários graus de hemorragia petequial, edema e destruição tecidual. • Déficit: localização e tamanho da lesão • HIP: Podem ocorrer alguns dias após TCE

HEMATOMA EXTRADURAL

Hematoma Extradural ou Epidural • Localizados entre a dura-máter e a calota craniana • Forma biconvexa ou de lente • Mais frequente: temporal ou têmporo-parietal • Comumente resultam de ruptura da artéria meníngea média

Hematoma extradural • “intervalo lúcido” – “fala e morre” • Tratamento cirúrgico: • Sintomático • DLM > 10 mm • Assintomáticos quando hematoma > 10 mm • Resultado: diretamente relacionado com estado neurológico do paciente antes da intervenção

HEMATOMA SUBDURAL

Hematoma subdural • Mais frequentes • 30% TCE graves • Habitualmente recobrem toda a superfície do cérebro • Unilateral – 80% • Mais comum: fronto-têmporo-parietal

HSD • Clínica: • Alteração nível consciência • Déficits localizados • Anisocoria • Posturas patológicas • Grande efeito massa -> herniação: Tríade de Cushing (hipertensão, bradicardia e bradipnéia)

Tratamento – Atendimento inicial • A – vias aéreas com proteção da coluna cervical • B – respiração e ventilação • C – circulação com controle hemorragia • D – estado neurológico • E – exposição (despir paciente)

TCE leve • CT se perda consciência > 5 minutos, amnésia, cefaléia grave, ECG < 15 ou déficit neurológico focal • Se exames normais e paciente assintomático -> após algumas horas pode receber alta sob observação nas próximas 24 h.

TCE moderado • CT crânio + avaliação NCR – TODOS • Hospitalização em UTI • Avaliação neurológica freqüente • Nova CT se necessário

TCE grave • Prioridade à correção de hipotensão e hipóxia • Avaliação neurológica + CT crânio • IOT (cuidado com broncoaspiração) • Monitorização hiperventilação PCO 2 (manter entre 30 e 35 mm. Hg) – evitar • Se necessário expansão volêmica - cristalóides

Tratamento TCE grave • Normalizar PIC • Otimizar PPC • Prevenir eventos que exacerbem ou desencadeiem lesões secundárias • Evitar complicações iatrogênicas

Normalizar PIC • Intervir sempre que PIC > 20 mm. Hg por mais de 5 – 10 min • Se possível, drenar líquor para controle PIC • Evitar hiperventilação (realizar somente se refratariedade) • Manitol – eficiente (0, 25 – 1 g/kg)

Normalizar PIC • Reposição volêmica para evitar hipovolemia • Cabeceira elevada a 30º e centrada • Sedação: midazolam / propofol + opiáceo • Coma barbitúrico • Bloqueador neuromuscular • Corticóide – não recomendado • Hipotermia moderada (32 a 34º C)

Manter PPC • PPC > 60 mm. Hg • Capacidade transporte oxigênio adequada: Hb > 9, Sat. O 2 > 95% • Expansão volêmica adequada • BH cuidadoso • Ajuste sedação • Drogas vasoativas, se necessário

Prevenir eventos que exacerbam HIC • Prevenir e tratar hiponatremia • Normovolêmico • Evitar hipertermia • Evitar hipoxemia • Anticonvulsivantes (fenitoína/carbamazepina) • Evitar hiperglicemia (< 150 mg/dl)
- Slides: 53