Abordaje nutricional en el paciente con patologa neuromuscular

Abordaje nutricional en el paciente con patología neuromuscular María Argente Pla Endocrinología y Nutrición Hospital Universitari i Politècnic La Fe

Nutrición en patología neuromuscular Introducción Valoración nutricional Abordaje nutricional Conclusiones Valencia, 20 de abril de 2018

Nutrición en patología neuromuscular Introducción Valoración nutricional Abordaje nutricional Conclusiones Valencia, 20 de abril de 2018
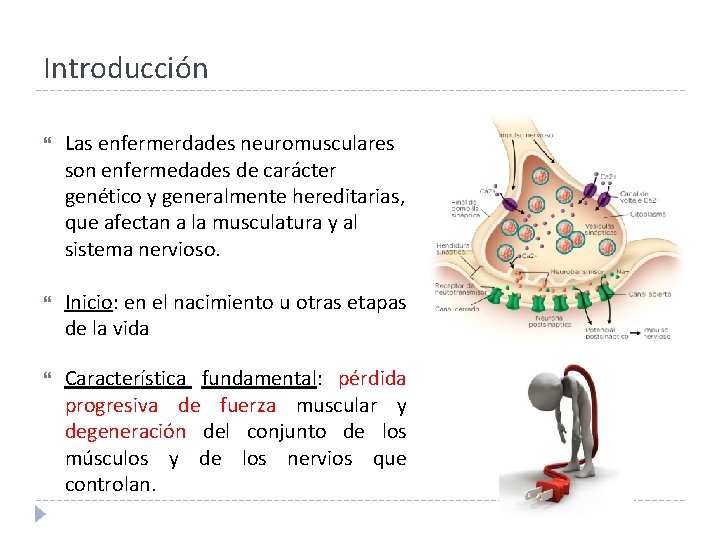
Introducción Las enfermerdades neuromusculares son enfermedades de carácter genético y generalmente hereditarias, que afectan a la musculatura y al sistema nervioso. Inicio: en el nacimiento u otras etapas de la vida Característica fundamental: pérdida progresiva de fuerza muscular y degeneración del conjunto de los músculos y de los nervios que controlan.
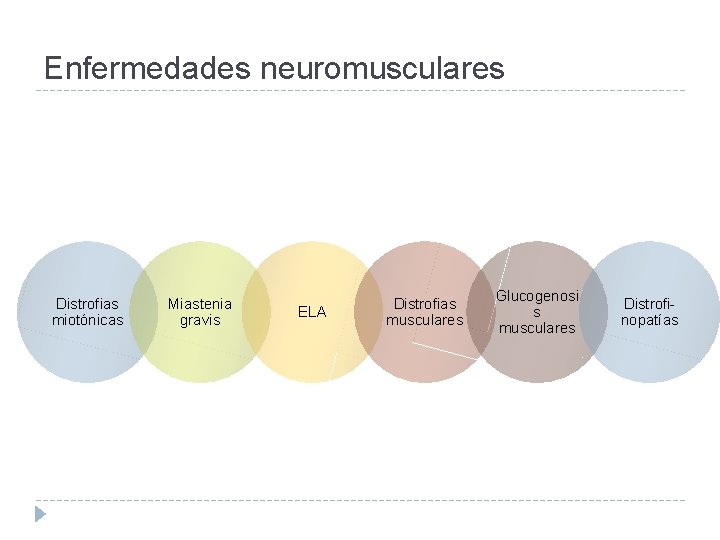
Enfermedades neuromusculares Distrofias miotónicas Miastenia gravis ELA Distrofias musculares Glucogenosi s musculares Distrofinopatías

INTRODUCCIÓN - Puede afectar: Musculatura extrínseca del ojo Musculatura bulbar Musculatura de la lengua Musculatura cervical Musculatura de las extremidades superiores Musculatura respiratoria

INTRODUCCIÓN - Puede afectar: Musculatura extrínseca del ojo Musculatura bulbar Musculatura de la lengua Musculatura cervical Musculatura de las extremidades superiores Musculatura respiratoria

INTRODUCCIÓN - Puede afectar: Musculatura extrínseca del ojo Musculatura bulbar disartria y disfagia Musculatura de la lengua Musculatura cervical Musculatura de las extremidades superiores Musculatura respiratoria


DISFAGIA
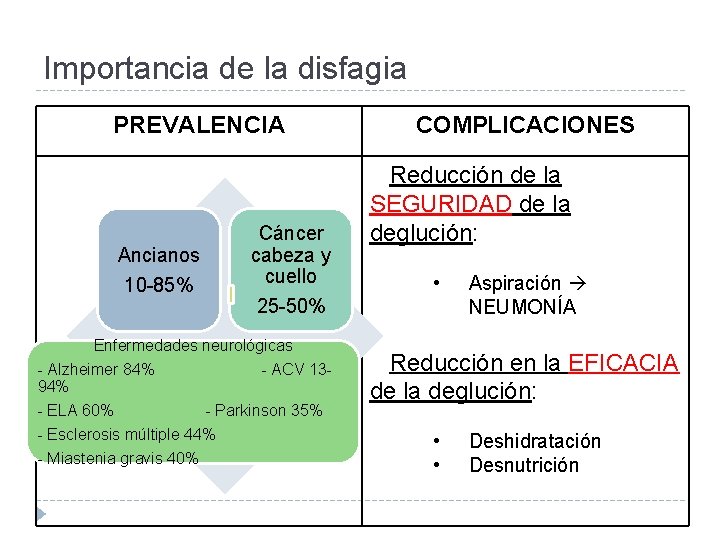
Importancia de la disfagia PREVALENCIA Ancianos 10 -85% Cáncer cabeza y cuello COMPLICACIONES Reducción de la SEGURIDAD de la deglución: • 25 -50% Enfermedades neurológicas - Alzheimer 84% - ACV 1394% - ELA 60% - Parkinson 35% - Esclerosis múltiple 44% - Miastenia gravis 40% Aspiración NEUMONÍA Reducción en la EFICACIA de la deglución: • • Deshidratación Desnutrición

Desnutrición ESPEN Guidelines 2016.
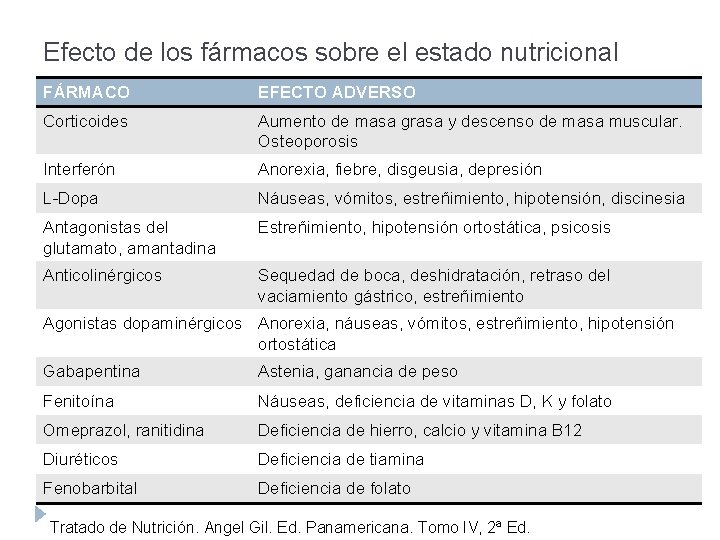
Efecto de los fármacos sobre el estado nutricional FÁRMACO EFECTO ADVERSO Corticoides Aumento de masa grasa y descenso de masa muscular. Osteoporosis Interferón Anorexia, fiebre, disgeusia, depresión L-Dopa Náuseas, vómitos, estreñimiento, hipotensión, discinesia Antagonistas del glutamato, amantadina Estreñimiento, hipotensión ortostática, psicosis Anticolinérgicos Sequedad de boca, deshidratación, retraso del vaciamiento gástrico, estreñimiento Agonistas dopaminérgicos Anorexia, náuseas, vómitos, estreñimiento, hipotensión ortostática Gabapentina Astenia, ganancia de peso Fenitoína Náuseas, deficiencia de vitaminas D, K y folato Omeprazol, ranitidina Deficiencia de hierro, calcio y vitamina B 12 Diuréticos Deficiencia de tiamina Fenobarbital Deficiencia de folato Tratado de Nutrición. Angel Gil. Ed. Panamericana. Tomo IV, 2ª Ed.
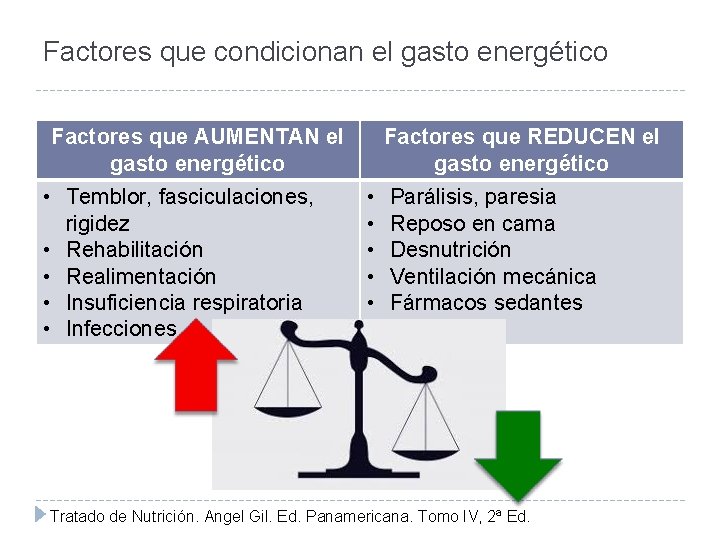
Factores que condicionan el gasto energético Factores que AUMENTAN el gasto energético • Temblor, fasciculaciones, rigidez • Rehabilitación • Realimentación • Insuficiencia respiratoria • Infecciones Factores que REDUCEN el gasto energético • • • Parálisis, paresia Reposo en cama Desnutrición Ventilación mecánica Fármacos sedantes Tratado de Nutrición. Angel Gil. Ed. Panamericana. Tomo IV, 2ª Ed.
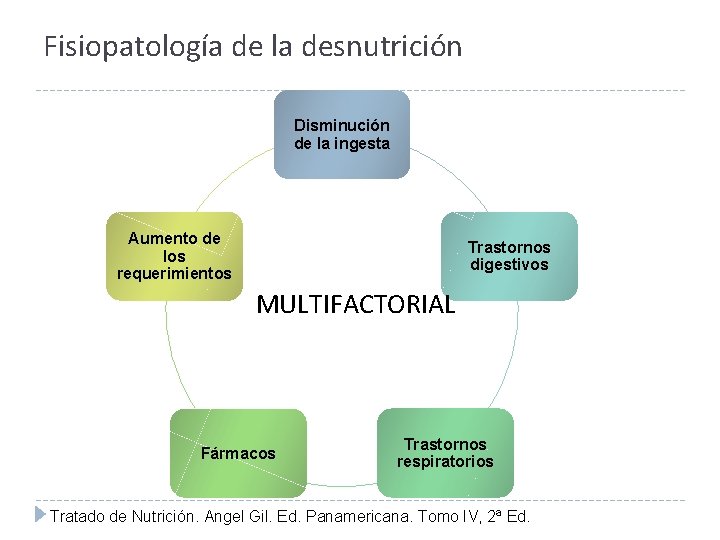
Fisiopatología de la desnutrición Disminución de la ingesta Aumento de los requerimientos Trastornos digestivos MULTIFACTORIAL Fármacos Trastornos respiratorios Tratado de Nutrición. Angel Gil. Ed. Panamericana. Tomo IV, 2ª Ed.
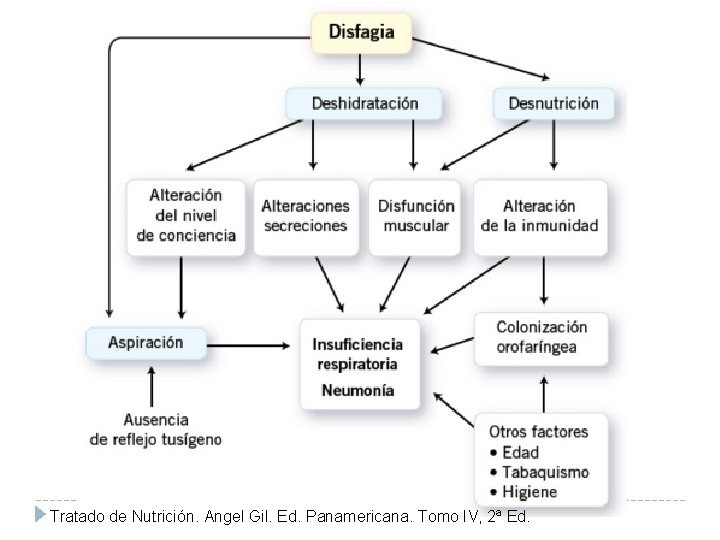
Tratado de Nutrición. Angel Gil. Ed. Panamericana. Tomo IV, 2ª Ed.

Nutrición en patología neuromuscular Introducción Valoración nutricional Abordaje nutricional Conclusiones Valencia, 20 de abril de 2018
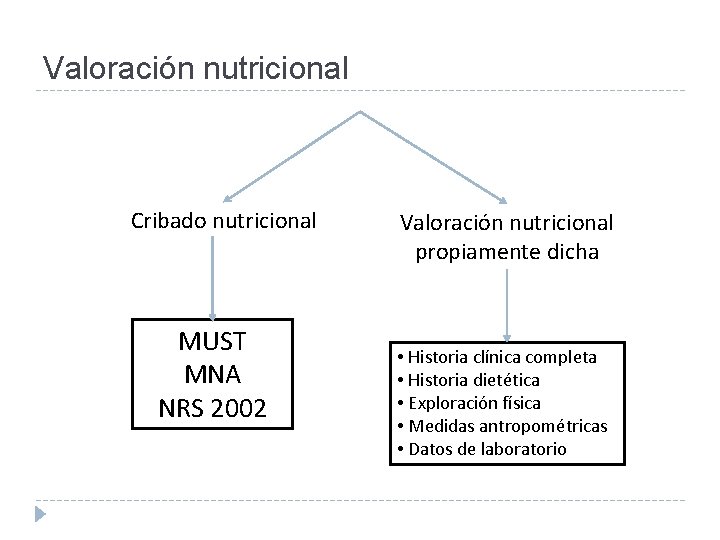
Valoración nutricional Cribado nutricional MUST MNA NRS 2002 Valoración nutricional propiamente dicha • Historia clínica completa • Historia dietética • Exploración física • Medidas antropométricas • Datos de laboratorio
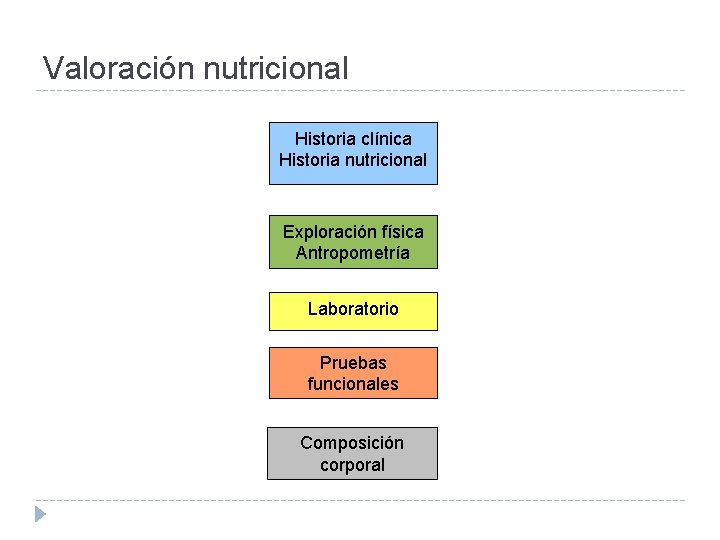
Valoración nutricional Historia clínica Historia nutricional Exploración física Antropometría Laboratorio Pruebas funcionales Composición corporal
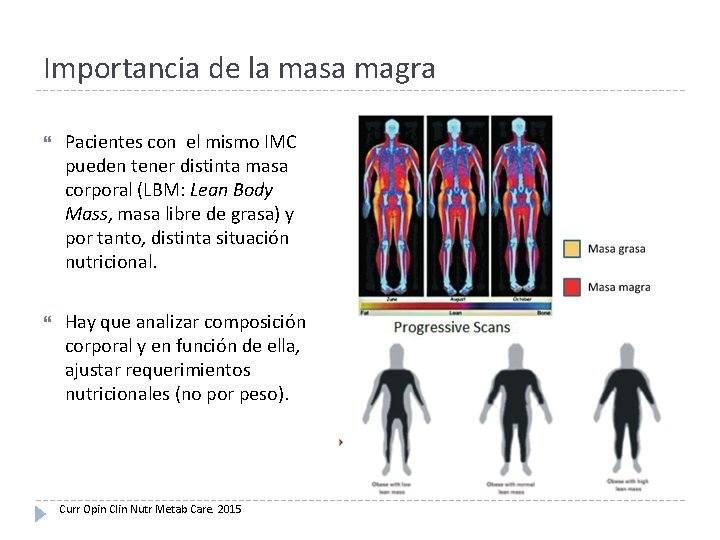
Importancia de la masa magra Pacientes con el mismo IMC pueden tener distinta masa corporal (LBM: Lean Body Mass, masa libre de grasa) y por tanto, distinta situación nutricional. Hay que analizar composición corporal y en función de ella, ajustar requerimientos nutricionales (no por peso). Curr Opin Clin Nutr Metab Care. 2015
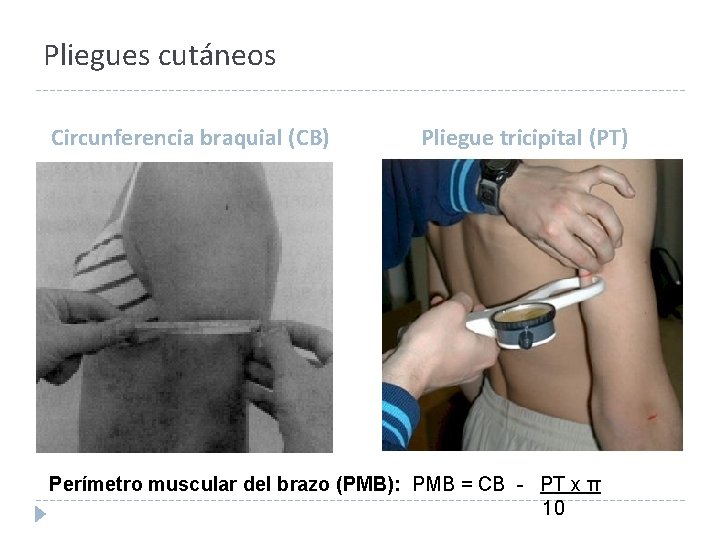
Pliegues cutáneos Circunferencia braquial (CB) Pliegue tricipital (PT) Perímetro muscular del brazo (PMB): PMB = CB - PT x π 10
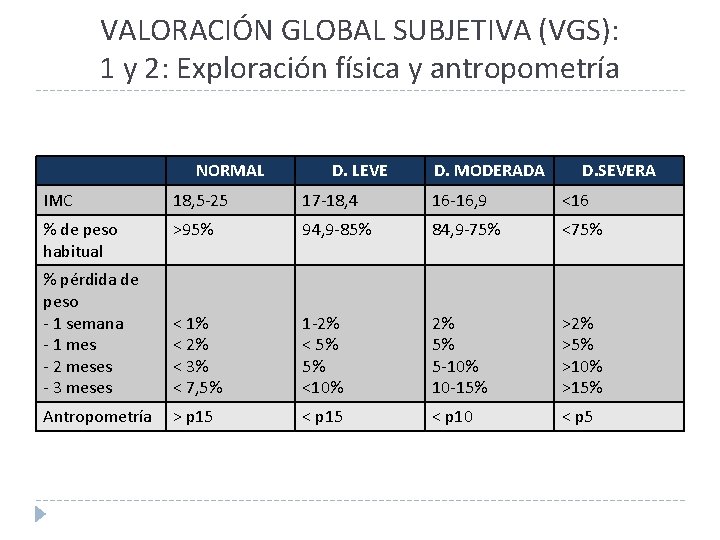
VALORACIÓN GLOBAL SUBJETIVA (VGS): 1 y 2: Exploración física y antropometría NORMAL D. LEVE D. MODERADA D. SEVERA IMC 18, 5 -25 17 -18, 4 16 -16, 9 <16 % de peso habitual >95% 94, 9 -85% 84, 9 -75% <75% % pérdida de peso - 1 semana - 1 mes - 2 meses - 3 meses < 1% < 2% < 3% < 7, 5% 1 -2% < 5% 5% <10% 2% 5% 5 -10% 10 -15% >2% >5% >10% >15% Antropometría > p 15 < p 10 < p 5
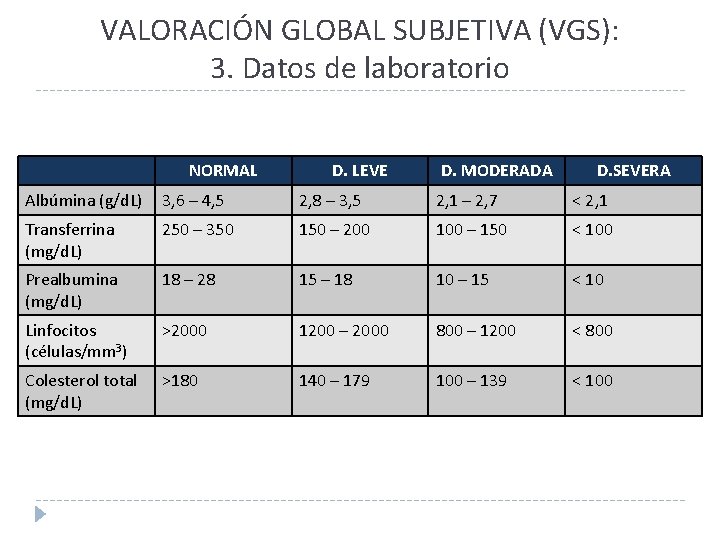
VALORACIÓN GLOBAL SUBJETIVA (VGS): 3. Datos de laboratorio NORMAL D. LEVE D. MODERADA D. SEVERA Albúmina (g/d. L) 3, 6 – 4, 5 2, 8 – 3, 5 2, 1 – 2, 7 < 2, 1 Transferrina (mg/d. L) 250 – 350 150 – 200 100 – 150 < 100 Prealbumina (mg/d. L) 18 – 28 15 – 18 10 – 15 < 10 Linfocitos (células/mm 3) >2000 1200 – 2000 800 – 1200 < 800 Colesterol total (mg/d. L) >180 140 – 179 100 – 139 < 100
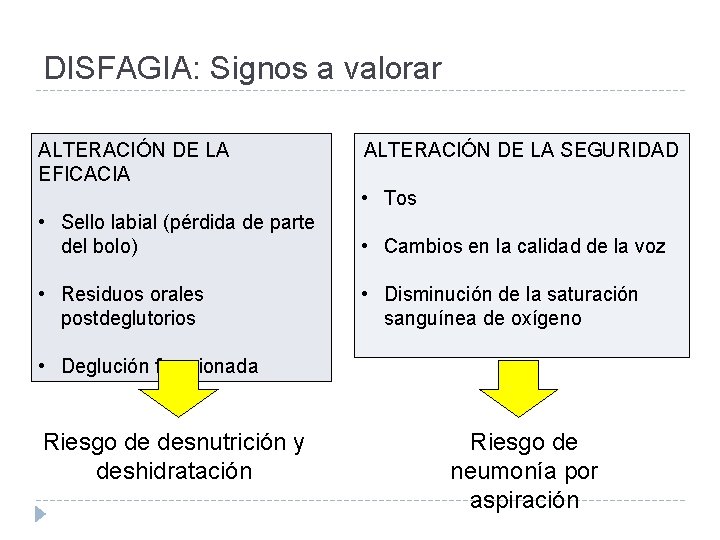
DISFAGIA: Signos a valorar ALTERACIÓN DE LA EFICACIA ALTERACIÓN DE LA SEGURIDAD • Tos • Sello labial (pérdida de parte del bolo) • Cambios en la calidad de la voz • Residuos orales postdeglutorios • Disminución de la saturación sanguínea de oxígeno • Deglución fraccionada Riesgo de desnutrición y deshidratación Riesgo de neumonía por aspiración
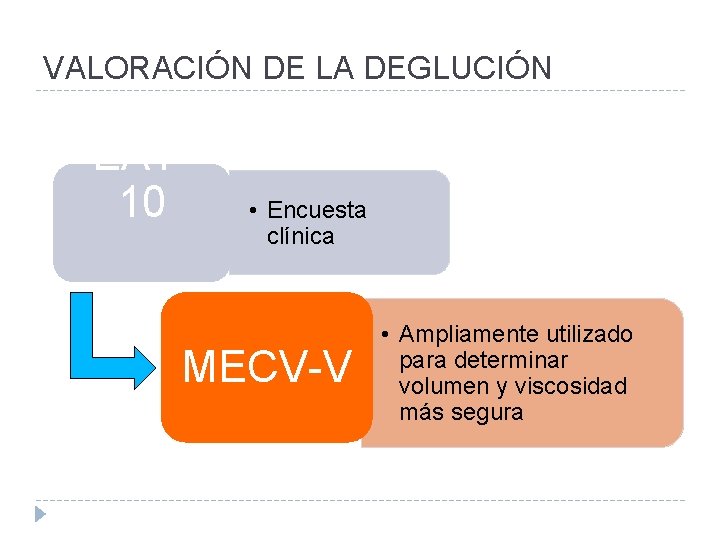
VALORACIÓN DE LA DEGLUCIÓN EAT 10 • Encuesta clínica MECV-V • Ampliamente utilizado para determinar volumen y viscosidad más segura

Disfagia: diagnóstico FIBROLARINGOSCOPIA: VIDEOFLUOROSCOPIA DE LA DEGLUCIÓN: OJO! En pacientes con ELA puede producir espasmos laríngeos “gold standard” Puede detectar signos de disfagia precoces Inconvenitentes: no se encuentra disponible en todos los hospitales y se precisa personal especializado MÉTODO DE EXPLORACIÓN CLÍNICA VOLUMEN-VISCOSIDAD (MECV-V)

Nutrición en patología neuromuscular Introducción Valoración nutricional Abordaje nutricional Conclusiones Valencia, 20 de abril de 2018
Objetivos de la nutrición Mantener un buen estado nutricional Evitar la fatiga Evitar la broncoaspiración durante la alimentació n Facilitar la deglución
Tratamiento Rehabilitació n Nutrición Fármacos Otros
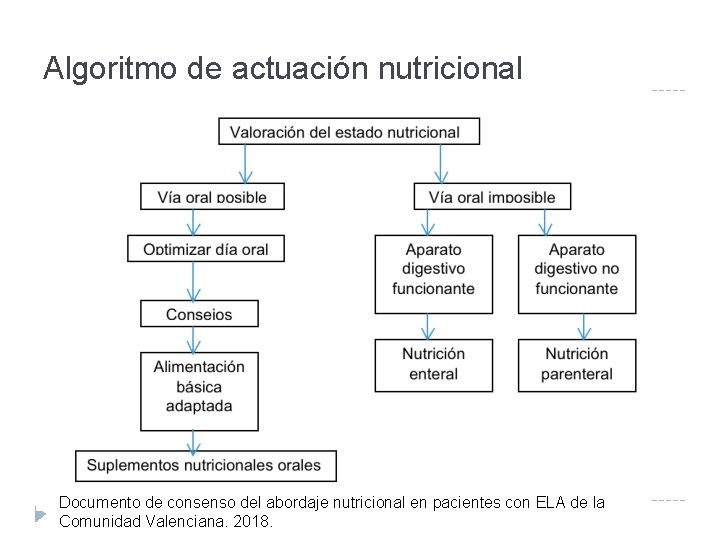
Algoritmo de actuación nutricional Documento de consenso del abordaje nutricional en pacientes con ELA de la Comunidad Valenciana. 2018.
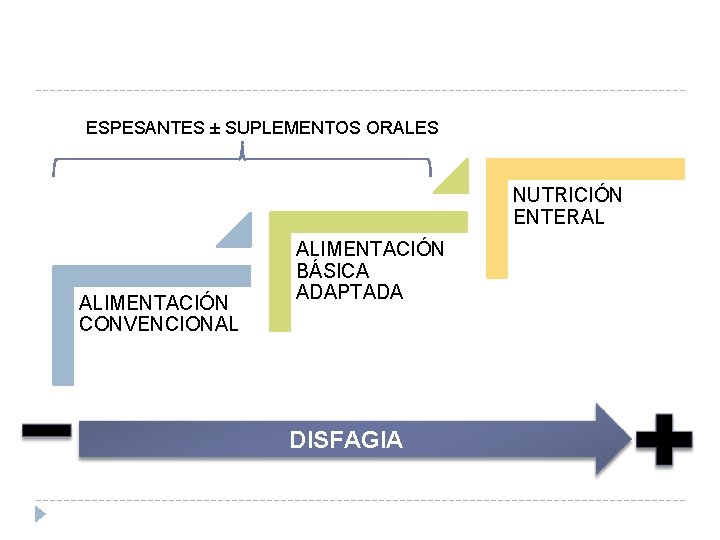
ESPESANTES ± SUPLEMENTOS ORALES NUTRICIÓN ENTERAL ALIMENTACIÓN CONVENCIONAL ALIMENTACIÓN BÁSICA ADAPTADA DISFAGIA

Alimentación básica adaptada (ABA) Consiste en una modificación de la textura de los alimentos para alcanzar una óptima nutrición y calidad de vida en pacientes con requerimientos nutricionales especiales. Permite realizar una intervención nutricional individualizada y segura, adaptando la textura de los líquidos y los sólidos en función de la eficacia y seguridad para deglutir. Incluye: Dietas trituradas o de fácil deglución de alto valor nutricional Modificadores de textura, como por ejemplo, espesantes, aguas gelificadas o bebidas espesadas Enriquecedores de la dieta: alimentos o módulos de nutrientes.

Fatiga - Repartir el alimento a lo largo del día - Cortar los alimentos en pequeñas porciones - Alimentos de texturas blandas - La alimentación debe darse en situación de menor fatigabilidad, mientras actúan los fármacos anticolinesterásicos

Espesantes compuestos por almidones modificados. Espesantes compuestos por gomas. Espesantes compuestos por mezcla de gomas y almidones modificados.
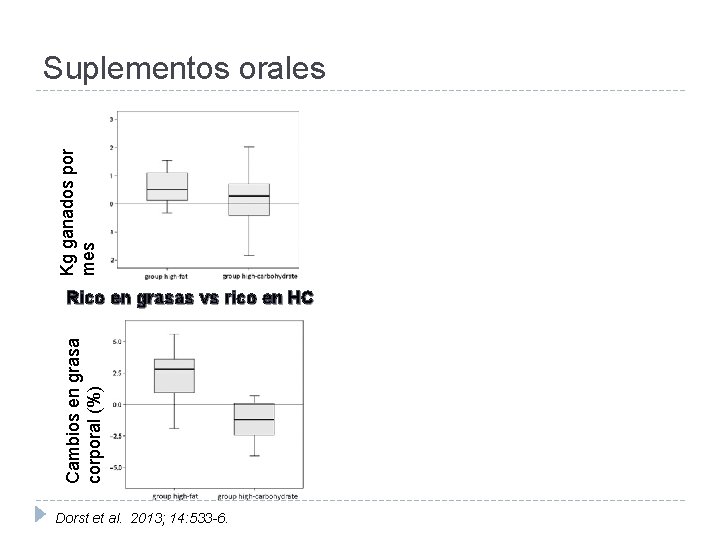
Kg ganados por mes Suplementos orales Cambios en grasa corporal (%) Rico en grasas vs rico en HC Dorst et al. 2013; 14: 533 -6.
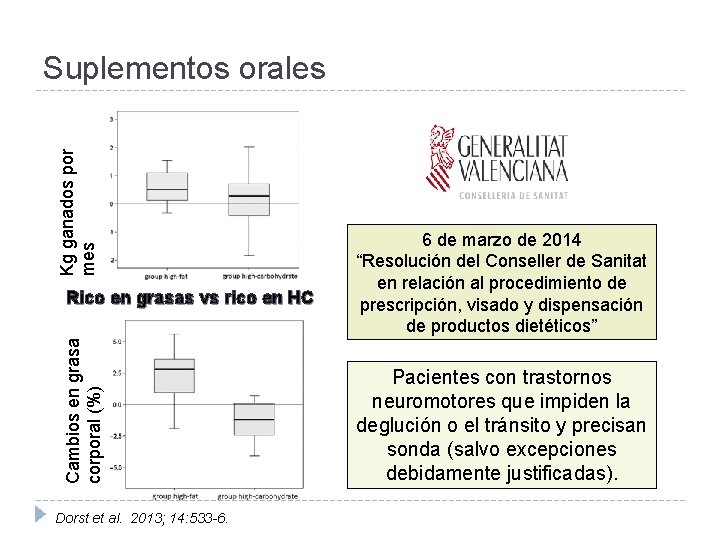
Kg ganados por mes Suplementos orales Cambios en grasa corporal (%) Rico en grasas vs rico en HC Dorst et al. 2013; 14: 533 -6. 6 de marzo de 2014 “Resolución del Conseller de Sanitat en relación al procedimiento de prescripción, visado y dispensación de productos dietéticos” Pacientes con trastornos neuromotores que impiden la deglución o el tránsito y precisan sonda (salvo excepciones debidamente justificadas).
Gastrostomia ¿Cuándo? TEMPRANA A FAVOR EN CONTRA
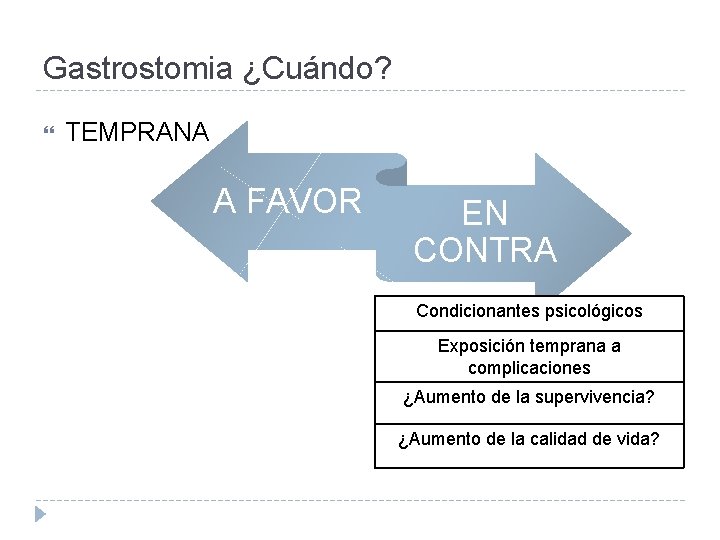
Gastrostomia ¿Cuándo? TEMPRANA A FAVOR EN CONTRA Condicionantes psicológicos Exposición temprana a complicaciones ¿Aumento de la supervivencia? ¿Aumento de la calidad de vida?
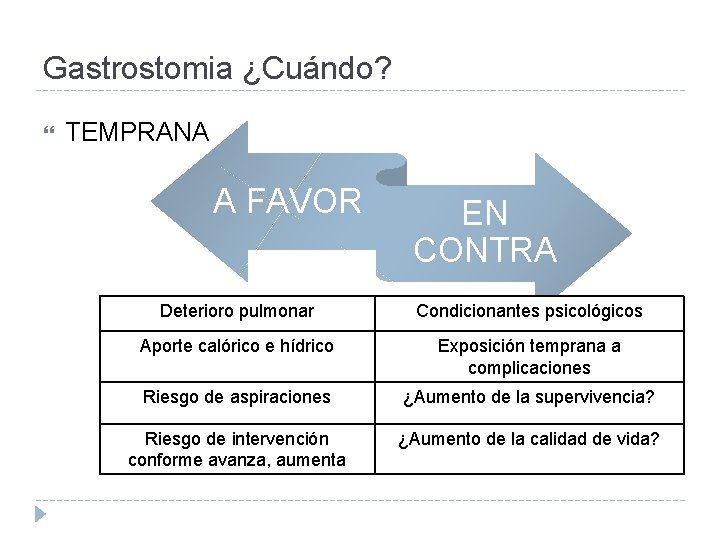
Gastrostomia ¿Cuándo? TEMPRANA A FAVOR EN CONTRA Deterioro pulmonar Condicionantes psicológicos Aporte calórico e hídrico Exposición temprana a complicaciones Riesgo de aspiraciones ¿Aumento de la supervivencia? Riesgo de intervención conforme avanza, aumenta ¿Aumento de la calidad de vida?
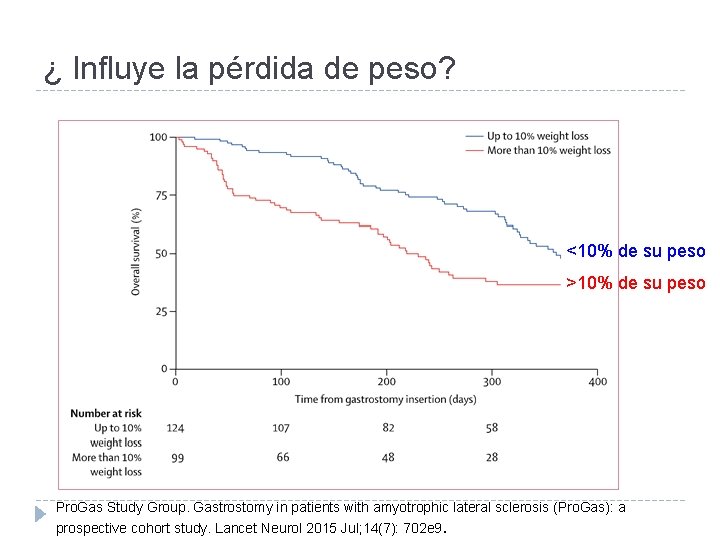
¿ Influye la pérdida de peso? <10% de su peso >10% de su peso Pro. Gas Study Group. Gastrostomy in patients with amyotrophic lateral sclerosis (Pro. Gas): a prospective cohort study. Lancet Neurol 2015 Jul; 14(7): 702 e 9.

Gastrostomia ¿Cuándo? Valorar en aquellos pacientes con alimentación: Ineficaz: pacientes que no cubran sus requerimientos nutricionales vía oral antes de que aparezca la pérdida de peso Insegura: pacientes que presenten atragantamientos frecuentes, desaturación en el MECV-V, microaspiraciones en la videodeglución, … en los que se prevea que la desnutrición y la deshidratación pueden disminuir la supervivencia. Burgos R et al. ESPEN guideline clinical nutrition in neurology. Clinical Nutrition. 2017

Gastrostomia ¿Cuándo? ¿REALMENTE INFLUYE LA CVF? Tradicionalmente se ha indicado que debe colocarse la gastrostomía antes de que la capacidad vital forzada (CVF) medida en la espirometría fuera inferior al 50%. Sin embargo, se debe considerar que los pacientes con ELA con disfagia pueden tener un bajo rendimiento en la espirometría debido a la debilidad de los músculos orofaciales, y no se le otorga tanta importancia a la CVF. Además la supervivencia de los pacientes con gastrostomía no se afecta por la severidad de la insuficiencia respiratoria medida mediante la CVF. Burgos R et al. ESPEN guideline clinical nutrition in neurology. Clinical Nutrition. 2017

Gastrostomia ¿Cuándo? ¿REALMENTE INFLUYE LA CVF? ía m o tcolocarse s Tradicionalmente se ha indicado que debe la o l r t e s n avital forzada o gastrostomía antes de que la capacidad (CVF) g c a l O e al 50%. D d medida en la espirometría fuera inferior A n U ió NS c a E c o S l Sin embargo, se debe econsiderar que los pacientes con ELA con co CON. e d t r rendimiento n o unsebajo disfagia pueden ntener en la espirometría t e i c e e a m ebde los pmúsculos orofaciales, y no se le debido a m laodebilidad d e l r p E otorga tantaeimportancia a la CVF. m i s Además la supervivencia de los pacientes con gastrostomía no se afecta por la severidad de la insuficiencia respiratoria medida mediante la CVF. Burgos R et al. ESPEN guideline clinical nutrition in neurology. Clinical Nutrition. 2017

ELA Parkinso n Ictus Escleros is múltiple Disfagia

ELA: Guías ESPEN 2018 El estado nutricional tiene un valor pronóstico: GR(B). C 100%. ¿Es necesario aumentar de peso en todos los casos? NO! GR(0) C 95% Diagnóstico: pérdida de peso, IMC, composición corporal (DEXA o BIA), impedancia eléctrica y colesterol sérico Seguimiento: pérdida de peso, IMC y composición corporal. IMC <25 kg/m 2: aumentar de peso. IMC 25 -35 kg/m 2: mantenerse IMC >35 kg/m 2: perder peso. Requerimientos nutricionales No ventilados: 30 kcal/kg/dia + F. Actividad. GPP C 100% Ventilados: 25 -30 kcal/kg/dia. GR(0) C 95% Burgos R et al. ESPEN guideline clinical nutrition in neurology. Clinical Nutrition. 2017

ELA: Guías ESPEN 2018 Disfagia orofaringea: Evaluar la deglución en todos los pacientes y reevaluar cada 3 m. GPP C 91%. La videofluoroscopia puede detectar pacientes asintomáticos. GPP C 95% No hay un tratamiento específico. Abordaje nutricional: Suplementación oral en ELA: pocos estudios de intervención. GPP C 100% Gastrostomía: antes de una pérdida de peso grave y de que la función respiratoria esté muy deteriorada. GPP C 100% Nutrición enteral: su papel es mejorar la calidad de vida. GR(0)C 100% Nutrición parenteral: si la NE no es posible GPP C 100% Burgos R et al. ESPEN guideline clinical nutrition in neurology. Clinical Nutrition. 2017

Nutrición en patología neuromuscular Introducción Valoración nutricional Abordaje nutricional Conclusiones Valencia, 20 de abril de 2018

Conclusiones La desnutrición es frecuente en pacientes con enfermedad neuromuscular. Es de causa multifactorial. El soporte nutricional especializado es básico en el paciente con enfermedad neuromuscular. La evaluación de la DISFAGIA debe realizarse al diagnóstico y de manera periódica Se debe adecuar la dieta en cada momento. La gastrostomía es un método seguro de alimentación. El momento de colocación debe consensuarse con el paciente.

Si tu cuerpo te limita, no dejes que tu mente también lo haga Stephen Hawking … muchas gracias
- Slides: 50