A mais alta saturao prductal85 prediz no sobrevivncia

A mais alta saturação pré-ductal<85% prediz não sobrevivência para a hérnia diafragmática congênita? Publicação online, 01 de março de 2012 Apresentação: Marcela Furiatti, Nathalia Caetano e Yume Lais Coordenação: Paulo R. Margotto www. paulomargotto. com. br Brasília, 30 de março de 2012

Introdução • A hérnia diafragmática congênita (HDC) é uma das mais comuns anomalias congênitas sérias na Unidade de Terapia Intensiva Neonatal (UTIN), ocorrendo em ~1: 2500 nascimentos • Sobrevivência de 70%-72%, apesar dos avanços tecnológicos na UTIN(óxido nítrico inalado, ventilação de alta frequência, surfactante, oxigenação por membrana extracorpórea-ECMOFalta de comparação de resultados • Para minimizar intervenção fútil, tem sido estabelecidos guidelines clínicos recomendando para não fazer ECMO ou cirurgia se Saturação de O 2 (Sat. O 2) <85%. Outros Centros sugerem que todos são candidatos a cirurgia independente do estado de oxigenação

Introdução • Objetivo do estudo: determinação do valor preditivo da mais alta Sat O 2 <85% durante as primeiras 24 horas de vida ou antes da ECMO nos recém-nascidos (RN) com HDC. • Hipótese do estudo: Sat O 2 pré-ductal <85% = incompatível com a sobrevivência e cirurgia e/ou ECMO não alteram resultado.

Método • Coorte, retrospectivo • Dados obtidos do Congenital Diaphragmatic Hernia Study Group (CDHSG) de 01/2000 – 12/2010 • 12 variáveis foram usadas: sexo, idade gestacional, peso ao nascer, tipo e severidade das anomalias associadas, posição da HDC (esquerda, direita, bilateral ou central), reparo cirúrgico, razão para o não reparo cirúrgico, tipo de reparo, uso da ECMO, situação do paciente(alta, morte ou transferência), idade na alta ou morte e medida da oxigenação e ventilação nas primeiras 24 hs de vida ou antes do início da ECMO. • Função pulmonar (oxigenação e ventilação): para os resultados primários (sobrevivência com base na mais alta Sat. O 2), foram analisados os dados relatados para a mais alta Sat. O 2 usando 5 grupos (<85%; 85 -89%; 9093%; 94 -98% e ≥ 99%) • Análise secundária: Mais alta Pa. O 2 (tanto pré como pós-ductal), Mais alta e mais baixa Pa. CO 2 e o escore de Wilford Hall Santa Rosa (WHSR) obtido através da subtração da mais alta Pa. CO 2 da mais alta Pa. O 2 durante as primeiras 24 horas de vida ou antes da ECMO (consulte na referência Schultz CM et al, 2007)

Método • A comparação da Sat O 2 pré-dutal entre os grupos foi feita através: • X 2 (quiiquadrado) para dados categóricos • Análise de variância ou Kruskal-Wallis quando indicado para dados contínuos • Variáveis afetando a mortalidade da análise univariada que foram estatisticamente significativos numa p<0, 05 foram incluídos na análise de regressão multivariada para o resultado sobrevivência. • SPSS versão 19

Resultados • Amostra inicial de 4434 crianças • Taxa de sobrevivência no final do estudo foi 70% (3113/4434) – Crianças com anomalias severas apresentaram taxa de sobrevivência mais baixas (40 versus 75%, P<0. 001) e foram significativamente mais propensas a terem menores valores de Sat. O 2 pré-ductal (29% para todos os RN <90% versus 9% para todos os RN ≥ 99%-P<0, 001)) – Foram excluídas 618 crianças com anomalias severas. • Taxa de sobrevivência foi 75% (2866/3816) • Na tabela 1 a seguir, os dados demográficos dos 5 grupos com diferentes Sat. O 2 pré-ductal, assim como os resultados.
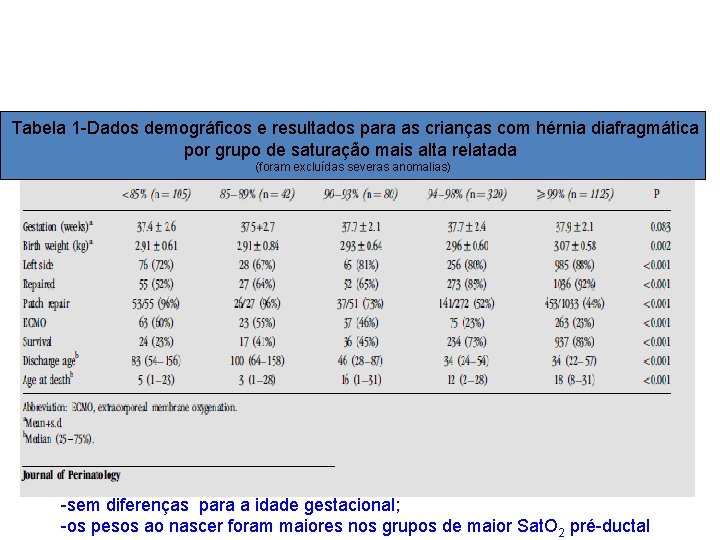
Tabela 1 -Dados demográficos e resultados para as crianças com hérnia diafragmática por grupo de saturação mais alta relatada (foram excluídas severas anomalias) -sem diferenças para a idade gestacional; -os pesos ao nascer foram maiores nos grupos de maior Sat. O 2 pré-ductal
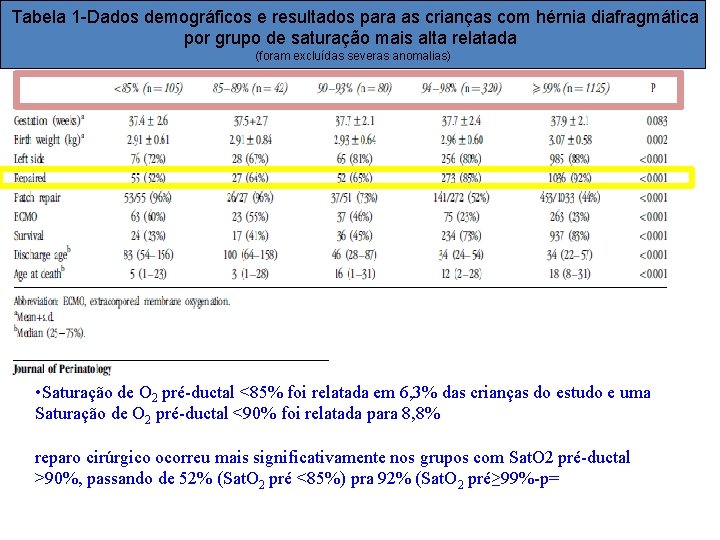
Tabela 1 -Dados demográficos e resultados para as crianças com hérnia diafragmática por grupo de saturação mais alta relatada (foram excluídas severas anomalias) • Saturação de O 2 pré-ductal <85% foi relatada em 6, 3% das crianças do estudo e uma Saturação de O 2 pré-ductal <90% foi relatada para 8, 8% reparo cirúrgico ocorreu mais significativamente nos grupos com Sat. O 2 pré-ductal >90%, passando de 52% (Sat. O 2 pré <85%) pra 92% (Sat. O 2 pré≥ 99%-p=
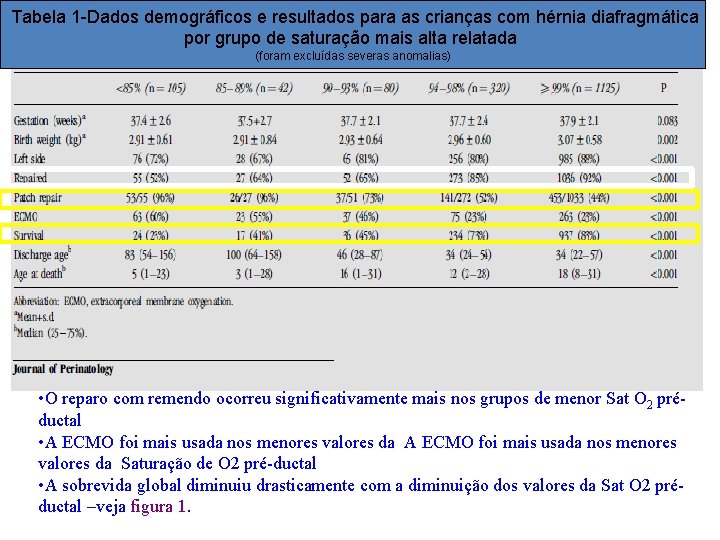
Tabela 1 -Dados demográficos e resultados para as crianças com hérnia diafragmática por grupo de saturação mais alta relatada (foram excluídas severas anomalias) • O reparo com remendo ocorreu significativamente mais nos grupos de menor Sat O 2 préductal • A ECMO foi mais usada nos menores valores da Saturação de O 2 pré-ductal • A sobrevida global diminuiu drasticamente com a diminuição dos valores da Sat O 2 préductal –veja figura 1.
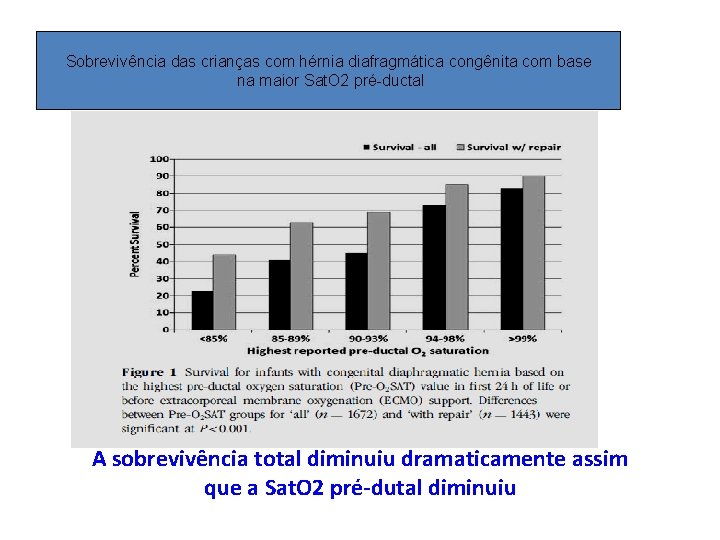
Sobrevivência das crianças com hérnia diafragmática congênita com base na maior Sat. O 2 pré-ductal A sobrevivência total diminuiu dramaticamente assim que a Sat. O 2 pré-dutal diminuiu
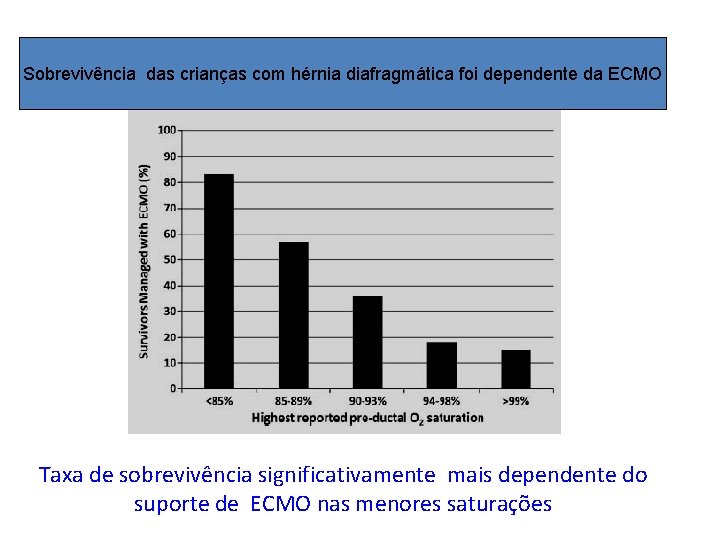
Sobrevivência das crianças com hérnia diafragmática foi dependente da ECMO Taxa de sobrevivência significativamente mais dependente do suporte de ECMO nas menores saturações
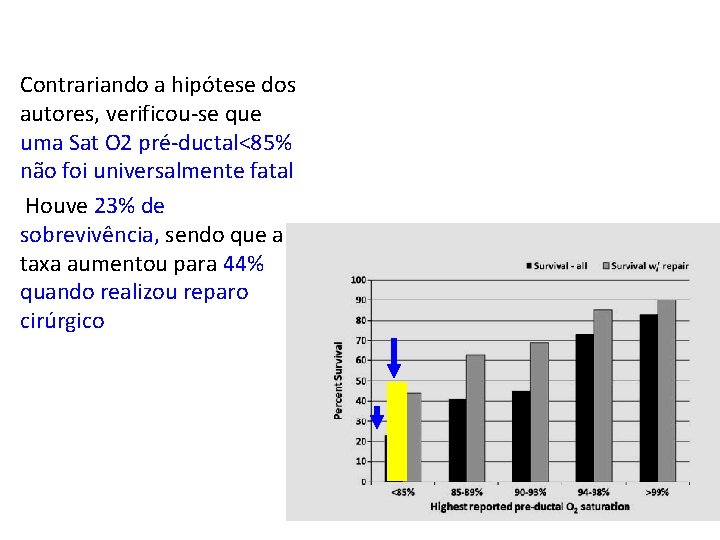
• Contrariando a hipótese dos autores, verificou-se que uma Sat O 2 pré-ductal<85% não foi universalmente fatal • Houve 23% de sobrevivência, sendo que a taxa aumentou para 44% quando realizou reparo cirúrgico

Resultados o O valor mais baixo de Sat. O 2 pré-ductal (29%) associado com a sobrevivência foi uma criança que estava sob suporte de ECMO o O valor mais baixo relatado dec. Sat. O 2 pré-ductal com a sobrevivência sem suporte em ECMO foi saturação de 52%

• Outros marcadores de oxigenação ou ventilação demonstraram influências semelhantes na taxa sobrevivência – com o decréscimo da Pa. O 2 – com o decréscimo do score Wilford Santa Rosa – com a elevação da Pa. CO 2 (vejam as figura 3 a-c)
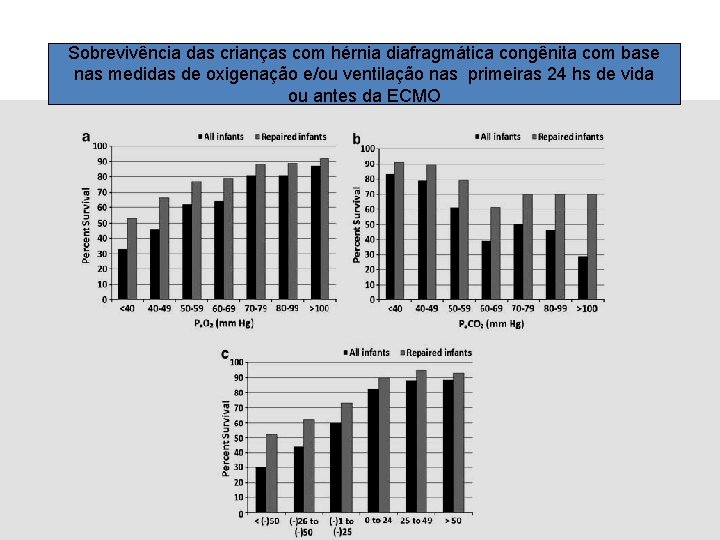
Sobrevivência das crianças com hérnia diafragmática congênita com base nas medidas de oxigenação e/ou ventilação nas primeiras 24 hs de vida ou antes da ECMO

• A regressão identificou quatro fatores que contribuem para aumento do risco de morte, incluindo ECMO, reparo de remendo (patch repair), score Wilford Hall Santa <0 e Sat. O 2 pré-ductal <85% (tabela 4)

Discussão • Cardiopatias graves, desordens cromossômicas e outras anormalidades severas aumentaram marcadamente o risco de mortalidade • Os resultados mostram que a Sat. O 2 pré-ductal < 85% não é necessariamente fatal • A intervenção mais agressiva (ECMO e reparo cirúrgico) no grupo que apresentou Sat. O 2 pré-ductal < 85% se associou a uma taxa de sobrevida duas vezes maior • Os resultados sugerem que a ausência de intervenção em pacientes que não atingem uma Sat. O 2 pré-ductal mínima poderá resultar em mortes desnecessárias

• Os RN com maior Sat. O 2 pré-ductal<85% representam o grupo de maior risco (96% receberam pacth repair). Cerca de 80% dos sobreviventes receberam ECMO, ficaram mais tempo hospitalizados e tiveram maior taxa de alta com oxigênio • O custo da internação por paciente sobrevivente foi maior para aqueles que apresentavam Sat. O 2 pré-ductal < 85% • Tal grupo representava pequena proporção dentre todos os pacientes (6% das crianças estudadas e <4% daqueles submetido a cirurgia), por isso não houve aumento significativo dos custos de internação com um todo • Já que a baixa Sat. O 2 pré-ductal não mostrou ser preditora de prognóstico, os autores avaliaram outros fatores relativos a oxigenação e ventilação e estes não se mostraram igualmente confiáveis para predizer o desfecho

• Os resultados do presente estudo diferem do estudo de Hoffman et al que relatou maior sobrevivência nos recémnascidos com hérnia diafragmática que apresentavam Pa. CO 2 <50 • A aceitação de relativa hipercapnia pode ajudar a minimizar a lesão pulmonar induzida pelo respirador. • Limitações do estudo: heterogeneidade em relação à severidade da doença, manejo ventilatório, suporte vasodilatador pulmonar e abordagem cirúrgica entre as Instituições

Conclusão • Sat. O 2 pré-ductal < 85% nas primeiras 24 horas de vida não foi uniformemente fatal • Intervenção agressiva incluindo reparo cirúrgico neste grupo de pacientes resultou em uma taxa de sobrevida de 44% • Limitar a intervenção baseando-se em valores de Sat. O 2 préductal pode resultar em mortes desnecessárias • Parâmetros utilizados largamente para avaliação da hipoplasia pulmonar apresentam limitações em seu valor preditivo

• Abstract • • • Objective: To analyze operative repair, extracorporeal membrane oxygenation (ECMO) and survival rates based on highest pre-ductal oxygen saturation (Pre-O 2 SAT) in a large infant cohort reported to Congenital Diaphragmatic Hernia Study Group Registry between 2000 and 2010. Study Design: Analyzed data included gestational age, birth weight, defect side and size, repair, ECMO use, survival and highest reported Pa. O 2 and Pre-O 2 SAT in first 24 h of life. We excluded 614 infants due to severe anomaly. Pre-O 2 SAT data were available for 1672 infants. Result: Among infants with highest Pre-O 2 SAT value <85%, survival (24/105=23%) and repair (55/105=52%) rates were significantly decreased compared with infants with higher values. Survival increased to 44% for infants with highest Pre. O 2 SAT<85% who underwent operative repair. Of these, 83% (20/24) required ECMO support compared with 15% (144/961) of survivors with Pre-O 2 SAT>99% (P<0. 001). The lowest reported Pre-O 2 SAT with survival was 32% and for survival without ECMO was 52%. Conclusion: A reported highest Pre-O 2 SAT<85% in the first 24 h of life was not uniformly fatal; but survival of infants with Pre-O 2 SAT<85% was associated with high ECMO use and prolonged hospitalization. Keywords: congenital diaphragmatic hérnia; survival; prediction; oxygen saturation

REFERÊNCIAS (em forma de links!) • Cannon C, Dildy GA, Ward R, Varner MW, Dudley DJ. A population-based study of congenital diaphragmatic hérnia in Utah: 1988– 1994. Obstet Gynecol 1996; 87: 959– 963. | Article | Pub. Med | • Colvin J, Bower C, Dickinson JE, Sokol J. Outcomes of congenital diaphragmatic hérnia: a population-based study in Western Australia. Pediatrics 2005; 116: e 356–e 363. | Article | Pub. Med | ISI | • Stege G, Fenton A, Jaffray B. Nihilism in the 1990 s: the true mortality of congenital diaphragmatic hérnia. Pediatrics 2003; 112: 532– 535. | Article | Pub. Med | ISI | • Wung JT, Sahni R, Moffitt ST, Lipsitz E, Stolar CJ. Congenital diaphragmatic hérnia: survival treated with very delayed surgery, spontaneous respiration, and no chest tube. J Pediatr Surg 1995; 30: 406– 409. | Article | Pub. Med | ISI | CAS | • Boloker J, Bateman DA, Wung JT, Stolar CJ. Congenital diaphragmatic hérnia in 120 infants treated consecutively with permissive hypercapnea/spontaneous respiration/elective repair. J Pediatr Surg 2002; 37: 357– 366. | Article | Pub. Med | ISI |
• Bohn D. Congenital diaphragmatic hérnia. Am J Respir Crit Care Med 2002; 166: 911– 915. | Article | Pub. Med | ISI | • Kays DW, Langham Jr MR, Ledbetter DJ, Talbert JL. Detrimental effects of standard medical therapy in congenital diaphragmatic hérnia. Ann Surg 1999; 230: 340– 348; discussion 348– 351. | Article | Pub. Med | ISI | CAS | • Downard CD, Jaksic T, Garza JJ, Dzakovic A, Nemes L, Jennings RW, Wilson JM. Analysis of an improved survival rate for congenital diaphragmatic hérnia. J Pediatr Surg 2003; 38: 729– 732. | Article | Pub. Med | ISI | • Frenckner B, Ehren H, Granholm T, Linden V, Palmer K. Improved results in patients who have congenital diaphragmatic hérnia using preoperative stabilization, extracorporeal membrane oxygenation, and delayed surgery. J Pediatr Surg 1997; 32: 1185– 1189. | Article | Pub. Med | ISI | CAS | • Hoffman SB, Massaro AN, Gingalewski C, Short BL. Survival in congenital diaphragmatic hérnia: use of predictive equations in the ECMO population. Neonatology 2011; 99: 258– 265. | Article | Pub. Med | • Tsao K, Lally KP. The Congenital Diaphragmatic Hernia Study Group: a voluntary international registry. Semin Pediatr Surg 2008; 17: 90– 97. | Article | Pub. Med |

• Schultz CM, Di. Geronimo RJ, Yoder BA. Congenital diaphragmatic hérnia: a simplified postnatal predictor of outcome. J Pediatr Surg 2007; 42: 510– 516. | Article | Pub. Med | • Graziano JN. Cardiac anomalies in patients with congenital diaphragmatic hérnia and their prognosis: a report from the Congenital Diaphragmatic Hernia Study Group. J Pediatr Surg 2005; 40: 1045– 1049; discussion 1049– 1050. | Article | Pub. Med | • Sweed Y, Puri P. Congenital diaphragmatic hérnia: influence of associated malformations on survival. Arch Dis Child 1993; 69: 68– 70. | Article | Pub. Med | • Raval MV, Wang X, Reynolds M, Fischer AC. Costs of congenital diaphragmatic hérnia repair in the United States-extracorporeal membrane oxygenation foots the bill. J Pediatr Surg 2011; 46: 617– 624. | Article | Pub. Med | • Logan JW, Cotten CM, Goldberg RN, Clark RH. Mechanical ventilation strategies in the management of congenital diaphragmatic hérnia. Semin Pediatr Surg 2007; 16: 115– 125. | Article | Pub. Med |

Consultem também Hérnia diafragmática congênita Autor(es): Paulo R. Margotto, Martha G. Dias, Samiro Assreuy, Evely Mirela F. França Fatores prognósticos e sobrevida em recém-nascidos com hérnia diafragmática congênita(HDC) Autor(es): Luis R. Longo dos Santos e cl. Apresentação: Lauro Francisco Felix Júnior Crescimento do pulmão fetal na hérnia diafragmática congênita Autor(es): Bargy F, Beaudoin S, Barbet P (França)

Dr. Paulo R. Margotto, Ddas Nathalia Caetano, Marcela Furiatti e Yume Lais
- Slides: 26