9 Febbraio 2019 Dott ssa Francesca Caselli UO

9 Febbraio 2019 Dott. ssa Francesca Caselli UO malattie Infettive Rimini 15/01/19

Le Infezioni Sessualmente Trasmesse (IST) costituiscono un gruppo di malattie infettive molto diffuse che interessano milioni di individui ogni anno. In Italia sono attive due sorveglianze sentinella • una basata su centri clinici attiva dal 1991 (segnala tutte le persone con una diagnosi confermata di IST) • e una basata su laboratori di microbiologia clinica attiva dal 2009 (segnala le persone che si sottopongono a test di laboratorio per Chlamydia trachomatis, Trichomonas vaginalis e Neisseria gonorrhoeae), entrambe coordinate dal Centro Operativo AIDS (COA) dell’Istituto Superiore di Sanita.

Perché è importante? Dal 1° Gennaio 1991 al 31 Dicembre 2015: 115. 000 nuovi casi/anno IST • Aumenta progressivamente, tra il 2010 e il 2015, il numero delle persone con una IST confermata • Si è stabilizzato il numero di stranieri con una IST confermata negli ultimi dieci anni • Aumentano del 153% le segnalazioni di condilomi ano-genitali tra il 2004 e il 2015 • Aumentano costantemente dal 2008 i casi di infezione da Chlamydia trachomatis • Le giovani donne tra i 15 e i 24 anni mostrano la più alta prevalenza di infezione da Chlamydia trachomatis rispetto alle donne di età superiore • Dopo il 2000, i casi di sifilide I-II sono aumentati del 350% rispetto agli anni Novanta • Lieve aumento dei casi di sifilide latente e di gonorrea negli ultimi cinque anni • Aumenta tra il 2008 e il 2015 la percentuale di HIV positivi tra le persone con una IST confermata • Nel 2015, la prevalenza di HIV tra le persone con una IST confermata e stata circa sessanta volte più alta di quella stimata nella popolazione generale italiana
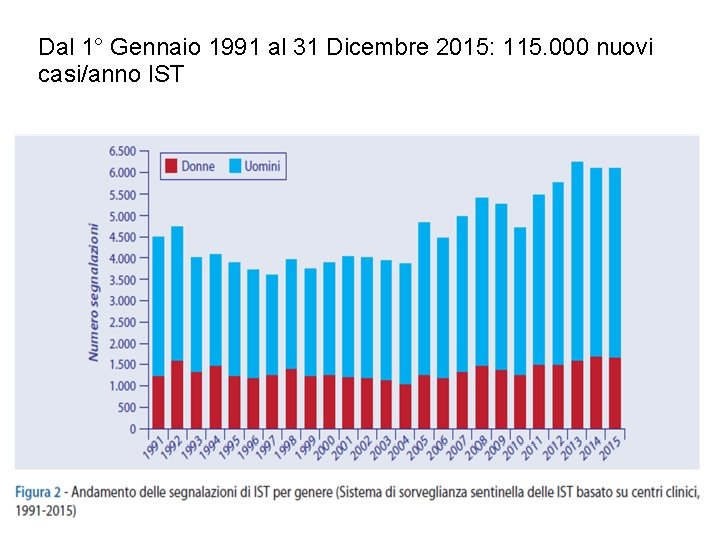
Dal 1° Gennaio 1991 al 31 Dicembre 2015: 115. 000 nuovi casi/anno IST 15/01/19
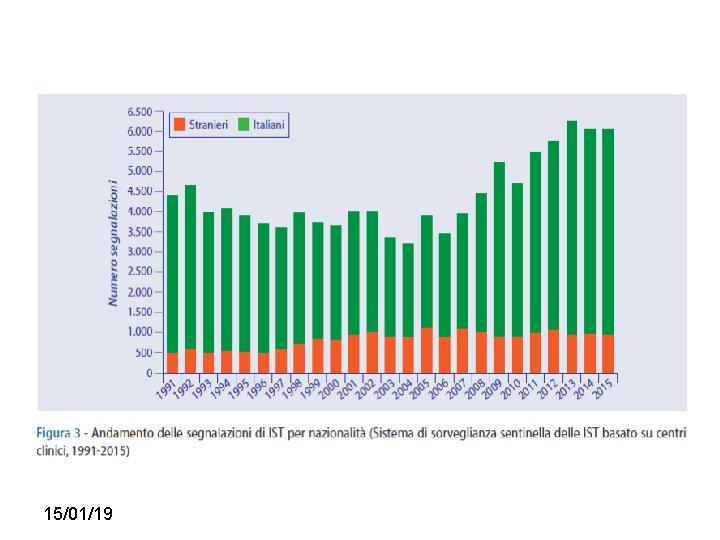
15/01/19
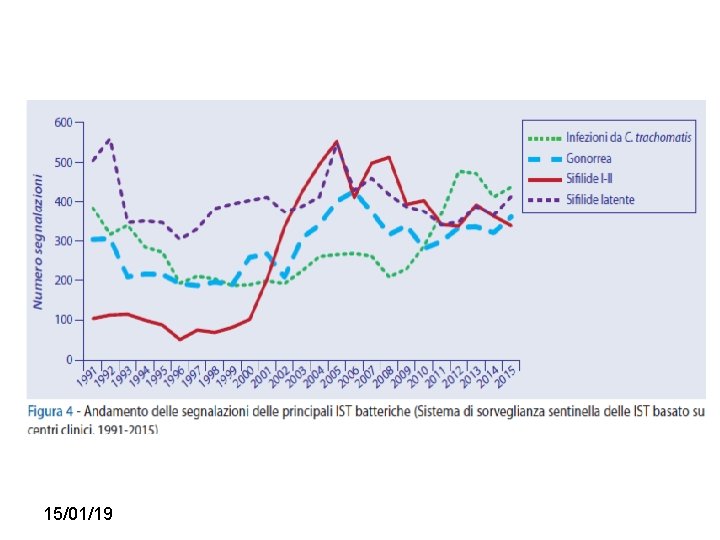
15/01/19

Azioni possibili • Incrementare le attività di informazione sulle IST (sintomi, segni e complicanze delle IST) • Educare alla salute sessuale attraverso le regole del sesso sicuro che prevedono un uso corretto del condom, una riduzione del numero dei partner sessuali, un uso consapevole dell’alcol e un non uso di sostanze stupefacenti • Favorire la diagnosi precoce e la prevenzione (favorire la vaccinazione anti-epatite B e anti-HPV; favorire l’estensione della vaccinazione anti-HPV ad altri sottogruppi oltre a quelli già previsti) • Migliorare il contact tracing e promuovere la terapia delle IST anche del partner • Favorire la diagnosi precoce attraverso l’offerta del test per Chlamydia trachomatis in donne giovani anche se asintomatiche • Incrementare l’offerta del test sierologico per sifi lide tra i soggetti con IST • Incrementare nella popolazione generale la consapevolezza del ruolo delle IST nella trasmissione/acquisizione dell'HIV • Aumentare il testing HIV e promuovere l’utilizzo del preservativo tra i soggetti con IST • Aumentare la proposta e l’effettuazione del test HIV tra le persone con una IST confermata attraverso un counseling mirato • Elaborare un piano nazionale pluriennale per la prevenzione delle IST, nonchè attivare programmi di sorveglianza dei comportamenti

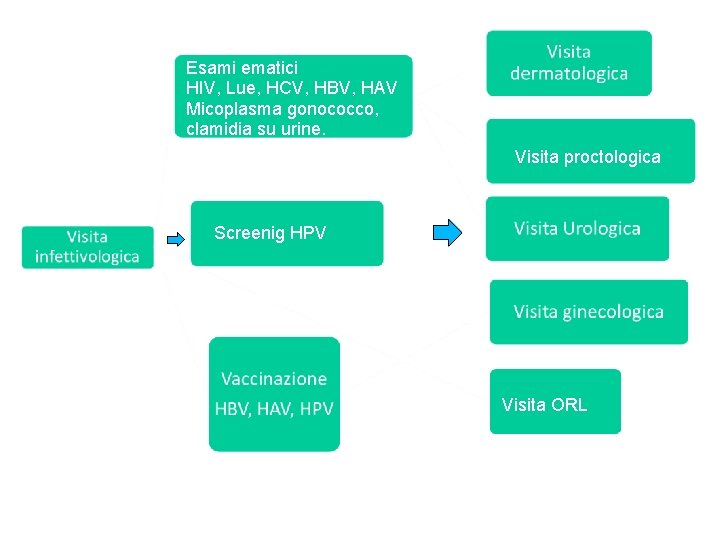
Esami ematici HIV, Lue, HCV, HBV, HAV Micoplasma gonococco, clamidia su urine. Visita proctologica Screenig HPV Visita ORL

B 01: sono escluse dalla partecipazione al costo le prestazioni finalizzate alla prevenzione della diffusione dell’infezione da HIV limitatamente all’accertamento dello stato di infezione, in favore dei soggetti appartenenti a categorie a rischio, con comportamenti a rischio o incidentalmente esposti a rischio di infezione” P 01: Prestazioni specialistiche finalizzate alla tutela della salute collettiva, disposte a livello locale in caso di situazioni epidemiche (ex art. 1 comma 4 lett. b del D. Lgs. 124/1998 – seconda parte)

Sifilide



Sifilide



15/01/19


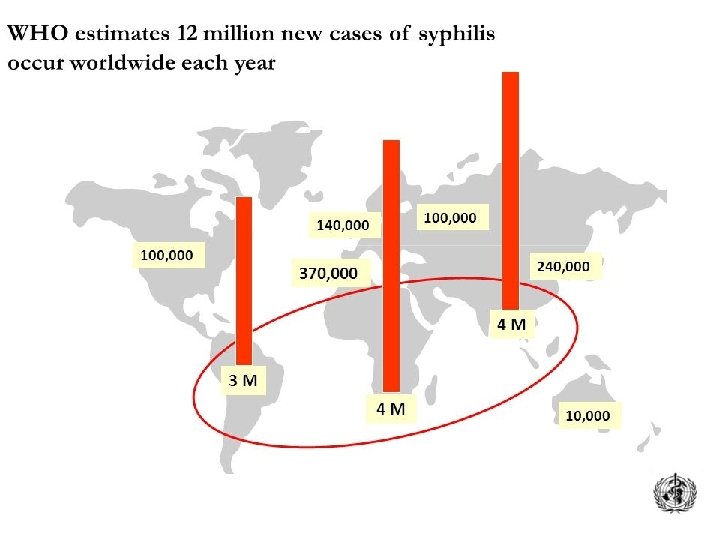

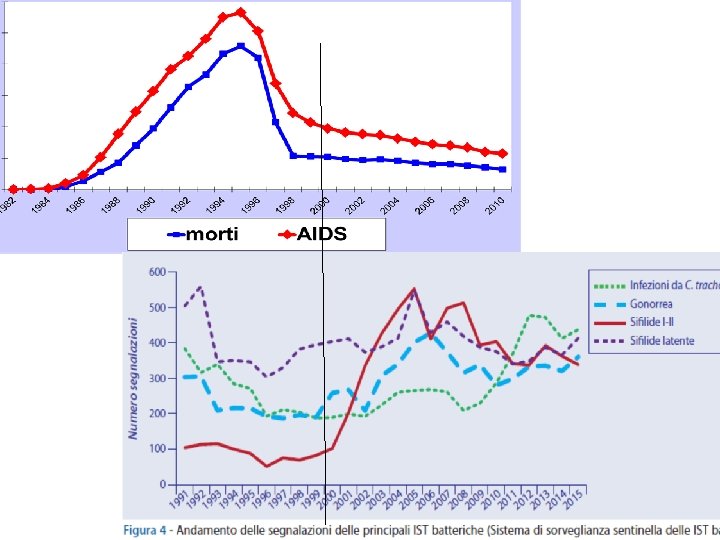
Con una incidenza annuale di 12 milioni di nuovi malati nel mondo, la sifilide è, dopo l’AIDS, l’IST con il più alto tasso di mortalità.




PATOGENESI Ingresso dei Treponemi attraverso la mucosa, anche intatta, o soluzioni di continuo della cute. Raggiungimento del sistema linfatico e quindi del torrente ematico Disseminazione sistemica con potenziale invasione di qualsiasi organo/tessuto

STORIA NATURALE La storia naturale della sifilide è abitualmente suddivisa in 4 fasi: 1. 2. 3. 4. LUE PRIMARIA LUE SECONDARIA LUE LATENTE (PRECOCE e TRADIVA) LUE TERZIARIA

SIFILIDE PRIMARIA INCUBAZIONE: 3 settimane (3 -90 gg) dal contagio SIFILOMA PRIMARIO: -si forma in corrispondenza del punto di penetrazione dei Treponemi: genitali esterni, labbra, cavo orale, areole mammarie, perineo, cervice, canale -papula ulcera non dolorosa rivestita di scarso essudato sieroso al cui interno si possono individuare i Treponemi -lesioni singole o multiple (soprattutto se HIV positivi) -adenopatia satellite -tende a risolversi spontaneamente in 3 -6 settimane; nei pazienti HIV positivi può persistere più a lungo



SIFILIDE SECONDARIA Dopo 2 -12 settimane (media di 6 settimane) dal contagio Talora è ancora presente il sifiloma primario. Fase SISTEMICA della malattia, dovuta alla massima concentrazione nell’organismo di Treponemi che dal torrente ematico si distribuiscono potenzialmente a tutti gli organi e tessuti (cute e mucose, linfonodi, SNC, fegato, rene)

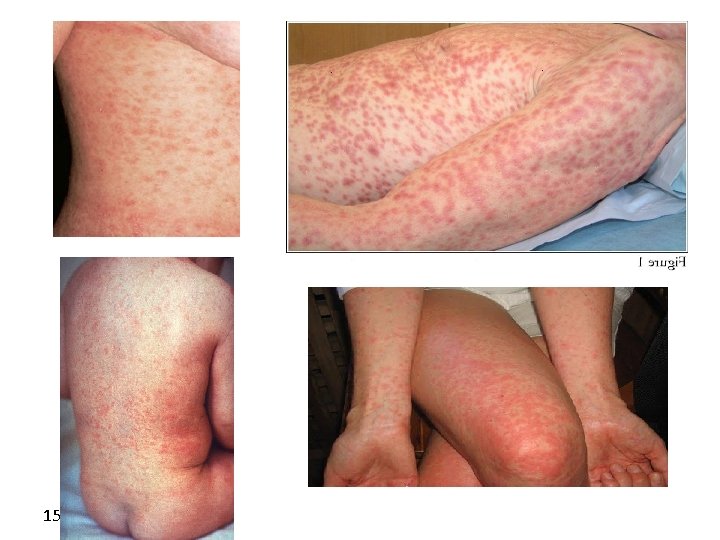
SIFILIDE SECONDARIA Manifestazioni cliniche CUTE e MUCOSE -lesioni non pruriginose tipo macule, maculo-papule, pustole al cui interno si trovano i Treponemi -esordio al tronco e agli arti superiori bilateralmente con successiva estensione a tutta la superficie corporea. Tipica la localizzazione palmo-plantare -possono coinvolgere anche le labbra, la cavità orofaringea, lingua, vulva, vagina, glande -il coinvolgimento del follicolo pilifero determina ALOPECIA o diradamento delle sopracciglia -perdurano da pochi gg a 8 settimane
15/01/19


SIFILIDE SECONDARIA Manifestazioni cliniche SINTOMI SISTEMICI -febbricola -malessere generalizzato -disappetenza e calo ponderale -artralgie -linfoadenite dolente generalizzata SNC - asintomatico nell’ 80% circa dei casi - cefalea, meningismo - meningite acuta (1%-2%) -coinvolgimento dei nervi cranici (II e VIII) -disturbi visivi e uditivi

SIFILIDE SECONDARIA Manifestazioni cliniche RENE -proteinuria e/o ematuria per una glomerulonefrite da immunocomplessi FEGATO -epatite TRATTO GASTRO-ENTERICO -lesioni ulcerative ARTICOLAZIONI/OSSA -sinovite, periostite, osteite OCCHIO -uveite (5%-10% dei casi, soprattutto HIV +)

SIFILIDE LATENTE Fase in cui NON vi sono manifestazioni cliniche di malattia ma i test sierologici risultano positivi A) Lue latente precoce (se nell’anno precedente hanno avuto sieroconversione, sintomi di lue primaria o secondaria, partner con lue): sono possibili recidive di lue secondaria B) Lue latente tardiva: improbabili recidive di lue secondaria Il 90% delle recidive si manifesta entro il primo anno dal contagio. Le manifestazioni sono soprattutto mucocutanee e tendono a ridursi progressivamente di intensità

SIFILIDE LATENTE Una donna gravida affetta da lue latente, anche se asintomatica, può trasmettere l’infezione al feto sottoporre a screening per la sifilide tutte le donne gravide, soprattutto durante il I e III trimestre!

SIFILIDE TERZIARIA Malattia infiammatoria lentamente progressiva che interessa circa 1/3 dei pazienti affetti da lue e NON TRATTATI, manifestandosi dopo anni dal contagio: neurolue cardiovascolare gomme luetiche (lue terziaria benigna): lesioni granulomatose a carico di ossa, mucose, cute, fegato.


SIFILIDE CONGENITA Lo sviluppo placentare permette il passaggio di T. pallidum in genere solo dopo la 16 a settimana di gestazione. La trasmissione materno-fetale può avvenire in qualsiasi fase della malattia la madre si trovi. La percentuale di trasmissione verticale è: 70 -100% nella sifilide primaria o secondaria 40 -83% nella sifilide latente precoce 2, 5 -10% nella infezione latente tardiva

Il trattamento tempestivo della madre abolisce virtualmente il rischio di trasmissione verticale purchè l'intervallo tra l'inizio della terapia ed il parto sia > 4 sett. Se contagio: 25%: morte in utero 25 -30%: morte dopo la nascita 50%: sopravvivono ma manifestano segni di infezione nel 40 -50%

SIFILIDE CONGENITA 1. o o o 1. o o SIFILIDE CONGENITA PRECOCE: primi 2 anni di vita CUTE: infiltrati diffusi, placche, vescicole, papule, bolle, rash desquamativo soprattutto palmo-plantare e peri-orale MUCOSE: placche cavo orale, mucosa nasale faringea OSSO: malformazioni (osteiti, osteoperiostiti soprattutto delle ossa lunghe) OCCHIO: iriti, corioretiniti, neurite ottica FEGATO/RENE/SNC: focolai d’infiltrazione SIFILIDE CONGENITA TARDIVA: Spesso si ha la sola positività sierologica, in assenza di segni clinici Manifestazioni oculari (cheratite interstiziale) o osteoarticolari (malformazioni: naso “a sella”) Anomalie dentarie (denti di Hutchinson o a semi-luna) Anomalie acustiche: ipoacusia


DIAGNOSI • Microscopia diretta in campo oscuro o mediante immunofluorescenza diretta di T. pallidum dalle lesioni in fase florida • Indagini sierologiche 1) test non treponemici (VDRL, RPR) identificano le Ig. M ed Ig. G reaginiche compaiono durante la lue, cimentando il siero del paziente con un antigene cardiolipinico. 2) test treponemici (FTA-abs e TPHA) identificano le Ig. M ed Ig. G specifiche anti-Treponema, cimentando il siero del paziente direttamente con T. pallidum

NON TREPONEMICI rischio di falsi positivi (virosi, connettiviti, sarcoidosi) e falsi negativi il titolo si riduce durante la malattia, tendendo a negativizzarsi nelle fasi più avanzate della stessa anche in sogg. non trattati usati come test di screening o per monitorare la risposta alla terapia TREPONEMICI Più specifici ma più costosi Usati come test di conferma ai test di screening Diagnosi di lue congenita 1)Identificazione dell’antigene treponemico Mediante immunofluorescenza su campione di aspirato rinofaringeo o cordone ombelicale 2) Ricerca nel bimbo di Ig. M specifiche anti. Treponema

La mortalità della sifilide non trattata va dall’ 8 al 14%

TRATTAMENTO Il trattamento con la penicillina a lunga durata d’azione (long acting) è preferibile a causa del lungo periodo di riproduzione del treponema che è intorno 30 -33 ore. Non ci sono ad oggi evidenze di R alla penicillina L’efficacia di questa terapia sul controllo dell’infezione e del contagio (ma ovviamente non su eventuali danni d’organi già determinatisi) è stata confermata da molteplici casi studio, da trial clinici e da cinquant’anni di esperienza clinica. Oltre al trattamento antibiotico, la persona infetta deve astenersi da qualunque attività sessuale con nuovi partner fino alla completa guarigione delle ferite. Inoltre, è necessario effettuare test diagnostici e trattamento anche sui partner sessuali del paziente. Una pregressa infezione non conferisce l’immunità permanente a un soggetto guarito che è esposto a un possibile nuovo contagio.

TRATTAMENTO Diaminocillina - Benzilpenicillina Benzatina • LUE PRIMARIA: 2, 4 MU im x 1 dose • LUE SECONDARIA: 2, 4 MU im x 1 dose • LUE LATENTE precoce (<1 aa): 2, 4 MU im x 1 dose • LUE LATENTE TARDIVA: 2, 4 MU im x 3 dosi (in totale 7, 2 MU) • NEUROLUE: Penicillina G ev

DISCUSSIONE • La percentuale dei casi di sifilide continua ad aumentare nel 2016 soprattutto nelle categorie di rischio dei maschi omosessuali • Questo aumento (come quello per gonorrea ed HIV) è dovuto a fattori di comportamento sessuale ma anche alla più diffusa abitudine a sottoporsi al test HIV di questa categoria. • Quindi comportamenti ad alto rischio anche in un contesto di adattamento all’infezione da HIV caratterizzano questa categoria di MSM • L’introduzione della Pr. Ep potrebbe influenzare le tendenze future dovute all’insieme dei cambiamenti del comportamento sessuale ed all’aumento dei controlli effettuati nell’ambito della prescrizione della Pr. Ep.
15/01/19

Trasmissione La sifilide acquisita l’infezione viene in genere contratta per contagio diretto sessuale con individui infetti, i treponemi si moltiplicano nel punto di ingresso, i germi si possono diffondere ai linfonodi e invadere il torrente circolatorio. La sifilide può essere trasmessa oltre che per contagio sessuale (sifilide acquisita) anche da una madre infetta al feto (sifilide congenita) per via transplacentare o durante il passaggio nel canale del parto (sifilide connatale). Si sviluppa in diversi stadi, ciascuno caratterizzato da sintomi e decorso diverso. Dal momento che alcune fasi della malattia hanno un lungo decorso senza manifestazioni cliniche evidenti, è possibile un’evoluzione progressiva in assenza di diagnosi e terapia. Se non è trattata adeguatamente, la sifilide può causare danni al sistema nervoso e ai vasi arteriosi, disordine mentale e morte. Grazie a un semplice test diagnostico e all’elevata efficacia dell’antibioticoterapia, è oggi un’infezione potenzialmente controllabile dai sistemi di sanità pubblica.

Clinica La malattia evolve in diversi stadi in assenza di trattamento: dopo l’infezione si ha un periodo di incubazione che oscilla fra 10 e 90 giorni. STADIO PRIMARIO Si sviluppa la lesione primaria, il sifiloma o chancre; a volte presenti più pustole. Normalmente la ferita è tonda, piccola ed indolore e compare nel punto in cui avviene l’infezione batterica. • Dura 3 -6 settimane e guarisce da sola. • Se non trattata la malattia evolve verso il secondo stadio.

STADIO SECONDARIO • Compare dopo la scomparsa del sifiloma; • è caratterizzato dalla diffusione ematogena dei treponemi. Inizia con l’insorgenza in più punti di un’eruzione cutanea (roseola o papulomatosi sifilitica) che non è accompagnata da prurito e può manifestarsi quando la ferita è scomparsa o anche settimane dopo. L’eruzione è solitamente rossastra o bruna, con macchie sui palmi delle mani e dei piedi o in altre parti del corpo. A volte le macchie sono diverse e ricordano eruzioni tipiche di altre malattie. Anche senza alcun trattamento, l’eruzione sparisce da sola. Sono inoltre tipici di questo stadio febbre, ingrossamento dei linfonodi, mal di gola, alopecia a chiazze, cefalea, calo ponderale, mialgie, stanchezza.

Sifilide avanzata (stato latente e terziaria) Alla scomparsa dei sintomi del secondo stadio, la persona è ancora malata anche se non mostra più i sintomi evidenti. In questa fase, possono iniziare i danni agli organi interni (cervello, nervi, occhi, cuore e vasi sanguigni, fegato, ossa e articolazioni) che si possono manifestare anche a distanza di decenni. I danni neurologici possono essere presenti già nel secondo stadio (sifilide neurale). Una volta che la sifilide entra nel terzo stadio, l’individuo perde la capacità di controllare i movimenti muscolari, può avere delle paralisi, confusione mentale, cecità graduale e sviluppo di demenza. Il danno può essere tanto serio da portare alla morte. Le persone affette da sifilide terziaria non sono contagiose.

SIFILIDE CONGENITA L’infezione può essere trasmessa al feto causando morte in utero (40 per cento dei casi) o la nascita di un bimbo già infetto, con sifilide congenita (70 per cento dei casi). Il rischio di trasmissione è basso prima del III mese di gravidanza e aumenta con il progredire della gestazione. E' determinante lo stadio della sifilide della mamma. Nelle donne non trattate la percentuale di trasmissione verticale è: 70 -100% nella sifilide primaria o secondaria 40 -83% nella sifilide latente precoce 2, 5 -10% nella infezione latente tardiva Il trattamento tempestivo della madre abolisce virtualmente il rischio di trasmissione verticale purchè l'intervallo tra l'inizio della terapia ed il parto sia > 4 sett. 15/01/19

La gravità dell'infezione fetale non trattata è tanto maggiore quanto più precoce è l'infezione. Le conseguenze oltre la sifilide congenita comprendono complicanze ostetriche: aborto tardivo, morte in utero, idrope fetale, parto pretermine e natimortalità. I segni precoci sono lesioni cutanee caratteristiche, linfoadenomegalia, epatosplenomegalia, rallentamento della crescita, rinorrea striata di sangue, ragadi periorali, meningite, coroidite, idrocefalo, convulsioni, disabilità intellettiva, osteocondrite e pseudoparalisi (atrofia di Parrot del neonato). Segni più tardivi sono ulcere gommose, lesioni periostali, paresi, tabe, atrofia ottica, cheratite interstiziale, ipoacusia percettiva, e deformazioni dentarie. L


Prevenzione Le infezioni sessualmente trasmissibili, e quindi anche la sifilide, possono essere trasmesse solo da un partner infetto a uno non infetto durante l’atto sessuale. Una buona misura di prevenzione è quindi l’uso di preservativi di lattice. Tuttavia, le ferite e le ulcere cutanee possono trasmettere l’infezione anche durante il sesso orale o qualunque altro contatto cutaneo con le zone infette. È dunque necessario fare attenzione a qualunque sintomo visibile. La scomparsa dei sintomi non è però indice dell’assenza di malattia, che anzi può essere in una fase progressiva verso lo stadio latente. Solo un’efficace azione di educazione a comportamenti sessuali responsabili e il ricorso ai servizi di salute per una diagnosi e trattamento precoci possono prevenire la trasmissione dell’infezione stessa. Per identificare i partner a rischio, i Cdc raccomandano di considerare i tre mesi precedenti la comparsa dei sintomi della sifilide primaria e/o i sei mesi precedenti la comparsa dei sintomi di quella secondaria e almeno un anno per la sifilide latente. Tutti i pazienti cui è stata diagnosticata la sifilide devono sottoporsi al test per il virus Hiv.

Diagnosi La diagnosi di sifilide può essere effettuata utilizzando l’analisi al microscopio di materiali prelevati da una escoriazione o da una ferita del paziente. Il Treponema ha una morfologia ben distinta e riconoscibile, specie utilizzando il microscopio ottico in campo oscuro. La presenza del batterio nel sangue può essere evidenziata anche con un semplice test sierologico. Il livello di anticorpi, infatti, tende poi a diminuire fino a scomparire, rendendo il soggetto nuovamente sensibile e suscettibile all’infezione. Normalmente, vengono effettuati due tipi di test: • Non treponemici come il Venereal Disease Research Laboratory (VDRL) e il Rapid Plasma Reagin (RPR) • Treponemici come il Fluorescent Treponemal Antibody Absorbed (FTAABS) e T. pallidum Particle Agglutination (TP-PA).

Test non treponemici VDRL (Venereal Disease Research Laboratory) e RPR (Rapid Plasma Reagin). I test non specifici per il Treponema sono diretti contro un antigene lipoideo che deriva dal batterio o dalla sua interazione con l’ospite; sono di ampio impiego in quanto poco costosi e di facile esecuzione, ma possono dare esito falsamente positivo che richiede l’effettuazione di un test Treponema-specifico per la conferma. Una falsa positività ai test non specifici si osserva talvolta in caso di malattie infettive (malaria, tubercolosi, febbri virali, tripanosomiasi, lebbra) e in altre condizioni (collagenopatie, gravidanza, età avanzata, tossicodipendenza). La VDRL si positivizza 3 -5 settimane dopo l’infezione.

Test treponemici TPHA (Treponema Pallidum Hemoagglutination Assay) e TPPA (Treponema Pallidum Particle Assay) I test specifici sono più impegnativi in termini di attrezzature e di competenza degli operatori. La loro positività persiste per tutta la vita. Recentemente sono diventati disponibili test specifici di nuova generazione di tipo ELISA destinati all’impiego su vasta scala.

La bassa percentuale di sifilide tra le donne, invece, è importante se si considerano le conseguenze devastanti della malattia in gravidanza. Con una incidenza annuale di 12 milioni di nuovi malati nel mondo, la sifilide è, dopo l’AIDS, l’IST con il più alto tasso di mortalità.

15/01/19

L’Oms sottolinea che la strategia adottata si deve basare soprattutto sulla prevenzione, con la promozione di campagne informative sulle Ist e sui fattori di rischio e di attività di educazione alla salute sessuale (es. usare correttamente il condom, limitare il numero di partner). L’informazione e l’educazione si devono accompagnare comunque anche a misure di identificazione sia delle persone infette che non mostrano sintomi (per esempio con lo screening di alcune categorie, come le donne in gravidanza), sia dei loro partner sessuali. Un problema cruciale è la gestione del partner sessuale del paziente con diagnosi accertata, allo scopo di mettere in atto interventi di screening e di trattamento delle Ist volti anche a limitarne la diffusione. Oltre al trattamento dei sintomi, va messa in atto la prevenzione delle ricadute e la prevenzione della trasmissione delle Ist. Il trattamento delle Ist è un fattore cruciale per il controllo dell’infezione da Hiv. La cura tempestiva è molto importante, perché riduce l’infettività del paziente e limita i contagi (breaks the chain of transmission, secondo i dettami dell’Oms).

Il controllo e la prevenzione di queste infezioni rappresentano obiettivi prioritari (pdf 125 kb) di sanità pubblica, per vari motivi (3): l'elevato numero di persone che ogni anno acquisisce una Ist; la proporzione rilevante di soggetti asintomatici ma infetti ed infettanti; la maggiore diffusione in soggetti con comportamenti sessuali a rischio, come giovani adulti, pluripartner, maschi che fanno sesso con altri maschi (Msm) e chi ha rapporti sessuali in cambio di denaro; la maggiore suscettibilità biologica di alcuni soggetti, come le donne, che hanno un apparato genitale più complesso ed esteso nel quale i patogeni hanno una probabilità maggiore di stabilirsi e sono più spesso asintomatiche; gli adolescenti, che hanno tessuti genitali ancora immaturi e più recettivi ai patogeni; o gli individui portatori di stati di grave immunodeficienza; le gravi sequele e complicanze in caso di mancata o errata diagnosi e terapia, quali la cronicizzazione della malattia, la sterilità, la trasformazione oncogena, la sinergia con l'infezione da Hiv; la possibilità di prevenire e curare efficacemente buona parte di queste.

Secondo l’Oms, l’approccio complessivo per le Ist dovrebbe prevedere: un facile accesso ai servizi di diagnosi e cura un’accurata informazione sulle presentazioni cliniche delle IST e sulle possibili complicanze ed un’educazione alla salute sessuale (es. messaggi chiari sul corretto uso del condom) l’identificazione delle Ist attraverso l’approccio sindromico, un trattamento appropriato il trattamento anche del partner (partner notification) l’aumento e la facilitazione dell’offerta dei test di diagnosi per identificare anche i casi asintomatici la promozione del test Hiv la messa a punto dei servizi per migliorare la consapevolezza e la capacità dei giovani di prevenire le Ist specifiche misure di prevenzione e controllo delle Ist per i soggetti con comportamenti sessuali a rischio (es. giovani, omosessuali, tossicodipendenti, soggetti che fanno sesso in cambio di denaro) l’utilizzo di vaccini disponibili l’implementazione della sorveglianza dei comportamenti il coinvolgimento di tutte le parti in causa, sia del settore pubblico che del settore privato, per la prevenzione e il trattamento delle Ist.

Infezioni sessualmente trasmesse (IST)

• La nuova dicitura IST anziché MTS si riferisce al fatto che spesso hanno una modesta espressione clinica • oggi si conoscono oltre 30 diversi patogeni, tra batteri, virus, protozoi, funghi ed ectoparassiti, resposabili di Ist

Batteri Neisseria gonorrhoeae (gonorrea o infezione gonococcica) Chlamydia trachomatis (infezioni uro-genitali, anorettali e faringee da clamidia) Chlamydia trachomatis (sierotipi L 1, L 2, L 3) (linfogranuloma venereo) Treponema pallidum (sifilide primaria, secondaria e latente, sifilide neonatale) Haemophilus ducreyi (cancroide o ulcera venerea) Klebsiella (Calymmatobacterium) granulomatis (granuloma inguinale) Gardnerella vaginalis, Mycoplasma hominis, Ureaplasma urealyticum, Streptococco di gruppo B, Stafilococco aureus (infezioni batteriche non gonococciche e non clamidiali).

Virus dell’immunodeficienza umana (infezione da Hiv/Aids) Herpes simplex virus di tipo 2 e di tipo 1 (herpes genitale) Papillomavirus umano (Infezione cervicale, condiloma genitale, cancro della cervice uterina, della vulva, della vagina, dell’ano e del pene) Virus dell’epatite B e C (epatite, cirrosi, epatocarcinoma) Cytomegalovirus (infezioni a carico di cervello, occhio, apparato gastrointestinale) HHV-8 (sarcoma di Kaposi) Pox virus (mollusco contagioso).

Protozoi Trichomonas vaginalis (uretrite e vaginite) Funghi Candida albicans (vulvovaginite nella donna; balanopostite nell’uomo) Ectoparassiti Phtirus pubis (pediculosi del pube) Sarcoptes scabiei (scabbia)

Modalità di trasmissione delle Ist Gli agenti responsabili delle Ist si trasmettono attraverso qualsiasi tipo di rapporto sessuale (vaginale, anale, orale) per contatto con i liquidi organici infetti (sperma, secrezioni vaginali, sangue, saliva). Inoltre, si possono trasmettere attraverso il sangue (es. trasfusioni, contatto con ferite, scambio di siringhe, tatuaggi, piercing) o con i trapianti di tessuto o di organi (Hiv, Hbv, Hcv, Sifilide), ed infine, per passaggio diretto dalla madre al feto o al neonato durante la gravidanza, il parto, o l’allattamento (es. Hiv, virus dell’epatite B, herpes genitale, sifilide, gonorrea, clamidia).
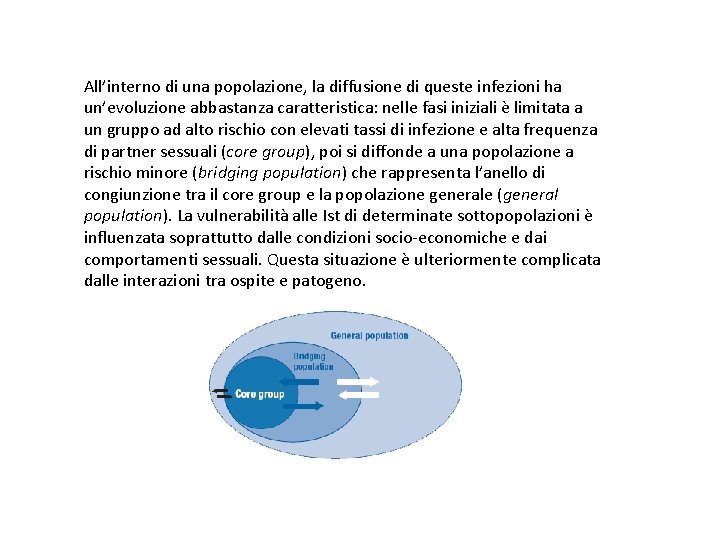
All’interno di una popolazione, la diffusione di queste infezioni ha un’evoluzione abbastanza caratteristica: nelle fasi iniziali è limitata a un gruppo ad alto rischio con elevati tassi di infezione e alta frequenza di partner sessuali (core group), poi si diffonde a una popolazione a rischio minore (bridging population) che rappresenta l’anello di congiunzione tra il core group e la popolazione generale (general population). La vulnerabilità alle Ist di determinate sottopopolazioni è influenzata soprattutto dalle condizioni socio-economiche e dai comportamenti sessuali. Questa situazione è ulteriormente complicata dalle interazioni tra ospite e patogeno.

La diagnosi convenzionale si basa sugli esami di laboratorio (per i dettagli sulle singole malattie, leggi gli argomenti di salute dedicati su Epi. Centro). I Cdc raccomandano per esempio che tutte le donne sessualmente attive effettuino a partire dai 26 anni un test annuale per la clamidia in considerazione che questa indagine può dimezzare l’incidenza della malattia. Indagini di laboratorio annuali per clamidia, sifilide, gonorrea e Hiv sono raccomandate anche a tutti i maschi omosessuali. Tuttavia, specialmente nei Paesi con basse risorse e alta diffusione di Ist, questo approccio è troppo costoso o non disponibile. A partire dal 1990 l’Oms raccomanda, per i pazienti con segni e sintomi suggestivi di Ist, l’approccio sindromico che prende in considerazione l’associazione di più sintomi e segni utili per la diagnosi e che, oltre a essere scientificamente valido, offre l’opportunità di un intervento immediato ed efficace. Si basa su algoritmi e flowchartdi orientamento alla diagnosi e al trattamento ed è più accurato della diagnosi clinica e meno costoso di quella di laboratorio. Ha comunque dei limiti: per quanto riguarda per esempio il sintomo più frequente di Ist nella donna, la presenza di secrezioni vaginali, ha bassa specificità in caso di infezioni da gonorrea o da clamidia e si associa al rischio di sovratrattamento delle altre forme di infezioni vaginali. Dovrebbe inoltre essere corretto in base alla prevalenza delle principali Ist nelle diverse aree geografiche. Un notevole progresso nella diagnostica di laboratorio sarebbe offerto dalla disponibilità di test diagnostici rapidi e poco costosi proponibili come test di screening. La diagnosi di una Ist è più problematica durante l’adolescenza perché la malattia può essere asintomatica. Inoltre, lo stigma sociale e la difficoltà di accesso a servizi sanitari possono incidere negativamente sull’attitudine al controllo da parte degli adolescenti.

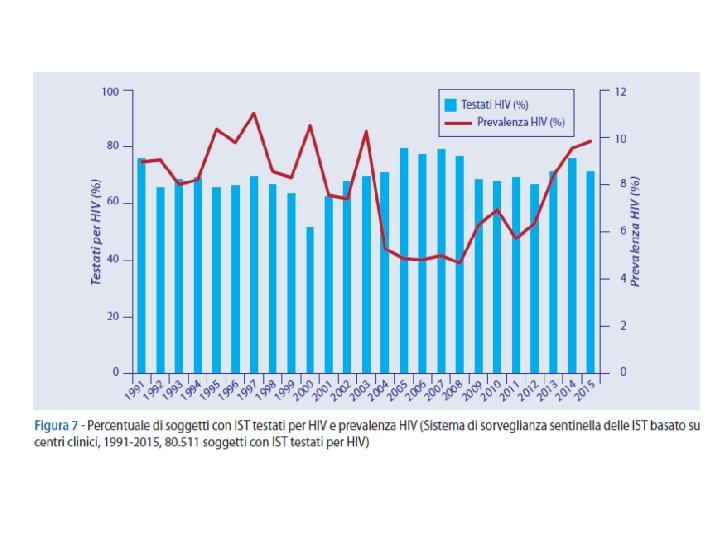
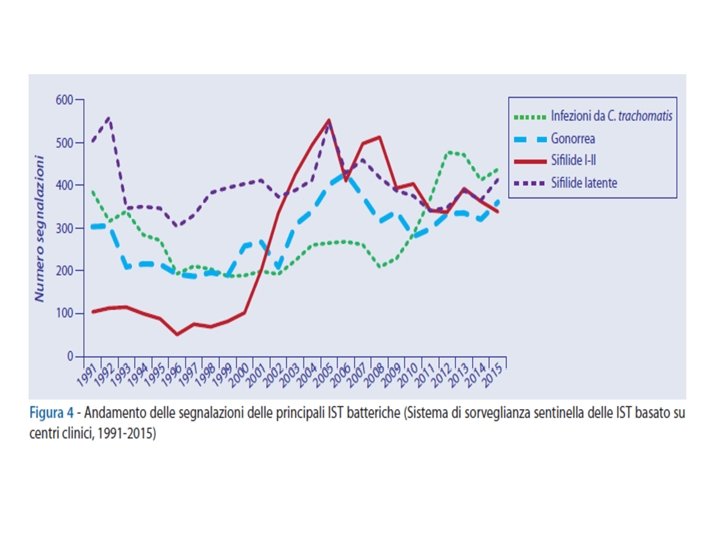
Aspetti epidemiologici In Italia 2 aprile 2015 - In Italia, la gonorrea, la sifilide e la pediculosi del pube sono le uniche Infezioni sessualmente trasmesse (Ist) a notifica obbligatoria per le quali sono disponibili dati nazionali. Per sopperire alla mancanza di dati sulle altre Ist, nel 1991 è stato avviato un Sistema di sorveglianza sentinella basato su centri clinici. Questo sistema, coordinato dal Centro operativo Aids (Coa) dell’Istituto superiore di sanità, prevede la collaborazione di una rete sentinella di 12 centri clinici pubblici altamente specializzati nella diagnosi e nella cura dei soggetti con Ist. I centri segnalano i pazienti con una diagnosi clinica di Ist confermata da appropriati test di laboratorio e raccolgono informazioni sociodemografiche e comportamentali, nonchè il sierostato Hiv. In questi anni, questo sistema ha consentito di conoscere l’andamento delle diagnosi di Ist in Italia, nonché di valutare la diffusione dell’infezione da HIV nei soggetti con una nuova Ist, soprattutto in popolazioni più a rischio (es. : stranieri, giovani, maschi che fanno sesso con maschi, ecc. ). Tuttavia, il Sistema ha fornito scarse informazioni su alcune Ist largamente diffuse nella popolazione generale, che sono spesso asintomatiche o non correttamente diagnosticate, come l’infezione da Chlamydia trachomatis (Ct), da Neisseria gonorrhoeae (Ng) e da Trichomonas vaginalis (Tv). Per questo motivo e per rispondere a recenti direttive internazionali in tema di sorveglianza e controllo delle Ist, dal primo aprile 2009 il Coa, in collaborazione con il Gruppo di lavoro infezioni sessualmente trasmesse (Glist) dell’Associazione microbiologi italiani (Amcli), ha avviato un secondo sistema di sorveglianza sentinella delle Ist basato su laboratori di microbiologia clinica. Sono incluse nella sorveglianza le seguenti Ist: infezione da Ct, da Tv e da Ng. Questa sorveglianza prevede la collaborazione di 13

Inserisci grafici dati da notiziario IST salvato nel desktop

I dati dei centri clinici Dal 1 gennaio 1991 al 31 dicembre 2013, il Sistema di sorveglianza ha segnalato un totale di 103. 028 nuovi casi di Ist. Il numero dei casi di Ist e rimasto stabile fino al 2004, con una media di 3994 casi di IST segnalati per anno; successivamente, dal 2005 al 2013, le segnalazioni (5235 casi medi per anno) hanno subito un incremento pari al 31, 1% rispetto al periodo 1991 -2004. I dati, riportati nel Notiziario Iss “Le Infezioni sessualmente trasmesse: i dati dei due Sistemi di sorveglianza sentinella attivi in Italia al 31 dicembre 2013” (volume 28, n. 2, febbraio 2015, pdf 3, 4 Mb) pubblicato a marzo 2015, indicano che le patologie più frequenti sono risultate essere i condilomi ano-genitali (40. 871 casi), la sifilide latente (9190 casi), le cervicovaginiti batteriche da agenti eziologici diversi da Ct, da Ng e da Tv (Ng-Nc) (8798 casi) e l’herpes genitale (7860 casi). Nelle donne, l’andamento dei casi di sifilide I-II è rimasto stabile fino al 1995, in seguito ha mostrato una riduzione fino al 1998 e un successivo aumento di quindici volte tra il 1998 e il 2008. Successivamente i casi di sifilide I-II hanno mostrato una stabilizzazione e una lieve riduzione fino al 2013. I casi di sifilide latente sono diminuiti fino al 1996 e successivamente, tra il 1996 e il 2005, sono aumentati di circa due volte, per poi diminuire fino al 2013. Le segnalazioni di cervicite gonococcica hanno mostrato una riduzione fino al 1999 e un aumento di sei volte tra il 1999 e il 2006; successivamente sono diminuite fino al 2011 e aumentate nuovamente negli ultimi anni, passando da 8 casi del 2011 a 26 del 2013. I casi di cervicite da Ct hanno mostrato una riduzione fino al 2000 e un successivo incremento di circa due volte e mezzo tra il 2000 e il 2013.

Il numero dei casi di cervicovaginiti Ng-Nc è diminuito progressivamente, passando dai 408 casi del 1991 ai 103 del 2012 per riaumentare nell’ultimo anno (128 casi nel 2013). Il numero annuo di segnalazioni di condilomi ano-genitali è lievemente diminuito sino al 2004, per poi mostrare un progressivo incremento raggiungendo il picco massimo nel 2013 con un aumento di quasi tre volte rispetto al 2004. L’herpes genitale ha mostrato un andamento costante delle segnalazioni tra il 1991 e il 2004 e un successivo aumento, raggiungendo il picco massimo nel 2011, con un aumento più che doppio rispetto al 2004. Negli ultimi due anni si è stabilizzato. Negli uomini, l’andamento dei casi di sifilide I-II è rimasto relativamente stabile fino al 2000. Dopo il 2000 i casi di sifilide I-II hanno evidenziato un aumento rilevante, di circa sei volte nel 2005 rispetto al 2000, successivamente una riduzione fino al 2012 e un nuovo incremento nel 2013 (365 casi segnalati). L’andamento dei casi di sifilide latente ha mostrato una riduzione fino al 1996, poi una ripresa delle segnalazioni fino al 2005, successivamente una riduzione fino al 2011 e un nuovo incremento nel 2013, con 276 casi segnalati. Le segnalazioni di gonorrea hanno mostrato una riduzione fino al 1999 e un successivo aumento di due volte tra il 1999 e il 2006, per poi diminuire lievemente fino al 2013. I casi di infezione da Ct hanno mostrato una riduzione fino al 2002 e un successivo aumento di tre volte tra il 2002 e il 2012. Nel 2013 il numero di segnalazioni è di nuovo in calo. Il numero dei casi di uretriti Ng-Nc è diminuito progressivamente, passando da 504 casi del 1991 a 146 del 2013. Il numero annuo di segnalazioni di condilomi ano-genitali è rimasto costante fino al 2004 per poi mostrare un progressivo incremento raggiungendo il picco massimo nel 2013 con un

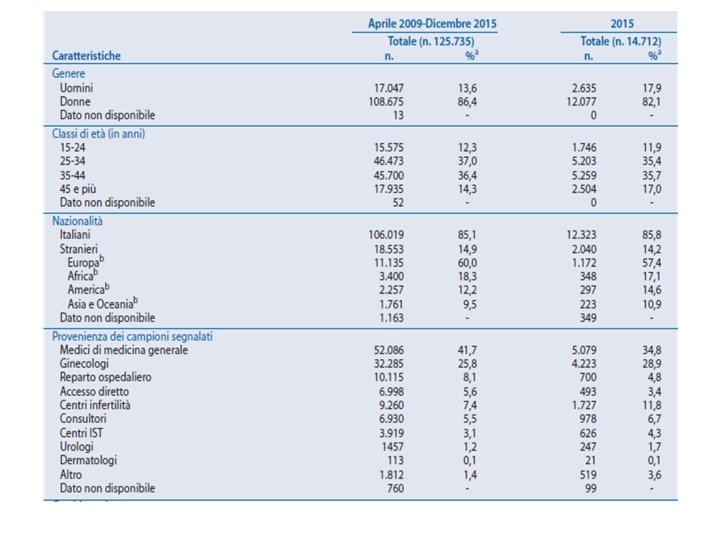
Per quanto riguarda l’infezione da Hiv nei soggetti con Ist, dei 103. 028 pazienti segnalati con una Ist, 71. 559 (69, 5%) hanno effettuato un test anti-Hiv al momento della diagnosi di Ist, e 52. 95 (7, 4%) sono risultati positivi. I dati dei laboratori di microbiologia clinica Dai dati disponibili nel Notiziario Iss, emerge che tra il 1 aprile 2009 e il 31 dicembre 2013 i laboratori di microbiologia clinica hanno segnalato 93. 403 campioni, analizzati per un'indicazione di approfondimento diagnostico per almeno una delle tre infezioni (Ct, Ng, Tv). L’infezione più diagnosticata sia tra le donne che tra gli uomini è stata quella da Ct (rispettivamente 2, 4% e 8, 4%), seguita, nelle donne dall’infezione da Tv (0, 8%) e negli uomini dall’infezione da Ng (2, 1%). In particolare, la prevalenza dell’infezione da Ct è risultata più elevata nei giovani con età compresa tra i 15 e i 19 anni rispetto ai soggetti con età maggiore a 19 anni (8, 2% vs 3, 1%). La prevalenza di Ct è risultata più elevata tra gli stranieri provenienti da altri Paesi europei rispetto agli italiani (3, 7% vs 3, 2%); tra gli individui provenienti dai centri Ist rispetto a tutti gli altri individui (11, 8% vs 2, 9%); tra i soggetti testati nei laboratori del Nord Italia rispetto ai soggetti testati nei laboratori del Centro-Sud Italia (4, 6% vs 1, 8%); tra le donne non gravide rispetto alle gravide (2, 8% vs 1, 2%); tra i soggetti con sintomi genito-urinari al momento del prelievo del campione rispetto agli asintomatici (4, 5% vs 2%); tra le donne che hanno riferito di utilizzare i contraccettivi orali rispetto a quelle che hanno dichiarato l’uso costante del condom da parte del partner (4, 9% vs 2, 9%); tra i soggetti che hanno riferito di aver avuto

Nell’intero periodo (aprile 2009 -dicembre 2013), la prevalenza dell’infezione da Tv e risultata pari allo 0, 7% (n. 606 casi): in particolare, 0, 1% tra gli uomini e 0, 8% tra le donne. In particolare, la prevalenza di Tv tra le donne è risultata più alta: tra quelle di età superiore a 44 anni rispetto alle più giovani (1, 6% vs 0, 7%); tra le straniere rispetto alle italiane (1, 5% vs 0, 6%); tra quelle provenienti dai consultori rispetto alle altre (1, 5% vs 0, 7%); tra quelle con sintomi genito-urinari al momento del prelievo del campione rispetto alle asintomatiche (1, 2% vs 0, 4%); tra quelle senza partner stabile da almeno 3 mesi rispetto a quelle con partner stabile da almeno tre mesi (1, 5% vs 0, 6%). Nell’intero periodo (aprile 2009 -dicembre 2013), la prevalenza dell’infezione da Ng e risultata pari allo 0, 5% (n. 258 casi): in particolare, 2, 1% tra gli uomini e 0, 1% tra le donne. Tra gli uomini, nell’intero periodo, la prevalenza di Ng è risultata più alta: provenienti dai centri Ist o dai reparti ospedalieri rispetto agli altri (6, 7% vs 1, 5%); tra gli uomini testati nei laboratori del Nord Italia rispetto a quelli testati nei laboratori del Centro-Sud Italia (3, 7% vs 1, 2%); tra quelli con sintomi genito-urinari al momento del prelievo del campione rispetto agli asintomatici (3, 7% vs 0, 4%); tra gli uomini con più di un partner sessuale negli ultimi sei mesi rispetto a quelli con nessuno o uno (5, 5% vs 0, 9%); tra gli uomini senza partner stabile da almeno tre mesi rispetto a quelli con partner stabile da almeno tre mesi (5, 9% vs 1, 0%).
- Slides: 84