123 La tuberculose Complexe Mycobacterium tuberculosis Dr Oana

1/23 La tuberculose Complexe Mycobacterium tuberculosis Dr. Oana DUMITRESCU Faculté de Médecine « Lyon Sud Charles Mérieux » oana. dumitrescu@chu-lyon. fr 05/09/2016

2/23 Objectifs du cours • • Microbiologie de Mycobacterium tuberculosis Epidémiologie de la tuberculose Physiopathologie de la tuberculose Formes cliniques de tuberculose Diagnostic de la tuberculose maladie Notions de thérapeutique Tuberculose latente Prévention de la tuberculose 05/09/2016
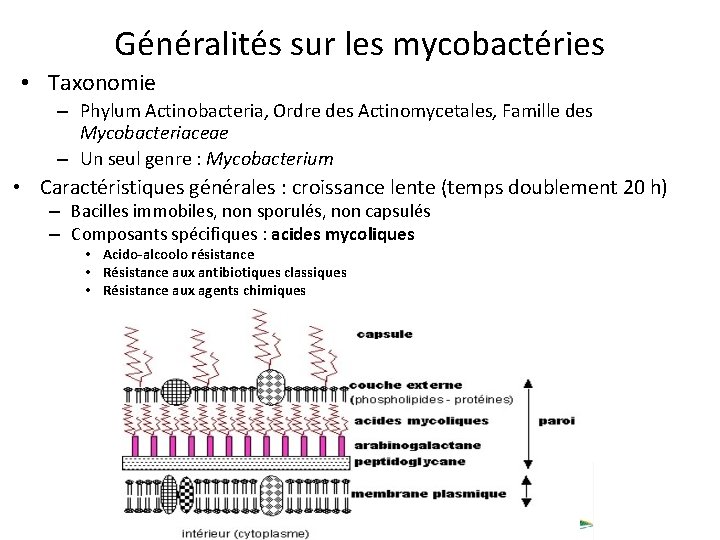
Généralités sur les mycobactéries 3/23 • Taxonomie – Phylum Actinobacteria, Ordre des Actinomycetales, Famille des Mycobacteriaceae – Un seul genre : Mycobacterium • Caractéristiques générales : croissance lente (temps doublement 20 h) – Bacilles immobiles, non sporulés, non capsulés – Composants spécifiques : acides mycoliques • Acido-alcoolo résistance • Résistance aux antibiotiques classiques • Résistance aux agents chimiques 05/09/2016

4/23 Classification des mycobactéries • Caractères pathologiques ++++ – Mycobactéries tuberculeuses (M. tuberculosis Complex) – Mycobactéries non tuberculeuses ou atypiques – Mycobacterium leprae • Mycobacterium tuberculosis isolée en 1884 par R. Koch • Prix Nobel de Médecine et de Physiologie “pour ses investigations et découvertes sur la tuberculose” Robert Koch 1843 -1910 05/09/2016

M. tuberculosis complex, plusieurs espèces toujours pathogènes 5/23 • M. tuberculosis (bacille de Koch, BK) – Réservoir principal : homme ; contamination pulmonaire interhumaine (contamination animale possible); pas de réservoir environnemental • M. africanum – Réservoir principal : homme ; majoritairement en Afrique Noire, rares cas européens • M. canettii – Corne de l’Afrique • M. bovis – Réservoir : bovins, animaux domestiques ou sauvages ; Contamination digestive (lait cru infecté) : rare dans les pays développés 05/09/2016

Épidémiologie 6/23 • Tuberculose = fléau mondial – Problème majeur de santé publique dans les PVD (pandémie de VIH) – Années 2000: maladie en recrudescence → Maladie réémergente – Émergence de tuberculose multirésistante aux ATB +++ • Quelques chiffres – 9, 6 millions de nouveaux cas de TB maladie (contagieuse) en 2014 – Mortalité : 1, 5 millions en 2014 (soit 15, 6%) – 1/3 de la population mondiale est infectée (réservoir) • Facteurs de risque – Socio-économiques : précarité, manque d’hygiène, immigration – Nutritionnels ou toxiques : alcoolisme, toxicomanies, dénutrition – Immunodépression • Thérapeutique (IS, corticoïdes, chimiothérapie…) • Physiologique (grossesse, enfants, pers âgées) • Pathologique (VIH, cancer, IRC, hémopathie…) 05/09/2016
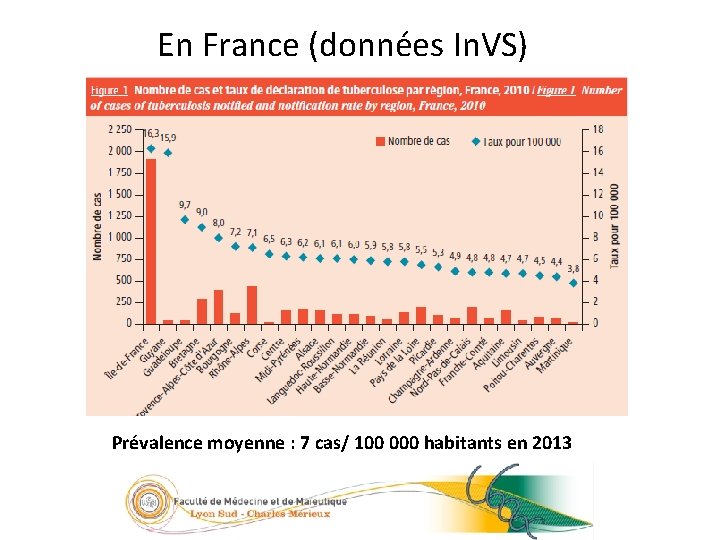
En France (données In. VS) 7/23 2005 Prévalence moyenne : 7 cas/ 100 000 habitants en 2013 05/09/2016
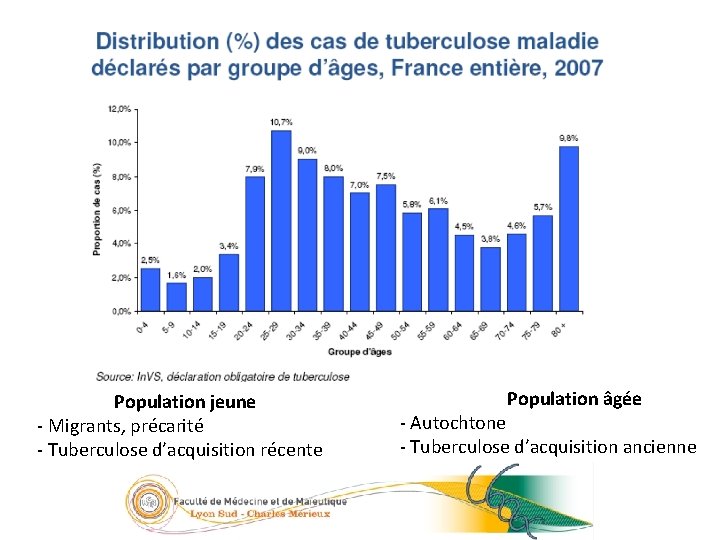
8/23 Population jeune - Migrants, précarité - Tuberculose d’acquisition récente Population âgée - Autochtone - Tuberculose d’acquisition ancienne 05/09/2016

9/23 Physiopathologie • Transmission voie respiratoire – Gouttelettes Flügge – Eliminés par clearance muco-cilliare ou pénétration dans les alvéoles pulmonaires -> internalisation dans les macrophages • Pouvoir pathogène de M. tuberculosis – Persistance et multiplication dans les macrophages – Echappement au système immunitaire – Survie sous forme quiescente • Réponse de l’hôte Hypersensibilité retardée – Immunité cellulaire +++ (macrophages, LT 4, LT 8) – Inflammation chronique, granulome – Destruction des tissus infectés -> caséification (liquéfaction des granulomes) et formation des cavernes 05/09/2016
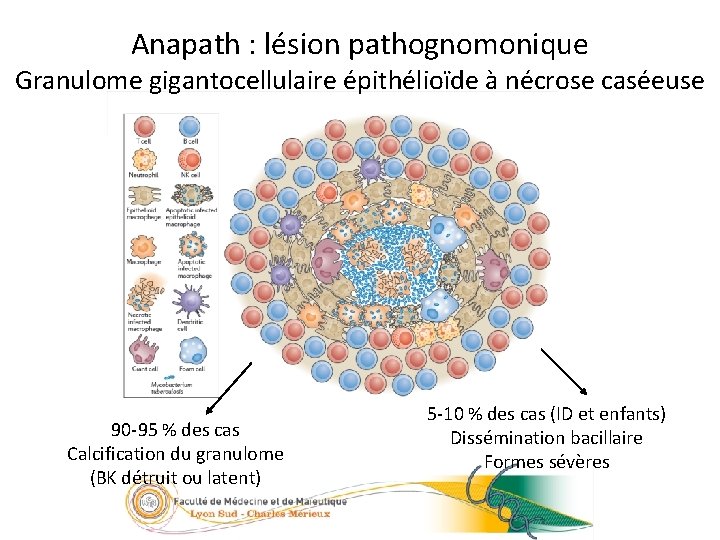
Anapath : lésion pathognomonique 10/23 Granulome gigantocellulaire épithélioïde à nécrose caséeuse 90 -95 % des cas Calcification du granulome (BK détruit ou latent) 5 -10 % des cas (ID et enfants) Dissémination bacillaire Formes sévères 05/09/2016

Différentes formes de TB 11/23 • « Tuberculose infection » (ancienne primo-infection) – – – Réaction de l’organisme au 1 er contact avec le BK Le plus souvent asymptomatique (ou syndrome pseudo-grippal) Voie pulmonaire +++ Virage tuberculinique (IGRA+), recherche de BK négative Pas de risque contagieux Risque d’évolution vers TB maladie dans les 2 ans • « Tuberculose maladie » – – – Manifestation secondaire du BK Signes cliniques +++ Localisation surtout pulmonaire et/ou atteinte extra-pulmonaire Recherche BK positive, signes radiologiques Risque contagieux surtout si ED crachats positif • « Tuberculose latente » – – Période entre tuberculose infection et tuberculose maladie Durée +/- longue (inexistante ou plusieurs années) Asymptomatique Positivité des tests IGRA 05/09/2016
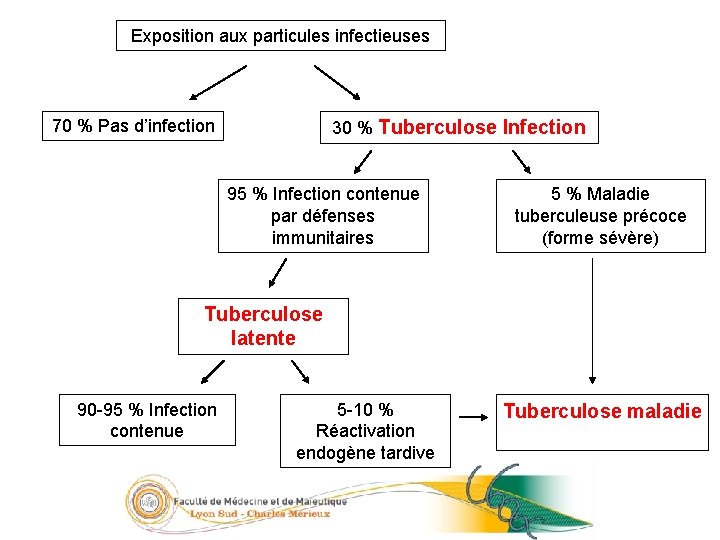
12/23 Exposition aux particules infectieuses 70 % Pas d’infection 30 % Tuberculose Infection 95 % Infection contenue par défenses immunitaires 5 % Maladie tuberculeuse précoce (forme sévère) Tuberculose latente 90 -95 % Infection contenue 5 -10 % Réactivation endogène tardive Tuberculose maladie 05/09/2016

13/23 Tuberculose maladie • 5 à 10 % des cas : réactivation bacillaire et extension des lésions • Localisation pulmonaire la plus fréquente (2/3 cas) : – Fièvre prolongée assez discrète (38°C) avec sudations profuses nocturnes, perte de poids, asthénie – Toux précoce, constante, productive, avec des quintes : expectorations blanchâtres et muqueuses – Contagiosité +++ • Autres localisations (1/3 cas) : – rénale, urogénitale, ostéo-articulaire, ganglionnaire, péricardique… – Tuberculose généralisée (milliaire) (ID) – Méningite tuberculeuse (enfants, jeunes migrants, pers. âgées) • Facteurs aggravants : âges extrêmes, malnutrition, alcoolisme, diabète, immunodépression ++ 05/09/2016

14/23 Histoire naturelle de la tuberculose maladie 05/09/2016

15/23 Diagnostic biologique de la tuberculose maladie 05/09/2016

16/23 Diagnostic de tuberculose maladie 1 - Prélèvements 2 – Fluidification/Décontamination des prélèvements 3 - Examen direct (+/- PCR) Sécurité de type L 3 4 - Culture 5 - Identification 6 – Antibiogramme Déclaration obligatoire 7 – Typage 05/09/2016

Prélèvements pour recherche de BK 17/23 • Excrétion des BK intermittente → répétition des prélèvements 3 jours de suite +++ – Respiratoires : le matin, au réveil, à jeun (pas de rinçage à l’eau du robinet) • Crachats / expectorations • Tubage gastrique • Prélèvement sous fibroscopie (aspiration, brossage, LBA) – Urinaires : la totalité des urines du matin • Autres prélèvements issus des sites stériles – – Liquide pleural, autres collections internes LCR Biopsies (ganglionnaire, pulmonaire ou autre) Hémocultures / Myélocultures (infections disséminées) 05/09/2016

18/23 Prise en charge des prélèvements pour recherche de BK • Prélèvements multi-microbiens (respiratoires) : – Décontamination de la flore commensale • Examen direct pour recherche des bacilles acido-alcoolo résistants (BAAR) – Agent fluo (acridine orange) – Ziehl-Neelsen à chaud • Mise en culture – Milieu solide (Lowenstein-Jensen) : délai de pousse 3 – 4 semaines – Milieu liquide avec indicateur de pousse : MGIT, délai de pousse de 1 à 3 semaines 12/1/2020 05/09/2016

Examen direct Intérêts et limites 19/23 • ED = examen urgent – Mise en évidence des patients « bacillifères » = BAAR + = contagieux Mesures d’isolement respiratoire « isolement air » du patient (si ces mesures n’ont pas été mises en place avant…) – Mise en place du traitement éventuellement • Limites de l’ED – Sensibilité médiocre (50 % dans plvts pulm) – Pas de distinction mycobactéries tuberculeuses ou non !!! 05/09/2016

Détection du complexe M. tuberculosis par biologie moléculaire 20/23 • Contexte – Examen direct peu sensible (50 % sur plvts pulmonaires) – PCR directement sur échantillon apporte un gain ? • Objectifs – Confirmation du diagnostic de TB pulmonaire si ED positif – Argument supplémentaire de diagnostic de TB pulmonaire si ED négatif mais contexte évocateur • Méthodes – PCR sur échantillon homogénéisé et décontaminé • Trousses commercialisées IVD : – PCR en temps réel – Détection de MTB, parfois quelques espèces d’atypiques – Sensibilités comparables à l’ED sur les crachats – Validation pour les prélèvements respiratoires 05/09/2016

21/23 Détection du complexe tuberculosis par biologie moléculaire n Test Xpert® MTB/RIF Cepheid ® Gene. Expert: Two-hour detection of MTB and resistance to rifampicin (rpo. B). - Avantages Simplicité et rapidité <2 heures Sensibilité > ED Détection de la résistance --> marqueur de multirésistance Inconvénients - Coût de l’automate et des tests à l’unité 54 euros TTC (PVD) - Faible nombre de tests en simultané 05/09/2016

22/23 Traitement/antibiogramme 05/09/2016

23/23 Traitement • Toujours association de molécules !!! • Avec un traitement adapté et correctement suivi, la TB devrait guérir dans presque tous les cas !!! • Schéma thérapeutique classique (TB pulm et extra-pulm) • 2 mois avec Isoniazide + Rifampicine + Ethambutol + Pyrazinamide • 4 mois avec Isoniazide + Rifampicine 05/09/2016
24/23 05/09/2016
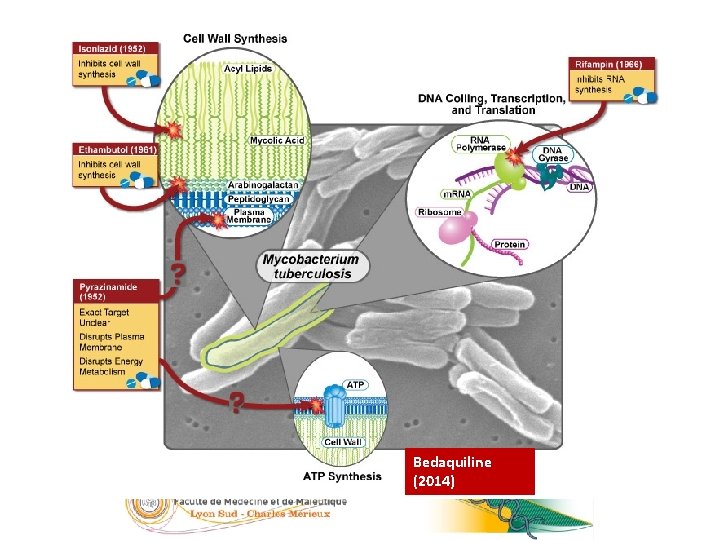
25/23 Bedaquiline (2014) 05/09/2016

26/23 Le rôle des différents anti-tuberculeux N Vesiris 2011 05/09/2016
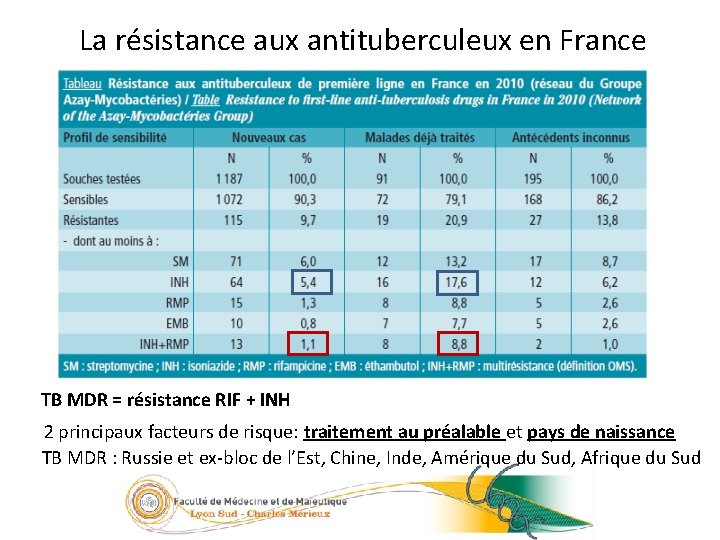
La résistance aux antituberculeux en France 27/23 TB MDR = résistance RIF + INH 2 principaux facteurs de risque: traitement au préalable et pays de naissance TB MDR : Russie et ex-bloc de l’Est, Chine, Inde, Amérique du Sud, Afrique du Sud 05/09/2016
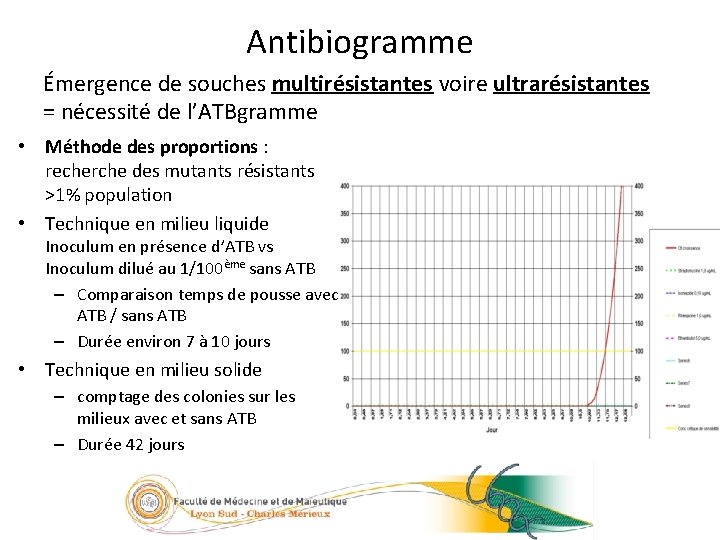
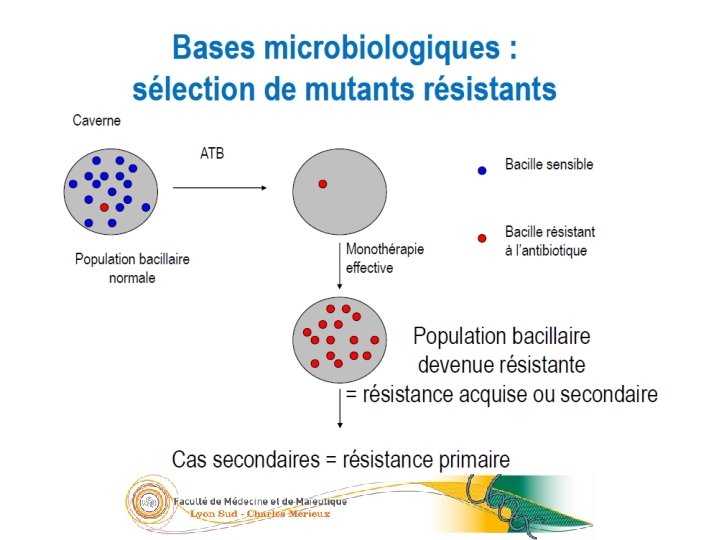
28/23 Antibiogramme Émergence de souches multirésistantes voire ultrarésistantes = nécessité de l’ATBgramme • Méthode des proportions : recherche des mutants résistants >1% population • Technique en milieu liquide Inoculum en présence d’ATB vs Inoculum dilué au 1/100ème sans ATB – Comparaison temps de pousse avec ATB / sans ATB – Durée environ 7 à 10 jours • Technique en milieu solide – comptage des colonies sur les milieux avec et sans ATB – Durée 42 jours 05/09/2016

Recherche de la sensibilité à la rifampicine et isoniazide sur prélèvement ou souche 29/23 • Test MTB-Geno. Type MTBDRplus Hain Lifescience® Identification MTB Rifampicine rpo. B Isoniazide R haut niveau (kat. G) R bas niveau (promoteur inh. A) 05/09/2016

Traitement TB-MDR et TB-XDR 30/23 WHO treatment guidelines for drug-resistant tuberculosis: 2016 update • Classification OMS des antituberculeux de seconde ligne – Première ligne : pyrazinamide (PZA), éthambutol (ETB) – Seconde ligne : • Groupe A = Lévofloxacine; Moxifloxacine • Groupe B =Amikacine, Capréomycine, Kanamycine, Streptomycine; • Groupe C = Ethionamide ou Prothionamide, Cycloserine, Linézolide, Clofazimine • Groupe D 2 = Bédaquiline, Délamanid • Group D 3 = PAS, Imipénème ou Méropénème + Ac. clavulanique • Après réception de l’antibiogramme, 5 antibiotiques auxquels la souche est sensible: – PZA + 1 molécule B + 2 molécules C (plus si besoin 1 molécule D 2 et 1 molécule D 3) – Long : 20 mois (sauf si A et B utilisables -> 12 mois) – Effets indésirables +++ 05/09/2016

31/23 Tuberculose latente 05/09/2016

32/23 Diagnostic tuberculose latente • But : Identification des personnes infectées avant déclaration de la maladie • Moyens : • Intra-dermoréaction (IDR) • Tests immunologiques : IGRA (Interferon Gamma Releasing Assay) 05/09/2016
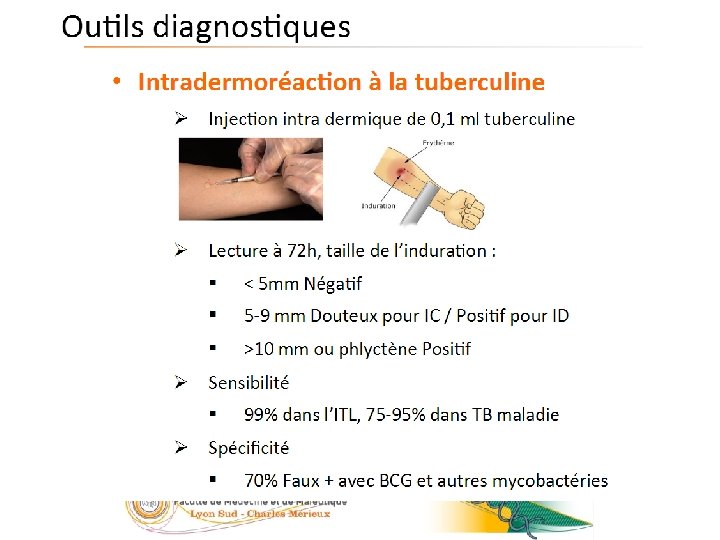
33/23 05/09/2016

34/23 05/09/2016

35/23 Bilan des IGRA • Avantages • • • 1 seule visite, non opérateur dépendant Non influencé par le BCG Bonnes performance: Excellente VPN !!! • Limites • Discordances IDR/IGRA : Gold Standard ? • Ininterprétable chez les enfants (> 6 ans) • Tests qualitatifs = Pas de datation du contact !!! 05/09/2016

36/23 Indications IGRA Rapport du groupe de travail 1 er juillet 2011 • Dépister l’ITL • sujets contact d’un cas de tuberculose • patients infectés par le VIH ou devant être mis sous traitement par anti-TNF alpha • professionnels de santé • Les tests IGRA ne sont pas indiqués dans le diagnostic de la tuberculose maladie et ne doivent pas être utilisés en pratique courante. 05/09/2016

37/23 Prévention 05/09/2016

38/23 Malade contagieux • Par consensus 3 mois avant le diagnostic et 2 à 3 semaines après le début du traitement • Quand BAAR dans les crachats 05/09/2016
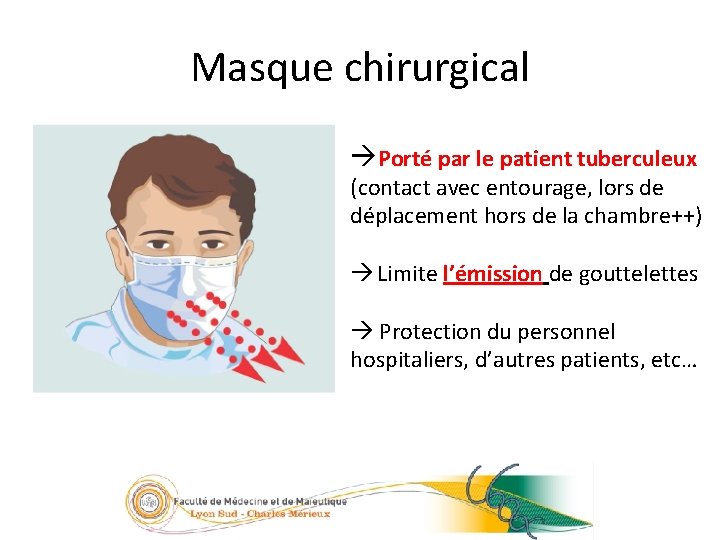
39/23 Masque chirurgical Porté par le patient tuberculeux (contact avec entourage, lors de déplacement hors de la chambre++) Limite l’émission de gouttelettes Protection du personnel hospitaliers, d’autres patients, etc… 05/09/2016

40/23 Masque de protection respiratoire Porté par le personnel et les visiteurs Limiter l’inhalation de particules dans l’air De type FFP 1 au minimum De type FFP 2 dans certaines situations à risque comme: expectorations induites, intubation, tuberculose multirésistante 05/09/2016

41/23 Recher les cas “contact” • Maladie à déclaration obligatoire déclenchement d’un enquête autour d’un cas • Recherche des cas contact: personnes habitant sous le même toit ou partageant la même pièce pendant de nombreuses heures/ jour • Conduite à tenir – Consultation médicale – Quantiféron (IDR chez l’enfant) – Radiographie du thorax Recommandations pour traiter par isoniazide + rifampicine (3 mois) 05/09/2016

Prophylaxie 42/23 • Vaccin vivant atténué : BCG (bacille de Calmette et Guérin) = souche de M. bovis atténuée par nombreuses subcultures • Protection limitée : – 75 à 85 % contre formes graves (méningite et miliaire) – 50 à 75 % contre autres formes • Obligation vaccinale suspendue depuis juillet 2007 : recommandation forte de vaccination pour les « enfants à risque élevé de tuberculose, dés la naissance » – – séjour en zone d’ endémie antécédents familiaux de tuberculose résidant en Ile de France ou en Guyane toute autre situation à risque • Obligation pour les professionnels de sante 05/09/2016
- Slides: 42