1 re Journe de Saida 27012017 Institut paramdical






























- Slides: 58

1 ère Journée de Saida 27/01/2017 Institut para-médical societepediatrieouest@yahoo. fr www. spo-dz. com

QUIZ DERMATOLOGIE PEDIATRIQUE Dr A. BELBACHIR – Dermatologie Dr S. BENZERGA – Pédiatrie

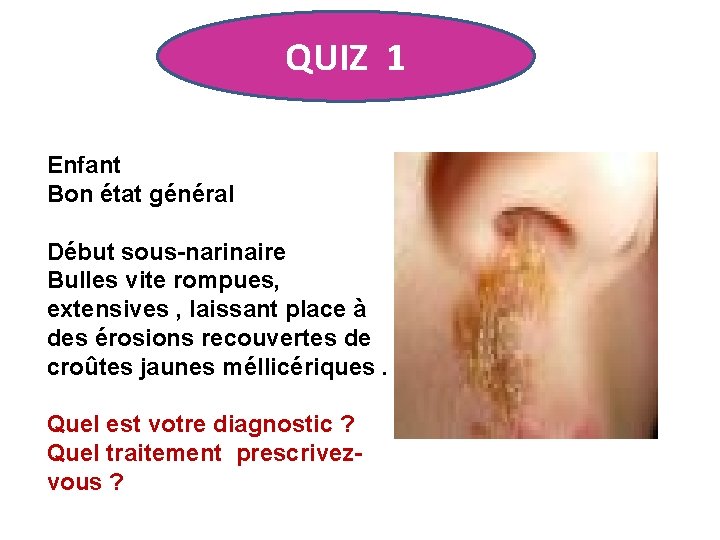
QUIZ 1 Enfant Bon état général Début sous-narinaire Bulles vite rompues, extensives , laissant place à des érosions recouvertes de croûtes jaunes méllicériques. Quel est votre diagnostic ? Quel traitement prescrivezvous ?

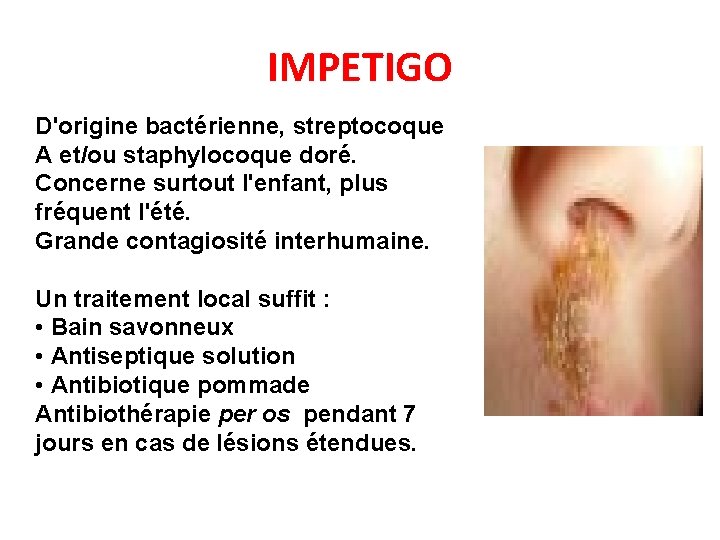
IMPETIGO D'origine bactérienne, streptocoque A et/ou staphylocoque doré. Concerne surtout l'enfant, plus fréquent l'été. Grande contagiosité interhumaine. Un traitement local suffit : • Bain savonneux • Antiseptique solution • Antibiotique pommade Antibiothérapie per os pendant 7 jours en cas de lésions étendues.

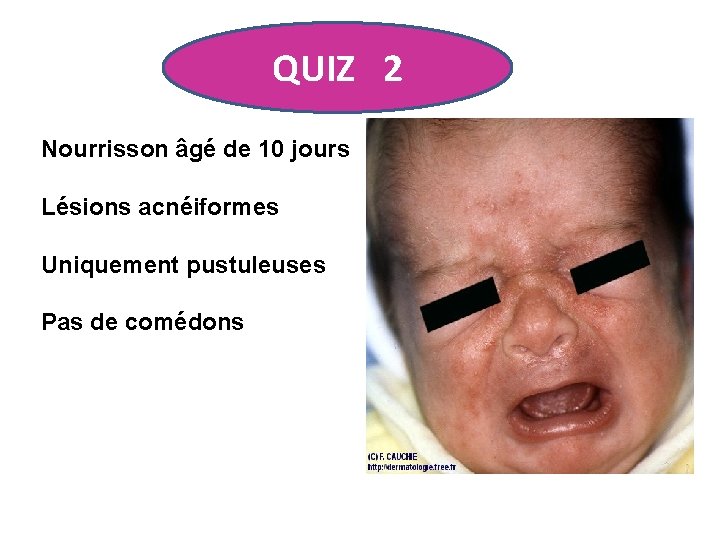
QUIZ 2 Nourrisson âgé de 10 jours Lésions acnéiformes Uniquement pustuleuses Pas de comédons

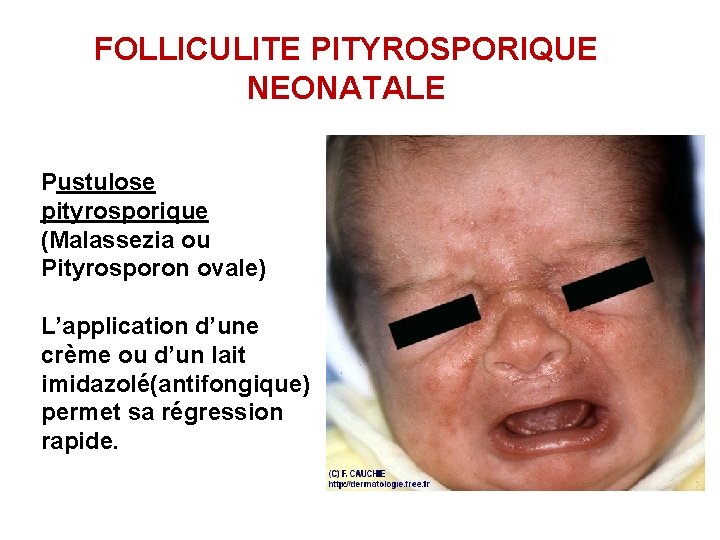
FOLLICULITE PITYROSPORIQUE NEONATALE Pustulose pityrosporique (Malassezia ou Pityrosporon ovale) L’application d’une crème ou d’un lait imidazolé(antifongique) permet sa régression rapide.

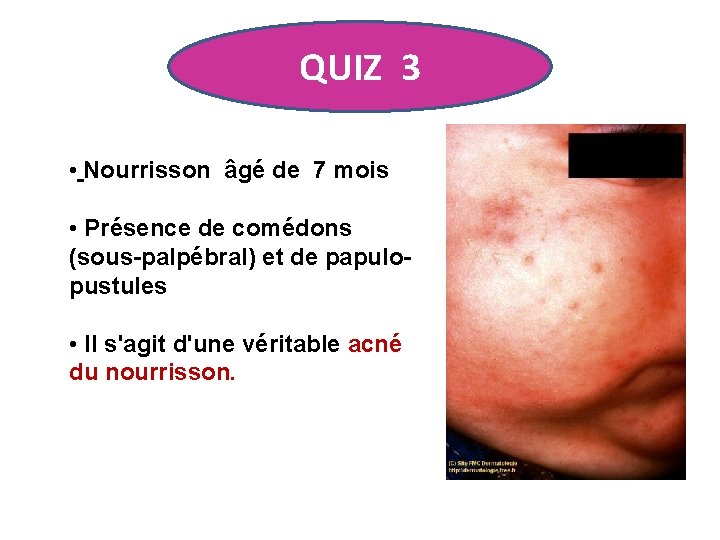
QUIZ 3 • Nourrisson âgé de 7 mois • Présence de comédons (sous-palpébral) et de papulopustules • Il s'agit d'une véritable acné du nourrisson.

ACNE DU NOURRISSON • L'acné dure pendant 3 à 24 mois, parfois jusqu'à 5 ans • La guérison est spontanée • Les traitements utilisables sont le peroxyde de benzoyle DCI, l'érythromycine DCI locale • On considère que cette acné est liée à une stimulation transplacentaire de la glande surrénalienne. • Aucune exploration hormonale n'est indiquée chez un enfant par ailleurs sans anomalie clinique. • Par contre , un avis endocrinologique est souhaitable si cette acné débute entre 1 et 6 ans.

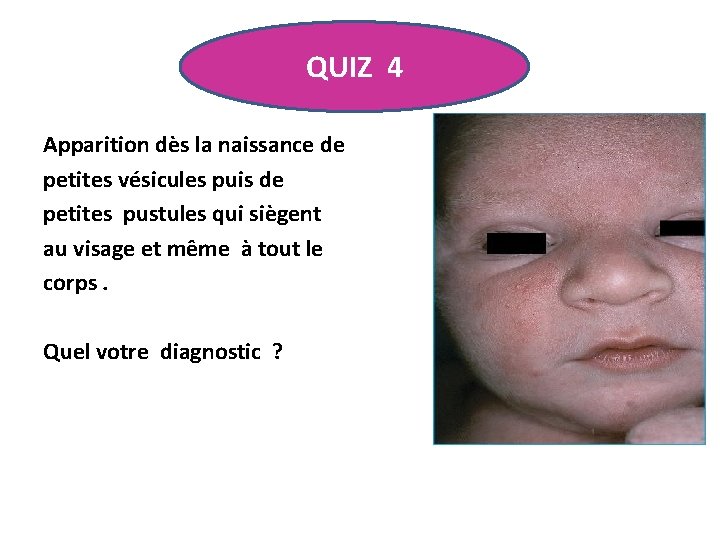
QUIZ 4 Apparition dès la naissance de petites vésicules puis de petites pustules qui siègent au visage et même à tout le corps. Quel votre diagnostic ?

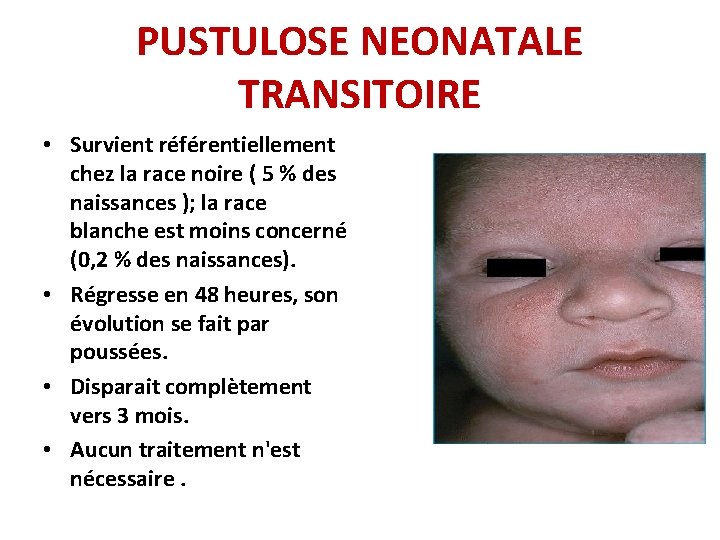
PUSTULOSE NEONATALE TRANSITOIRE • Survient référentiellement chez la race noire ( 5 % des naissances ); la race blanche est moins concerné (0, 2 % des naissances). • Régresse en 48 heures, son évolution se fait par poussées. • Disparait complètement vers 3 mois. • Aucun traitement n'est nécessaire.

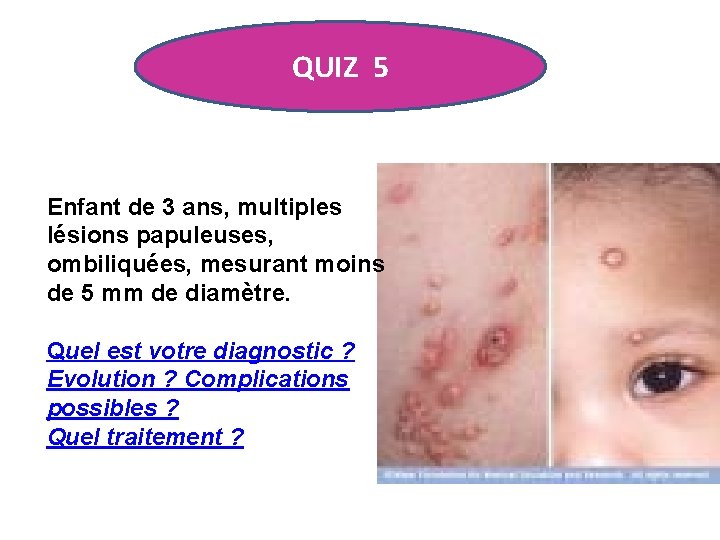
QUIZ 5 Enfant de 3 ans, multiples lésions papuleuses, ombiliquées, mesurant moins de 5 mm de diamètre. Quel est votre diagnostic ? Evolution ? Complications possibles ? Quel traitement ?

MOLLUSCUM CONTAGIOSUM Lésions virales dues à un pox-virus, fréquentes chez l'enfant, plus encore chez l'atopique. • Evolution vers l'extension spontanée le plus souvent, guérison isolée de chaque élément possible. Parfois évolution inflammatoire furonculoïde d'un élément, tendance à l'eczématisation périphérique ou à distance, évolution vers un impetigo. • Le traitement de choix est le curetage, de façon indolore après application 2 heures avant d'une crème anesthésique. La cryothérapie est une alternative. L'électro-coagulation au bistouri est déconseillée •

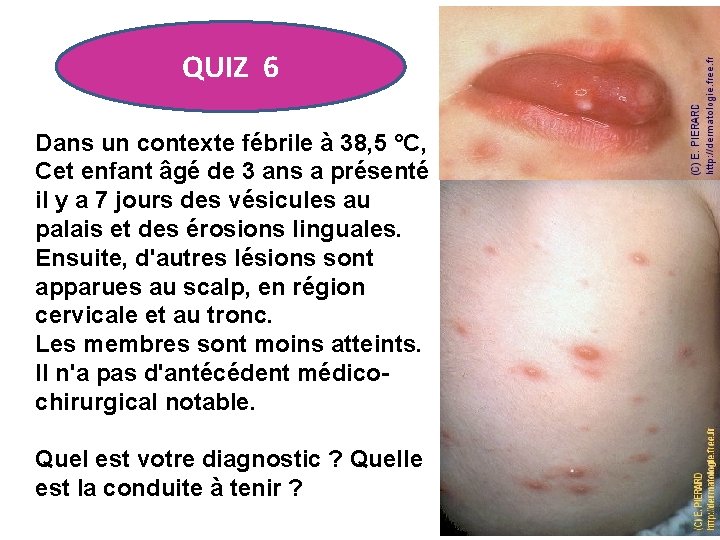
QUIZ 6 Dans un contexte fébrile à 38, 5 °C, Cet enfant âgé de 3 ans a présenté il y a 7 jours des vésicules au palais et des érosions linguales. Ensuite, d'autres lésions sont apparues au scalp, en région cervicale et au tronc. Les membres sont moins atteints. Il n'a pas d'antécédent médicochirurgical notable. Quel est votre diagnostic ? Quelle est la conduite à tenir ?

VARICELLE • Après une incubation de 14 jours, la varicelle peut débuter par un énanthème constitué de vésicules vites rompues, présentant un aspect aphtoïde. • La survenue sur le reste du corps de vésicules ovalaires sur une base érythémateuse permet le diagnostic, surtout en présence de lésions ombiliquées. • La varicelle chez le jeune enfant non immunodéprimé est de bon pronostic. • La varicelle compliquée peut être mortelle

VARICELLE Traitement symptomatique : • Préférer une à deux douches par jour plutôt que les bains, savonnage léger • Application d'antiseptiques (p. ex. chlohexidine ). • Les antibiotiques locaux n'ont pas d'indication systématique. • Le prurit est calmé par des anti-H 1 per os sédatifs (p. ex. hydroxyzine , dexchlorphéniramine ). • L'application de talc est déconseillée. • L'aspirine est contre-indiquée (risque de syndrome de Reye avec encéphalite mortelle).

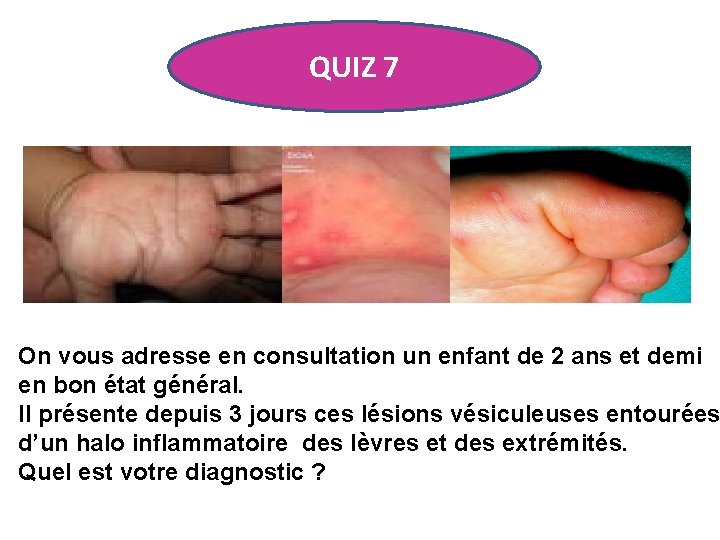
QUIZ 7 On vous adresse en consultation un enfant de 2 ans et demi en bon état général. Il présente depuis 3 jours ces lésions vésiculeuses entourées d’un halo inflammatoire des lèvres et des extrémités. Quel est votre diagnostic ?

SYNDROME PIEDS – MAINS - BOUCHE • Le syndrome pieds-mains-bouche est une maladie infectieuse bénigne est causée le plus souvent par un virus coxsackie A 16 ou un entérovirus 71, parfois par d'autres coxsackies A ou B. • De petites épidémies sont possibles, la transmission est directe par voie aérienne ou digestive avec une incubation inférieure à 6 jours. • Les signes généraux sont le plus souvent discrets. • La lésion élémentaire est caractéristique : petite macule érythémateuse centrée par une vésicule ovalaire ou linéaire de couleur grisâtre, inférieure à 5 mm habituellement. Ces lésions sont rapidement érosives dans la cavité buccale, occasionnant quelques fois une dysphagie. • Aucun examen complémentaire n'est utile en pratique. • La guérison est spontanée en 7 à 10 jours

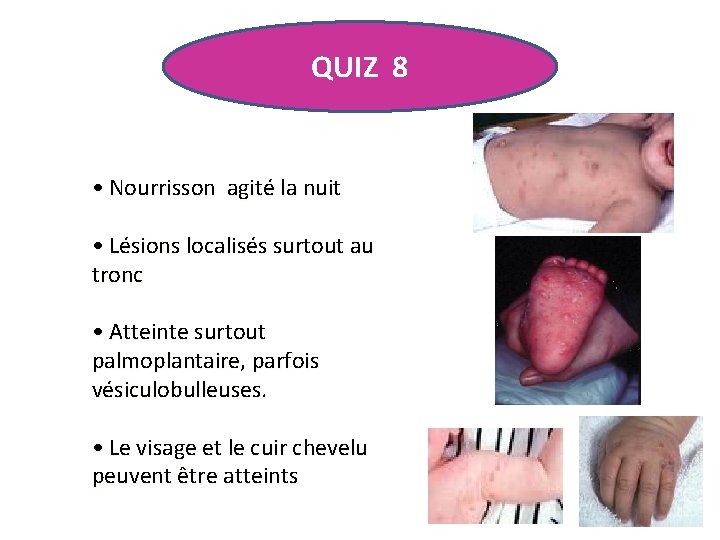
QUIZ 8 • Nourrisson agité la nuit • Lésions localisés surtout au tronc • Atteinte surtout palmoplantaire, parfois vésiculobulleuses. • Le visage et le cuir chevelu peuvent être atteints

GALE • Le diagnostic doit être évoqué dès la notion de prurit familial à recrudescence nocturne. • Le délai d'incubation est de 2 à 3 semaines. • Les sillons créés par le parasite (sarcoptes scabiei hominis) permettent d'affirmer le diagnostic • Traitement : – De l'eczéma et de la surinfection – De la gale 1) traitement en même temps de TOUTE la famille, même de ceux qui ne se grattent pas encore – 2) badigeonnage du CORPS ENTIER, sauf le visage, en insistant sur les parties les plus atteintes (mains, doigts), avec une solution scabicide : benzoate de benzyle DCI

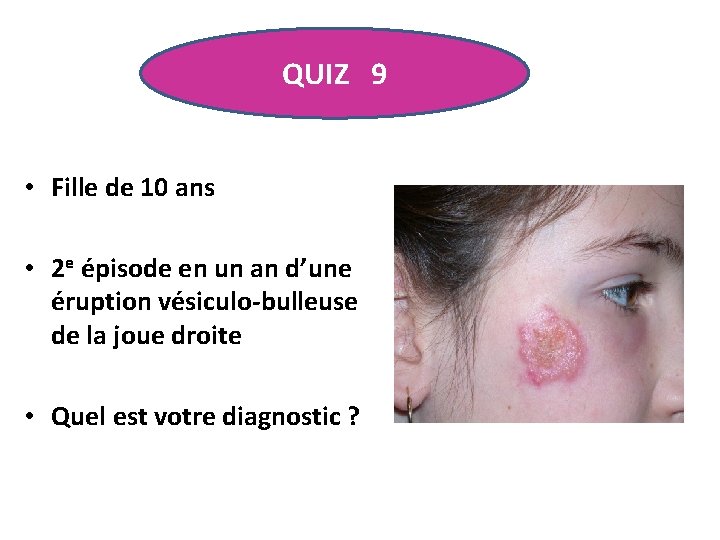
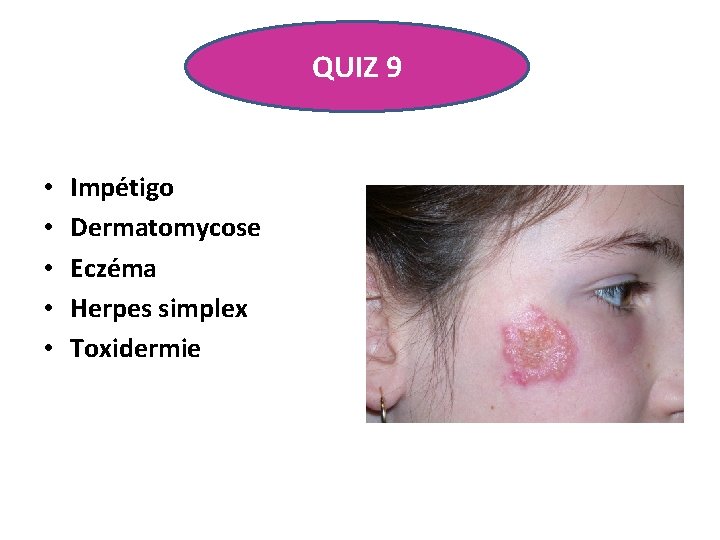
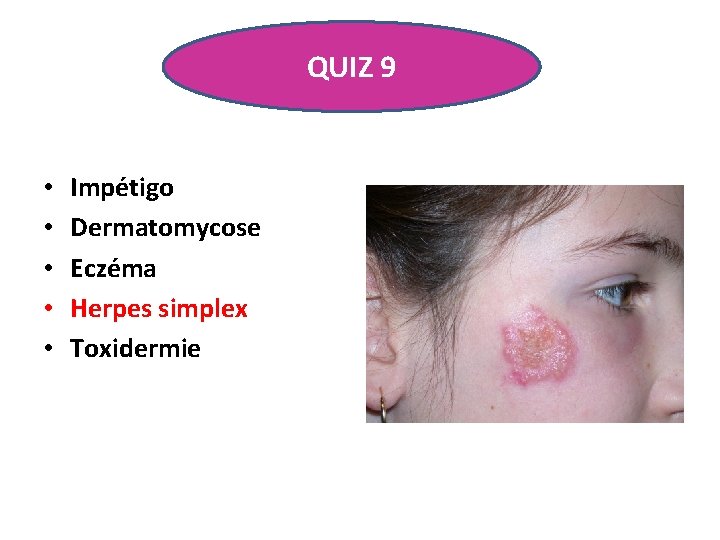
QUIZ 9 • Fille de 10 ans • 2 e épisode en un an d’une éruption vésiculo-bulleuse de la joue droite • Quel est votre diagnostic ?

QUIZ 9 • • • Impétigo Dermatomycose Eczéma Herpes simplex Toxidermie

QUIZ 9 • • • Impétigo Dermatomycose Eczéma Herpes simplex Toxidermie

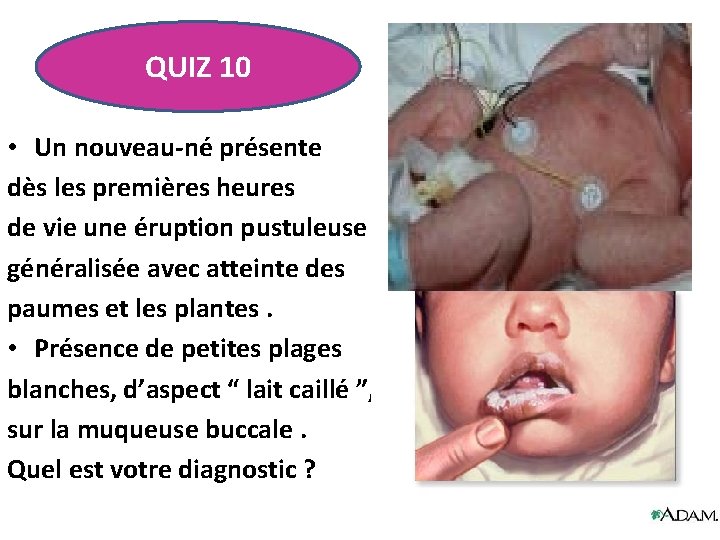
QUIZ 10 • Un nouveau-né présente dès les premières heures de vie une éruption pustuleuse généralisée avec atteinte des paumes et les plantes. • Présence de petites plages blanches, d’aspect “ lait caillé ”, sur la muqueuse buccale. Quel est votre diagnostic ?

Candidose Cutanée Congénitale (CCC) • Infection néonatale rare parfois méconnue car d’évolution favorable si l’enfant n’est pas prématuré ou porteur d’un déficit immunitaire. • La contamination de l’enfant se fait par voie basse transmembranaire à la faveur d’une candidose génitale maternelle inconnue ou insuffisamment traitée. • Il s’agit d’une pustulose généralisée ou localisée à l’hémicorps supérieur. • La muqueuse buccale est parfois touchée (muguet). • L’état général est conservé.

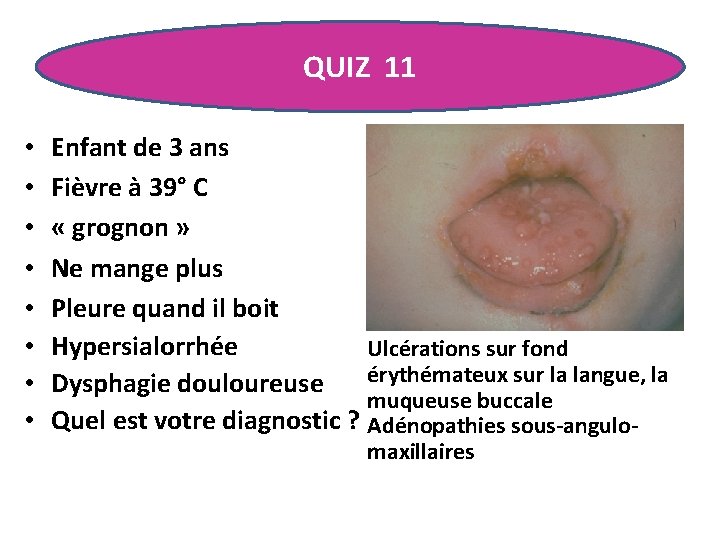
QUIZ 11 • • Enfant de 3 ans Fièvre à 39° C « grognon » Ne mange plus Pleure quand il boit Hypersialorrhée Ulcérations sur fond érythémateux sur la langue, la Dysphagie douloureuse muqueuse buccale Quel est votre diagnostic ? Adénopathies sous-angulomaxillaires

PRIMO-INFECTION HERPETIQUE • Primo-infection HSV, le plus souvent HSV 1 • Survenue dans les premières années de la vie • 80% des enfants ont des anticorps à 5 ans et 90 % des adultes • Virus très fragile, transmis par contact direct cutanéo-muqueux: baiser, salive, lésion • Incubation: 2 à 12 jours

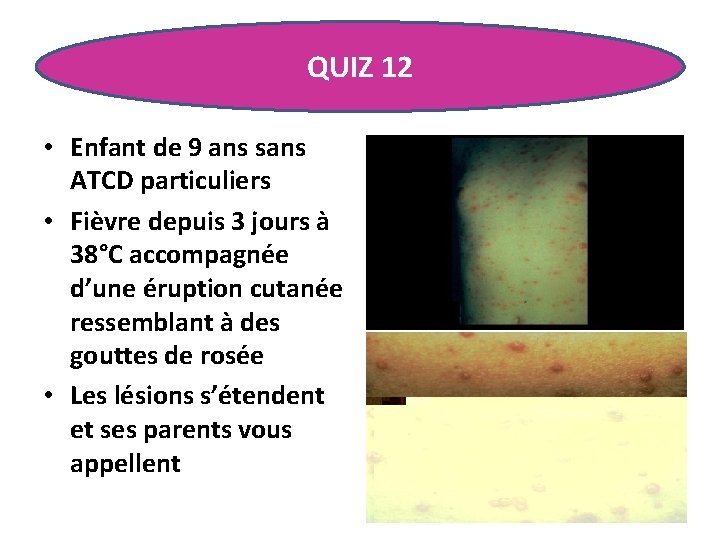
QUIZ 12 • Enfant de 9 ans sans ATCD particuliers • Fièvre depuis 3 jours à 38°C accompagnée d’une éruption cutanée ressemblant à des gouttes de rosée • Les lésions s’étendent et ses parents vous appellent

VARICELLE Lésions cutanées J 1 macules rosées devenant papules, très prurigineuses J 2 vésicules transparentes en gouttes de rosée, transparentes, entourées d’un liseré érythémateux J 3 -J 4 dessèchement des vésicules à contenu trouble avec dépression des vésicules et flétrissement J 4 -J 5 croûtelle brunâtre J 10 chute des croûtes

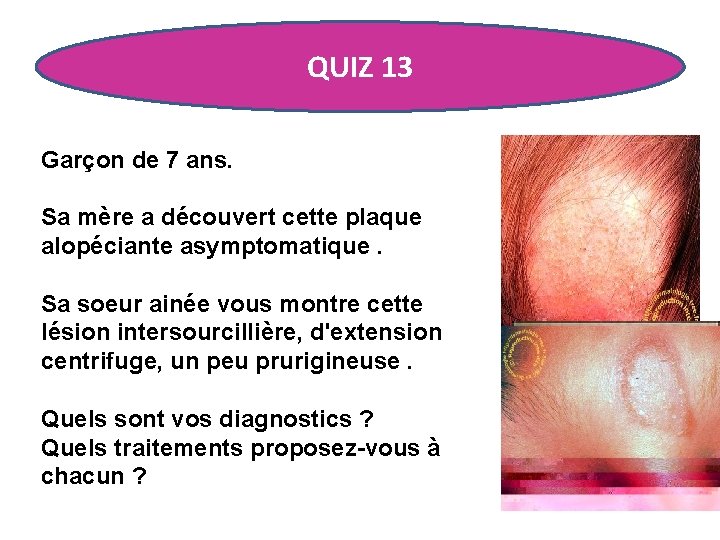
QUIZ 13 Garçon de 7 ans. Sa mère a découvert cette plaque alopéciante asymptomatique. Sa soeur ainée vous montre cette lésion intersourcillière, d'extension centrifuge, un peu prurigineuse. Quels sont vos diagnostics ? Quels traitements proposez-vous à chacun ?

TEIGNE • Teigne tondante, cheveux cassés courts. • L'examen en lumière de Wood retrouve une fluorescence typique jaune-verdâtre. • A droite, sa soeur présente une dermatophytie de la peau glabre (ancien "herpès circiné" ). • Griséofulvine (DCI) 10 à 20 mg/kg/jour pd 6 à 8 semaines + un antifongique local . Herpès circiné : antifonfique local

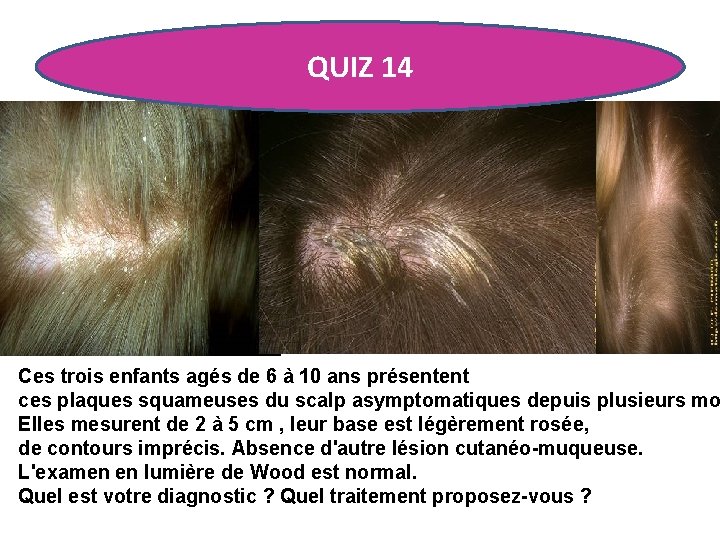
QUIZ 14 Ces trois enfants agés de 6 à 10 ans présentent ces plaques squameuses du scalp asymptomatiques depuis plusieurs mo Elles mesurent de 2 à 5 cm , leur base est légèrement rosée, de contours imprécis. Absence d'autre lésion cutanéo-muqueuse. L'examen en lumière de Wood est normal. Quel est votre diagnostic ? Quel traitement proposez-vous ?

FAUSSE TEIGNE • Cette dermite du scalp est assez fréquente et volontiers • Cliniquement, la fausse teigne peut être difficile à rattacher à une dermatose précise, néanmoins plusieurs étiologies sont reconnues : - psoriasis ++, - dermite séborrhéïque, levures saprophytes, - bactéries pyogènes (staphylocoque, forme dite "humide"), - lichénification, - plus rarement, lichen plan • Diagnostic différentiel : surtout la "vraie" teigne à dermatophyte anthropophile , examiner à la lampe de Wood, réaliser un prélévement mycologique de sureté au moindre doute.

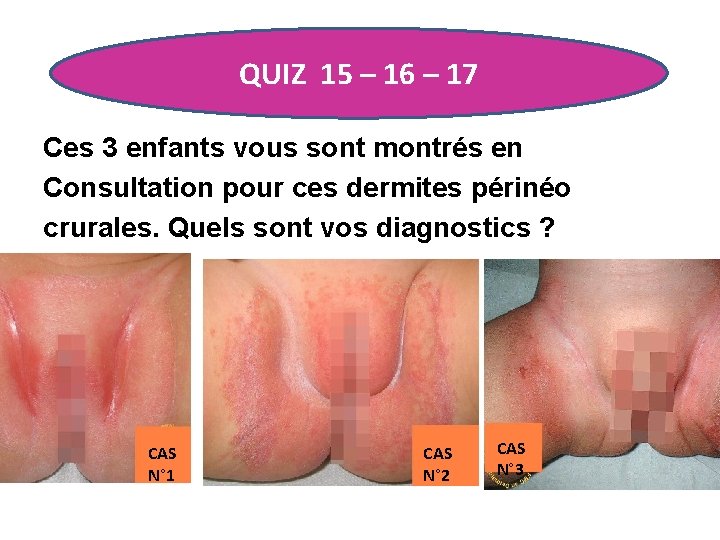
QUIZ 15 – 16 – 17 Ces 3 enfants vous sont montrés en Consultation pour ces dermites périnéo crurales. Quels sont vos diagnostics ? CAS N° 1 CAS N° 2 CAS N° 3

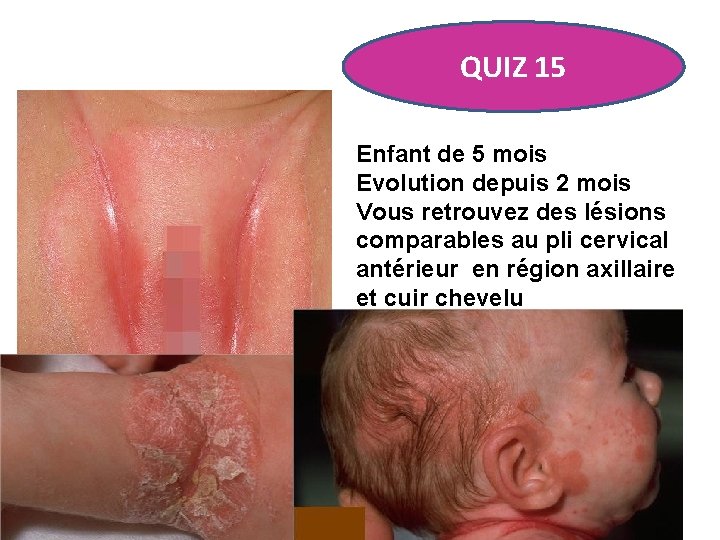
QUIZ 15 Enfant de 5 mois Evolution depuis 2 mois Vous retrouvez des lésions comparables au pli cervical antérieur en région axillaire et cuir chevelu

PSORIASIS DES LANGES • Le psoriasis est érythémateux, rouge vif, à bordure très bien limitée (contrairement à la candidose aux bords émiéttés, ). • La fixité des plaques est un critère utile. • Il faut recher attentivement d'autres lesions de psoriasis (scalp, axillaire etc) • On retrouve parfois un antécédent familial de psoriasis. • Le principal diagnostic différentiel est la dermite séborrhéïque , parfois difficile à distinguer du psoriasis. • Traitement : Calcipotriol

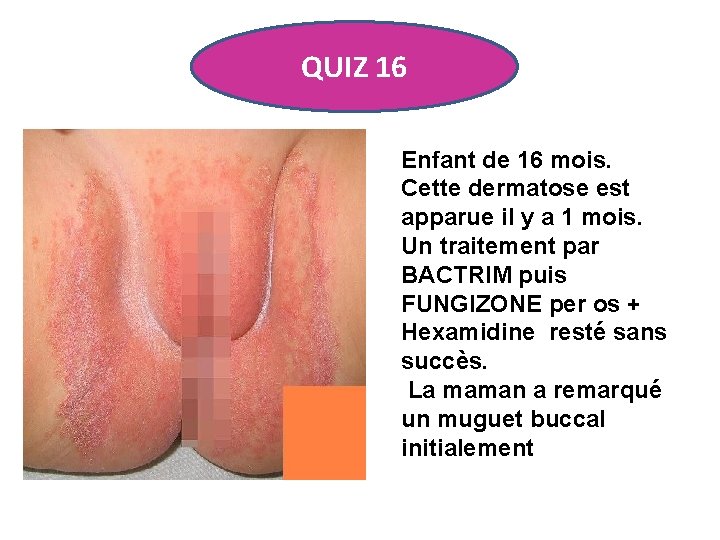
QUIZ 16 Enfant de 16 mois. Cette dermatose est apparue il y a 1 mois. Un traitement par BACTRIM puis FUNGIZONE per os + Hexamidine resté sans succès. La maman a remarqué un muguet buccal initialement

CANDIDOSE • Le candida albicans est souvent en cause. La maman a remarqué un muguet buccal initialement. • Contrairement au psoriasis des langes, il existe des petites pustules, une bordure émiéttée, des fines collerettes de desquamation très évocatrices. • On retrouve parfois à l'interrogatoire un épisode de diarrhée, une antibiothérapie à large spectre favorisante, une corticothérapie locale inappropriée.

CANDIDOSE Bains au KMn. O 4 dilué, Toilette au savon neutre, Séchage soigneux, Changement plus fréquent des changes, application en couche très mince d'un topique imidazolé pendant une dizaine de jours. • Les pommades sont à éviter. • •

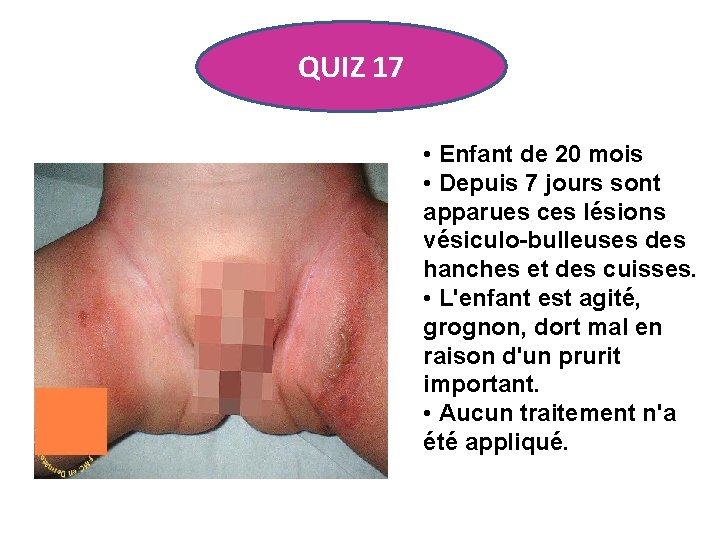
QUIZ 17 • Enfant de 20 mois • Depuis 7 jours sont apparues ces lésions vésiculo-bulleuses des hanches et des cuisses. • L'enfant est agité, grognon, dort mal en raison d'un prurit important. • Aucun traitement n'a été appliqué.

ECZEMA DE CONTACT • Eczéma de contact à l'élastique des changes. • Allergènes mis en cause : – Mercaptobenzothiazole – Cyclohexylthiophthalimide (retardateur de vulcanisation du caoutchouc) – Colorants de type "disperse" du tissu (vert, rose, ou bleu) – Colle à base de résine p-tert-butyl-phenolformaldehyde.

ECZEMA DE CONTACT • La topographie et le dessin de la dermite de contact permettent de suspecter l'agent responsable. • Arrêt des changes • Remplacement par des changes blancs si les teintures sont en cause • Dermocorticoide de classe faible en crème pendant quelques jours.

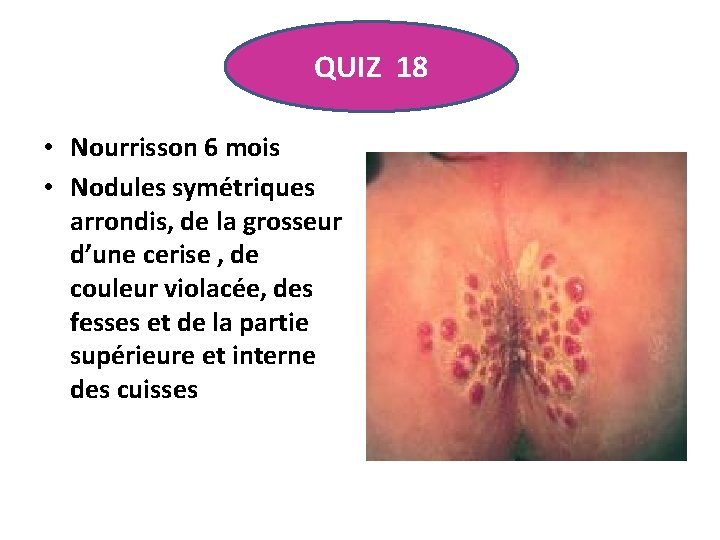
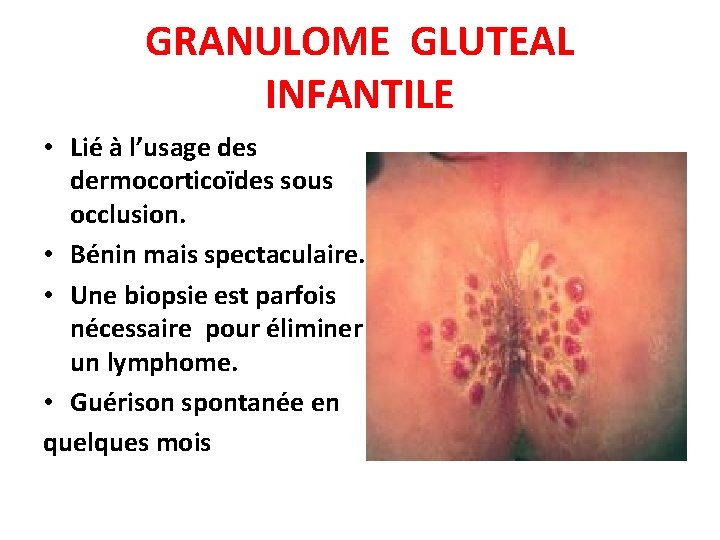
QUIZ 18 • Nourrisson 6 mois • Nodules symétriques arrondis, de la grosseur d’une cerise , de couleur violacée, des fesses et de la partie supérieure et interne des cuisses

GRANULOME GLUTEAL INFANTILE • Lié à l’usage des dermocorticoïdes sous occlusion. • Bénin mais spectaculaire. • Une biopsie est parfois nécessaire pour éliminer un lymphome. • Guérison spontanée en quelques mois

Merci de votre Attention

ERYTHEMES FESSIERS • L'érythème fessier semble être la dermatose la plus répandue, se manifestant sous des aspects variés. • Il s’agit d’une peau fragile (soumise à des conditions particulières) en contact prolongé avec les selles et les urines, le plus souvent dans des couches ou des culottes occlusives qui favorisent la macération du siège. • De plus, ces couches en caoutchouc ou en matière plastique, de même que les produits de lavage avec des détergents divers, sont d'autant d'allergènes qui peuvent créer ou aggraver une dermatose.

ERYTHEMES FESSIERS • Ainsi plusieurs facteurs peuvent entraîner un érythème fessier : - l'hyperacidité des selles, - la fermentation ammoniacale de l'urine, - l'irritation provoquée par les couches, les détergents, le plastique des culottes, - l'infection microbienne ou mycosique. • Il est peut-être excessif d'affirmer que telle cause ne peut donner que tel type de lésion mais la prédominance au début d'un aspect doit orienter vers une étiologie particulière. L'analyse de la dermatose fessière doit tenir compte : - de son aspect érythémateux simple, papuleux ou papulo-érosif, - de sa topographie plus ou moins limitée - de sa prédominance péri-orificielle éventuellement • En tenant compte de ces facteurs, il est en général facile de discerner la cause prédominante

Érythème fessier par hyperacidité des selles • C'est un érythème particulièrement érosif, siégeant près de l'anus, s'étendant de façon centrifuge. • Il est classique de souligner qu'il frappe surtout les enfants nourris au sein et qu'il se trouve souvent associé avec le syndrome bien connu de diarrhée commune post-prandiale avec rapidité du transit. • En présence d'un tel cas, il ne faut pas interrompre l'alimentation au sein. • Sur le plan local, il faut s'abstenir de toute corticothérapie. Une simple pâte à l'eau, à l'oxyde de zinc, au rôle protecteur suffira pour obtenir la guérison qui survient en quelques jours.

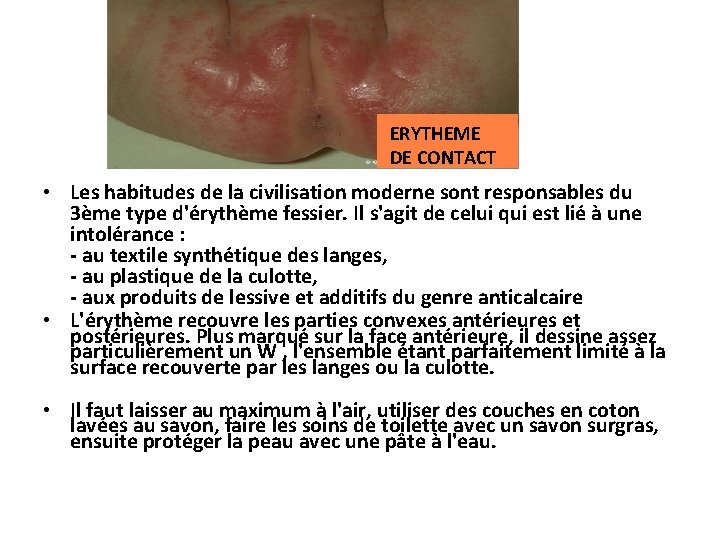
ERYTHEME DE CONTACT • Les habitudes de la civilisation moderne sont responsables du 3ème type d'érythème fessier. Il s'agit de celui qui est lié à une intolérance : - au textile synthétique des langes, - au plastique de la culotte, - aux produits de lessive et additifs du genre anticalcaire • L'érythème recouvre les parties convexes antérieures et postérieures. Plus marqué sur la face antérieure, il dessine assez particulièrement un W , l'ensemble étant parfaitement limité à la surface recouverte par les langes ou la culotte. • Il faut laisser au maximum à l'air, utiliser des couches en coton lavées au savon, faire les soins de toilette avec un savon surgras, ensuite protéger la peau avec une pâte à l'eau.

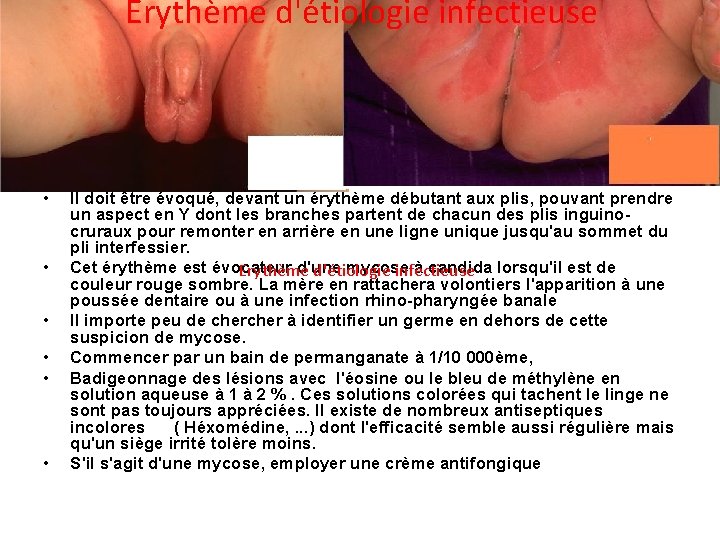
Erythème d'étiologie infectieuse • • • Il doit être évoqué, devant un érythème débutant aux plis, pouvant prendre un aspect en Y dont les branches partent de chacun des plis inguinocruraux pour remonter en arrière en une ligne unique jusqu'au sommet du pli interfessier. Cet érythème est évocateur d'une mycose à candida lorsqu'il est de Erythème d'étiologie infectieuse couleur rouge sombre. La mère en rattachera volontiers l'apparition à une poussée dentaire ou à une infection rhino-pharyngée banale Il importe peu de cher à identifier un germe en dehors de cette suspicion de mycose. Commencer par un bain de permanganate à 1/10 000ème, Badigeonnage des lésions avec l'éosine ou le bleu de méthylène en solution aqueuse à 1 à 2 %. Ces solutions colorées qui tachent le linge ne sont pas toujours appréciées. Il existe de nombreux antiseptiques incolores ( Héxomédine, . . . ) dont l'efficacité semble aussi régulière mais qu'un siège irrité tolère moins. S'il s'agit d'une mycose, employer une crème antifongique

Erythème dit "ammoniacal“: • Par opposition à ce type d'érythème fessier qui s'observe dans les premiers mois de vie chez le nourrisson au sein, l'érythème dit "ammoniacal" survient plus volontiers chez un enfant plus âgé et à l'alimentation déjà diversifiée. • C'est un érythème peu érosif, siégeant presque exclusivement sur les parties convexes au niveau des langes imbibés d'urines : fosses lombaires, face intérieure des cuisses. Il est dû à la dégradation de l'urée urinaire en ammoniaque par le bactérium ammoniogène. • Le traitement est assez simple. Fesses à l'air le plus possible et changes fréquents. Localement, une pâte d'oxyde de zinc suffira pour attendre la guérison.

HYGIENE • Un bain quotidien est suffisant en n’utilisant pas autre chose que de l’eau et un produit nettoyant doux (les antiseptiques n’ont pas d’utilité ici). • Les changes jetables modernes ont beaucoup de qualité : ils ne sont pas irritants, ils sont très absorbants. Leur utilisation par le plus grand nombre a entraîné une nette diminution des dermites du siège. • Laisser le siège à l’air a sans doute des avantages théoriques, en pratique cela est quasi irréalisable.

PROTECTION CUTANEE • Il faut ensuite appliquer un produit protecteur comme une pâte à l’oxyde de zinc • S’il existe une infection, il faut la traiter. • S’il est mis en évidence une infection à Candida albicans, il faut utiliser une crème antimycosique imidazolée. • En cas d’infection bactérienne, un traitement antibiotique local suffit en général. S’il y a de la fièvre ou un échec de ce traitement, une antibiothérapie per os est requise. • Il est parfois utile de supprimer rapidement l’inflammation par la prescription d’un corticoïde non fluoré de classe III en crème pendant 5 à 10 jours.

Eruption vésiculeuse néonatale • • par le Docteur Emmanuelle Bourrat, service du Pr Martine Bagot - Hôpital St Louis (Paris) Retour Observation Cette petite fille, 2ème enfant d’un couple non consanguin est née par césarienne programmée (utérus cicatriciel) à 38 SA d’une grossesse marquée par un contact varicelleux 15 jours avant l’accouchement n’ayant pas inquiété l’équipe obsétricale du fait d’un antécédent de varicelle certaine chez la maman quand elle était enfant. Une éruption vésiculeuse et crouteuse diffuse est constatée dès la naissance chez l’enfant qui va par ailleurs parfaitement bien (apgar 10/10). Dans l’hypothèse d’une varicelle néonatale non compliquée, un traitement oral par acyclovir est prescrit pour une durée de 8 jours et l’enfant sort sans bilan ni suivi particulier. • Du fait d’une aggravation de la dermatose chez un enfant qui devient « inconfortable » , la maman consulte aux urgences pédiatriques : on constate alors, en plus de l’éruption diffuse (y compris paumes et plantes et muqueuses), des éléments inflammatoires, vésiculeux et nécrotiques, une détresse respiratoire, une volumineuse hépatosplénomégalie sans polyadénopathie. Le bilan biologique met en évidence un syndrome d’activation macrophagique (SAM) : bi cytopénie avec hémoglobine à 8, 9 g/l, thrombopénie à 75000, hypofibrinogénémie, TP/TCA effondrés, hyponatrémie, hypertriclycéridémie, hyperferritinémie et une hypoalbuminémie profonde à 12 g/litre. La biopsie cutanée confirme le diagnostic évoqué cliniquement d’histiocytose langueransienne à type de syndrome de Letterer-Siwe, la biopsie médullaire confirme le SAM. Le bilan d’extension confirme une atteinte viscérale pulmonaire, médullaire, hépatosplénique sans atteinte neurologique ni osseuse. Un traitement symptomatique du SAM et une première ligne de chimiothérapie sont alors débutés.

Eruption vésiculeuse néonatale • • Commentaire Toute éruption vésiculeuse chez un nouveau né, même en l’absence de point d’appel extra cutané, impose un bilan étiologique car elle peut être inaugurale d’une pathologie potentiellement grave du fait d’une atteinte viscérale latente ou secondaire. Les pathologies infectieuses seront évoquées en premier lieu avec prélèvement microbiologiques et sérologiques chez la mère et l’enfant et mise sous traitement sans attendre la confirmation diagnostique au moindre doute, en particulier en cas de suspicion d’infection à herpès virus (VZV, HSV) dont le pronostic peut être fatal en période néonatale. La syphilis, la candidose, la toxoplasmose congénitales s’expriment respectivement par des bulles, des pustules et un rash et plus rarement par une éruption vésiculeuse. Le diagnostic des dermatoses non infectieuses est souvent histologique et la biopsie cutanée ne doit pas être retardée pour éliminer deux grandes causes d’éruption néonatale vésiculeuse : la phase 1 de l’incontinentia pigmenti est caractérisée par des lésions vésiculeuses, parfois bulleuses, inflammatoires et linéaires avec hyperéosinophilie sanguine et épidermique ; le syndrome de Letterer-Siwe est la forme précoce (nouveau né et nourrisson) de l’histiocytose languéransienne caractérisée par une prolifération de cellules monocluées à cytoplasme discrètement éosinophile, noyaux plicaturés ou encochés avec peu ou pas de nucléoles, exprimant fortement la protéine S 100 et le CD 1 a. La localisation cutanée de cette prolifération est présente dans 80 % des cas, souvent inaugurale, elle est principalement dermique mais comporte un épidermotropisme qui se traduit sémiologiquement par un caractère squameux, croûteux ou vésiculeux des papules. Une composante purpurique, les localisations muqueuses, du cuir chevelu (aspect de pseudo dermatite séborrhéique) et des grands plis sont des éléments évocateurs. Le bilan d’extension et la prise en charge sont fait de façon standardisée par les hématopédiatres. La survenue avant l’âge de 1 an, l’hypoalbuminémie, l’atteinte multi viscérale sont des facteurs de mauvais pronostic. Conclusion Toute éruption vésiculeuse congénitale sans diagnostic clinique de certitude doit être l’objet d’un bilan infectieux et/ou histologique. Sommaire Observation. Commentaire. Conclusion


• • Des cheveux cassants par le Docteur Emmanuelle Bourrat, service du Pr Martine Bagot - Hôpital St Louis (Paris) Retour Observation N, 3 ans, seconde enfant d’un couple non consanguin est emmenée par ses parents en consultation de dermatologie pour une hypo trichose avec des cheveux rares et cassants depuis la naissance. Un examen des cheveux est pratiqué chez tous les membres du premier degré de la famille à cette occasion : • • Le papa a une alopécie androgénique typique déjà bien évoluée, La maman et la grande sœur de ans ont des cheveux fins de volume moyen mais non cassants et qui poussent bien. • Nina a une hypo trichose franche, surtout marquées dans les régions occipitales et temporales, avec des cheveux fins, ternes, secs, qui se cassent plus ou moins loin du cuir chevelu donnant l’impression de ne pas pousser en longueur. Au niveau de la nuque, il existe une hyperkératose inflammatoire autour de cheveux cassés très courts. Il n’y a pas de kératose pilaire sur les joues ou les faces d’extension des membres, cils, sourcils, ongles et dents sont normaux de même que le reste de l’examen clinique. Le diagnostic de monilethrix, évoqué cliniquement, est confirmé par l’examen du cheveu en lumière polarisé. Le mode de transmission n’a pu être précisé (forme autosomique dominante avec mutation de novo ou autosomique récessive). Les parents sont informés du caractère non syndromique de cette dysplasie pilaire et des possibilités d’amélioration après la puberté, spontanément ou sous traitement local (minoxidil, rétinoïde topique) ou systémique (rétinoïdes). •

• • Commentaires Cette dysplasie pilaire rare, non syndromique, hétérogène (formes autosomiques dominantes en rapport une mutation des gènes codant pour des kératines pilaires de type II : KRT 81, KTT 82, KRT 86, rares formes autosomiques récessives en rapport avec des mutations du gène de la desmogléine 4) est bien caractérisée à la fois sur le plan clinique et microscopique : l’examen en microscopique montre des constrictions périodiques de la tige pilaire donnant l'aspect de chevelure torsadée, avec des zones de fractures au niveau des rétrécissements. Il en résulte une fragilité de la tige pilaire du cheveu qui casse à quelques millimètres ou centimètres du cuir chevelu (aspect en « champ de chaume » ), une hypo trichose plus ou moins prononcée, congénitale ou d’apparition retardée, et pour une raison mal comprise une hyperkératose folliculaire surtout fréquente au niveau de la nuque, mais parfois plus diffuse et/ou à distance du cuir chevelu. La pénétrance est forte mais l’expression variable, sans corrélation génotype/phénotype évidente et avec de probables cofacteurs génétiques ou environnementaux. Une amélioration spontanée avec l’âge ou sous traitement est classiquement rapportée. Conclusion Le monilethrix est une dysplasie pilaire non syndromique avec hypo trichose et cheveux cassants, évoquée cliniquement sur une kératose pilaire au niveau des cheveux cassés de la nuque et confirmée par l’examen du cheveu à la lumière polarisée.
