1 NEOPLASIA INTRAEPITELIAL SERVIKS NIS CERVICAL INTRAEPITHELIAL NEOPLASIA









































































































- Slides: 121

1

NEOPLASIA INTRAEPITELIAL SERVIKS = NIS CERVICAL INTRAEPITHELIAL NEOPLASIA = CIN Lesi preinvasif yang berasal dari epitel serviks skuamosa dengan karateristik hiperproliferasi dan sel yang abnormal. 2

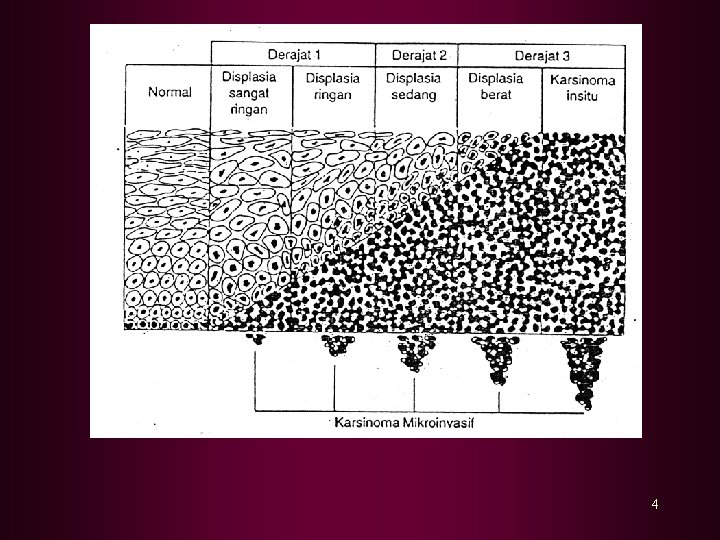
Ada 3 tingkatan : 1. NIS I (mild dysplasia = displasia ringan) : kelainan terbatas pada lapisan basal. 2. NIS II ( moderate dysplasia = displasia sedang) : lesi melebihi separuh lapisan epitel. 3. NIS III (severe dysplasia = displasia berat/Ca insitu) : seluruh lapisan epitel terlibat 3

4

Klasifikasi berdasarkan Sistem Bethesda : • LSIL ( Low Grade Squamous Intraepithelial Lesion) : Infeksi oleh HPV dan NIS I • HISL (High Grade Squamous Intraepithelial Lesion) : NIS II dan NIS III 5

NIS erat hubungannya dengan infeksi HPV tipe 6 dan 11. Ca in situ dan karsinoma serviks invasif infeksi HPV tipe 16 dan 18 Faktor r. Isiko yang penting dalam terjadinya NIS adalah usia pada saat pertama kali melakukan hubungan seksual. 6

PATOGENESIS Ph vagina yang rendah menyebabkan terjadinya metaplasia skuamous yang merupakan faktor predisposisi pertumbuhan neoplasia serviks. Adanya faktor lingkungan eksternal misalnya virus menyebabkan terjadinya metaplasia atipik sehingga terjadi perubahan abnormal pada zona transformasi. Jika respon imunologik tubuh inadekuat dapat terjadi proses displasia yang bersifat progresif menjadi Ca insitu atau Ca Invasif. 7

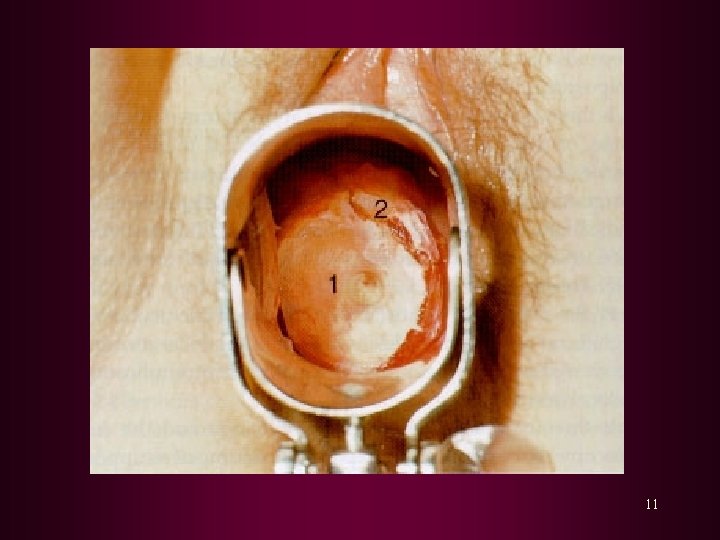
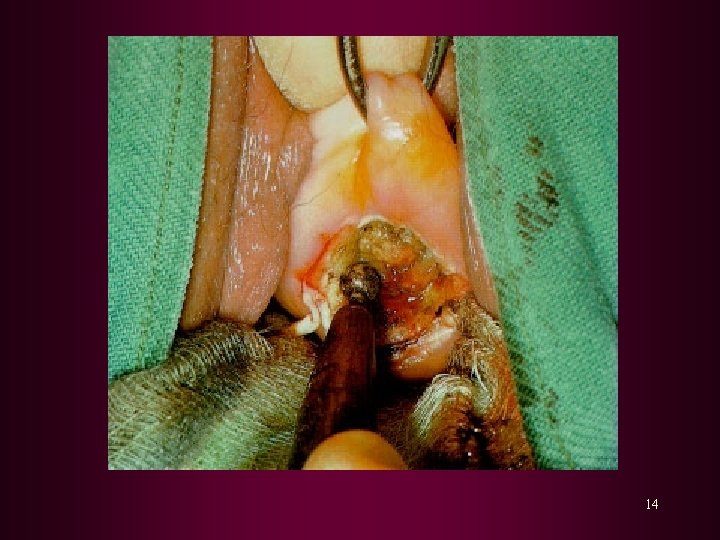
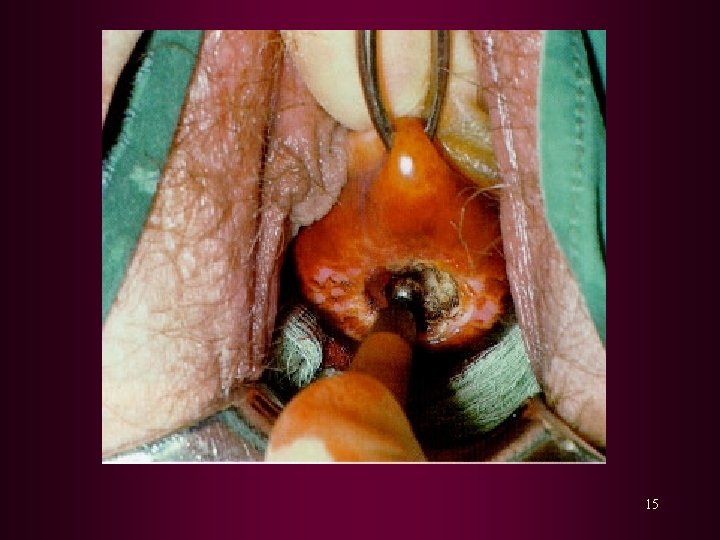
TERAPI 1. Destruksi Lokal : Krioterapi : terutama pada NIS II dengan lesi yang teratas Elektrokauter : terutama dilakukan pada NIS I Diatermi elektrokoagulasi : terutama pada NIS I - II dengan batas lesi yang masih dapat ditentukan Terapi laser : terutama laser CO 2, pemusnahan jaringan lebih tepat baik luas maupun kedalamanya. 8

9

10

11

2. Terapi Eksisi : Z Eksisi dengan Loop diatermi : lesi derajat tinggi, dengan ukuran > 2, 5 cm Z Konisasi : NIS III, batas konus bebas dari daerah abnormal Z Histerektomi total : pada keadaan 2 NIS III dengan cukup anak 2 Bersama dengan kelainan patologi lain, mis : mioma uteri 2 PA terdapat NIS pada batas konus setelah konisasi 2 Lesi NIS pada puncak vagina 12

13

14

15

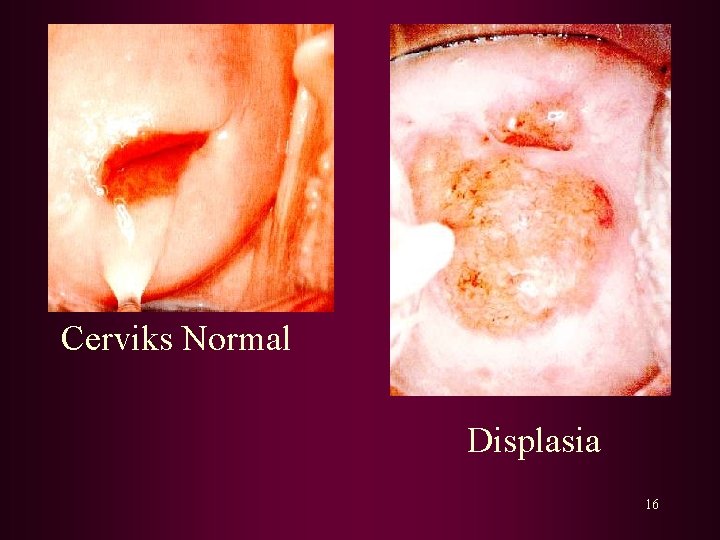
Cerviks Normal Displasia 16

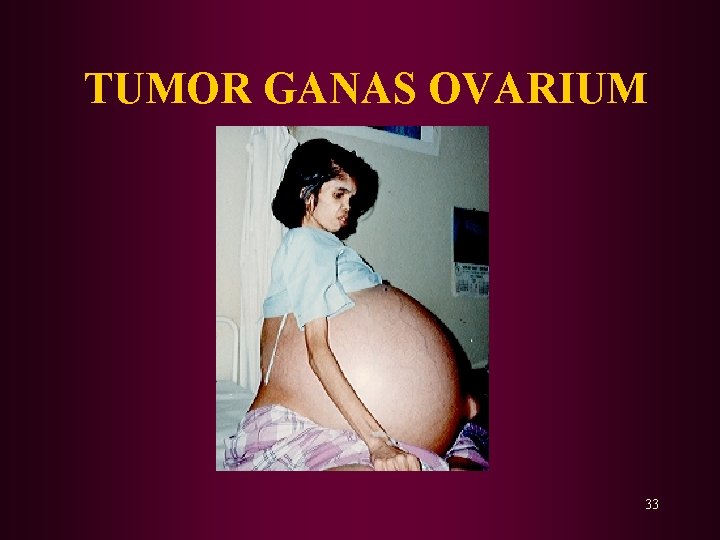
KARSINOMA SERVIKS INSIDENS *Penyebab kematian terbanyak dari seluruh kanker ginekologi. *Insiden lebih tinggi pada negara berkembang dibandingkan di negara maju. *Pada negara maju : urutan ketiga setelah kanker payudara dan endometrium. *Di Indonesia : urutan teratas dari 10 jenis kanker ginekologi *> 50% ditemukan pada stadium lanjut *Usia rata-rata adalah 51, 4 tahun *Dapat ditemukan lebih dini, bila Pap Smear teratur *Jenis kanker ganas pertama yang berhasil diobati. 17

FAKTOR RISIKO Berhubungan erat dengan tingkah laku atau kebiasaan seksual. A. UTAMA 1. Umur : terutama pada usia reproduksi 2. Ras : insiden pada wanita kulit putih lebih tinggi 3. Status ekonomi : terutama pada sosio-ekonomi rendah 4. Faktor reproduksi dan sosial : - usia pertama kali berhubungan seksual - sering berganti pasangan - multiparitas 5. Perokok 18

B. RELATIF 1. Pemakaian kontrasepsi oral yang lama 2. Defisiensi nutrisi, terutama vitamin C 3. Infeksi HIV 4. Penyakit akibat hubungan seksual selain HPV : HSV 2 19

KLASIFIKASI 1. Ca sel skuamous : 85 - 95% dari semua jenis Ca Serviks 2. Adenokarsinoma : ditemukan sekitar 5%. 3. Mixed epithelial Ca 4. Neuroendocrine Ca 20

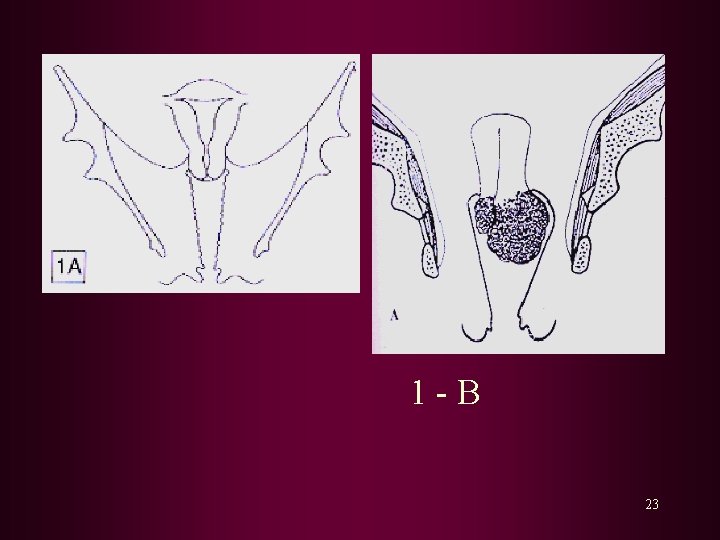
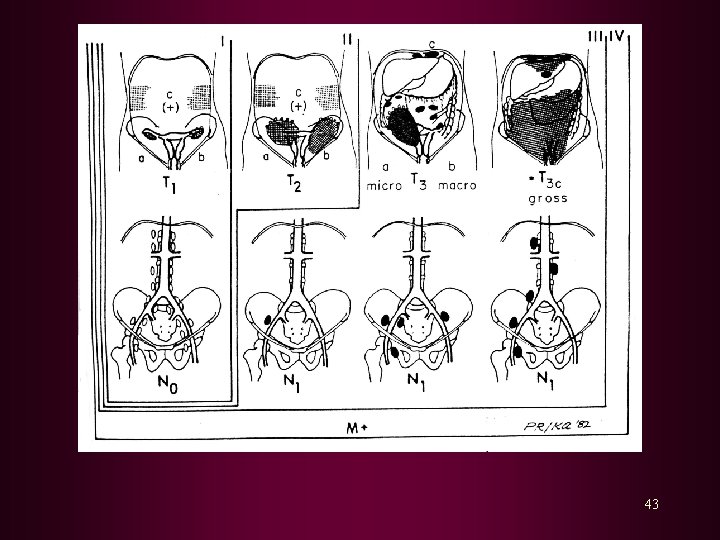
STADIUM 0 : Karsinoma in situ, NIS III I : Proses terbatas pada serviks A A 1 A 2 : Ka invasif preklinik, diagnosis ditegakkan dengan mikroskop : Invasi ke stroma 3 mm dan lebar 7 mm : Invasi ke stroma antara 3 mm dan 5 mm dan lebar 7 mm B B 1 B 2 : Secara klinik lesi jelas terlihat pada serviks : Diameter lesi kurang dari 4 cm : Diameter lesi lebih dari 4 cm 21

II : Proses keluar dari serviks dan menyebar ke vagina atau parametrium tetapi belum mencapai 1/3 distal vagina dan tidak sampai ke dinding pelvis A : Penyebaran belum mencapai parametrium B : Penyebaran sudah sampai ke parametrium III : Penyebaran mencapai 1/3 distal vagina dan dinding pelvis Terjadi hidronefrosis dan afungsi ginjal A : Penyebaran ke 1/3 distal vagina, belum mencapai dinding pelvis B : Meluas sampai ke dinding pelvis atau terjadi hidronefrosis dan afungsi ginjal IV : Tumor mencapai mukosa vesika urinaria dan rektum atau meluas ke pelvis A : Penyebaran ke organ sekitar B : Metastasis jauh 22

1 -B 23

2 -A 2 -B 24

3 -A 3 -B 25

4 -A 26

GEJALA Tergantung pada stadium tumor • Stadium awal : asimptomatik. Dapat disertai vaginal discharge yang berbau disertai dengan perdarahan. • Perdarahan abnormal merupakan gejala yang tersering • Postcoital bleeding = perdarahan pasca sanggama • Menorrhagia • Intermenstrual dan postmenopausal bleeding • Jika perdarahan kronik : kelelahan dan anemia • Lesi tingkat lanjut, terjadi nekrosis, keluar cairan berbau busuk disertai nyeri pelvik • Jika v. urinaria & rektum sudah terkena, memberikan gejala hematuria, hematokezia, perdarakan rektal dan obstruksi • Metastasis dapat ditemukan pada paru-paru, hati, tulang dan kavum peritoneum 27

DIAGNOSIS Pemeriksaan Pap Smear sebagai upaya deteksi dini terutama pada tahap lesi prakanker/preklinik. Pap smear yang positif ditindaklanjuti dengan melakukan pemeriksaan kolposkopi untuk menentukan lokasi lesi. Bila ditemukan gambaran yang abnormal dilakukan biopsi terarah. Pemeriksaan histopatologi merupakan penentu diagnosis. Pemeriksaan fisis termasuk palpasi hati, supraklavikuler untuk mengetahui terjadinya metastasis. 28

TERAPI I A 1 : Bila tidak terdapat invasi ke limfovaskuler, dapat dilakukan : • Cone biopsi bila menginginkan anak • Histerektomi total bila fungsi reproduksi tidak diperlukan lagi A 2 : Bila terdapat invasi ke limfovaskuler, dilakukan histerektomitotal ekstrafasial. Bila invasi 3 - 5 mm, dilakukan limfadenektomi pelvis dan histerektomi radikal. 29

I B : Histerektomi radikal dan limfedenektomi pelvis Reseksi sebagian besar kelenjar para-aorta II B - IV A : Terapi radiasi dan atau kemoterapi IV B : Kemoterapi atau kombinasi dengan radiasi lokal 30

PROGNOSIS Ditentukan oleh : • Umur penderita • Keadaan umum • Stadium • Gambaran histologik sel tumor • Kemampuan ahli dalam pengobatan • Sarana pengobatan yang ada Penderita dengan pengobatan primer mempunyai rekurensi : • 1 tahun : sekitar 50% • 2 tahun : lebih dari 80% Rekurensi > 70% mempunyai pemeriksaan sitologi serviks dan vagina yang abnormal 31

Angka harapan hidup setelah pengobatan : • Karsinoma in situ 100% • Stadium mikroinvasif 98% • Karsinoma invasif : - Stadium I 75 - 90% - Stadium II 40 - 60% - Stadium III 20 - 25% - Stadium IV 5 - 10% 32

TUMOR GANAS OVARIUM 33

EPIDEMIOLOGI • Merupakan keganasan yang paling sering ditemukan • Penyebab kematian kelima terbanyak setelah kanker payudara, paru-paru, kolon, rektum, endometrium dan kanker pankreas 34

Terbagi dalam 3 kategori : 1. Tumor epitelial 2. Tumor stroma gonad 3. Tumor germ sel 35

INSIDEN _ 5 - 15 % kasus per 100. 000 wanita/tahun _ 5% dari semua kanker _ Sering pada dekade ke-5 dan ke-6, terutama pada usia 59 - 60 tahun _ 1 dari 90 wanita akan menderita kanker genitalia 36

ETIOLOGI Tidak jelas, diduga akibat stimulus hormonal pada masa reproduksi FAKTOR PREDISPOSISI • Nulipara • Riwayat ka ovarium dalam keluarga • Riwayat kanker payudara • Riwayat infertilitas • Induksi ovulasi dengan menggunakan obat 37

KLASIFIKASI Berdasarkan gambaran histologik a. Tipe - serosa - musinosa - endometrioid - clear cell - tumor tidak berdiferensiasi/tidak terklasifikasi 38

b. Diferensiasi - jinak - borderline/low malignant potensial - ganas c. Tumor pada stroma Khusus : Sex-cord stroma tumor - tumor granulosa-theca sel - sertoli-leydig Tidak khusus : tumor mixed mesodermal, limfoma, leiomyosarcoma 39

d. Tumor Germ-cell - disgerminosa - diferensiasi embrionik : * teratoma kistik jinak * teratoma maligna - diferensiasi ekstraembrionik * tumor endermal sinus/kanker embrional * koriokarsinoma 40

Klasifikasi berdasarkan FIGO I I-A I-B I-C II IIA IIB : terbatas pada ovarium : mengenai 1 ovarium, kapsul intak : mengenai ke-2 ovarium, kapsul intak : kapsul ruptur, tumor pd permukaan. Sel ganas ditemukan dalam cairan asites dan peritoneum : meluas ke pelvis : ditemukan pada uterus & tuba : ditemukan pada jar. pelvis lain 41

IIC : sel ganas pada cairan asites atau peritoneum III : metastase pd peritoneum di luar pelvis atau metastasis ke limfonodus regional IIIA : metastasis ke peritoneum scr mikroskopik IIIB : metastasis ke peritoneum < 2 cm, scr mikroskopik IIIC : metastasis ke peritoneum >2 cm & atau pd limfonodus regional IV : metastasis jauh 42

43

PATOLOGI • Tumor ganas ovarium berasal dari epitel permukaan tipe serosa 50 - 60% tipe endometroid & musinosa 10 - 20% tipe clear cell 5% tipe tidak berdifferensiasi 10 - 15% Tipe musinosa lebih sering ditemukan pada wanita usia tua dibanding tipe serosa dan endometroid 44

• Tumor sel stroma berasal dari mesenkim ovarium & menghasilkan hormon yang dapat berubah menjadi ganas, tergantung tipe sel. • Sel tumor granulosa dengan atau tanpa komponen sel theca tumor tersering pd kelompok ini. Thecoma jarang & biasanya jinak. Keduanya menghasilkan estrogen disebut mesenkim feminizing. Efeknya tergantung pada usia wanita, dapat terjadi pubertas prekoks, perdarahan inter menstrusi atau pasca menopause. 45

DIAGNOSIS & GEJALA Diagnosis dini sukar, biasanya asimptomatis. Biasanya baru diketahui setelah tumor membesar atau bermetastasis. Gejala : • abdomen : nyeri abdomen, dispepsia, obstruksi • pelvik : nyeri pelvik, perdarahan abnormal • toraks vagina, dispareunia, konstipasi : dispneu dan nyeri pleura kaheksia & fatique 46

Pemeriksaan fisik : Asites, nodul Cul de sac, efusi pleura, limfadenopati supraklavikuler, teraba massa pada pasien pascamenopause. Pap smear : Ditemukan sel ganas dengan psammoma bodies bukan diagnosis pasti. Diagnosis pasti laparatomi eksplorasi. USG & CT scan untuk mengetahui ukuran dan perluasan tumor. 47

PENYEBARAN Terdapat 2 cara : 1. Eksfoliasi dan implantasi 2. Metastasis melalui kelenjar limfe retroperitoneum ke ovarium 48

PENGOBATAN Stadium IA, IB • Pembedahan - Ooforektomi + reseksi tumor - histerektomi + salpingoooforektomi bilateral + omentektomi 49

Stadium IC • Pembedahan - Ooforektomi + reseksi tumor - histerektomi + salpingoooforektomi bilateral + omentektomi • Terapi radiasi : radioisotop intraperitoneal • Kemoterapi : kombinasi Cis platinum dan Endoxan 50

Stadium II • Pembedahan - Ooforektomi + reseksi tumor - histerektomi + salpingoooforektomi bilateral, omentektomi, eksisi adhesi, biopsi diafragma dan pelvis • Terapi radiasi definitif pada seluruh abdomen/pelvis • Kemoterapi 51

Stadium III • Pembedahan : sito reduktif • Terapi radiasi definitif pada seluruh abdomen/pelvis • Kemoterapi Stadium IV • Pembedahan : debulking • Terapi radiasi paliatif • Kemoterapi 52

Relaps dan rekuren • Pembedahan : second look laparotomy • Terapi radiasi paliatif • Kemoterapi 53

DIAGNOSIS BANDING • • • Kanker lambung Kanker kolon Asites Kehamilan ektopik Kandung kemih yang menggembung 54

PROGNOSIS Tergantung pada gambaran histologik dan stadium klinik tumor. Angka harapan hidup dalam 5 thn : • Stadium I : 90%. • Stadium II : 80%. • Stadium III : 15% • Stadium IV : 5%. 55

KARSINOMA ENDOMETRIUM 56

INSIDENS • Terutama mengenai wanita post-menopause pada usia 61 tahun. • 25% kasus ditemukan pada wanita perimenopause. • 5% pada wanita yang lebih muda. • Wanita kulit hitam mempunyai risiko lebih rendah (40%), sekitar 54% berakhir dengan kematian karena keterlambatan diagnosis. 57

ETIOLOGI • Berawal dari hiperplasia endometrium yang berkembang menjadi karsinoma. • Dihubungkan dengan hormon ovarium, khususnya estrogen. Didasarkan atas adanya kemungkinan hiperpalsia endometrium bersama karsinoma dihubungkan dengan pemakaian estrogen lama. 58

FAKTOR RISIKO 1. Nulipara 2. Infertilitas, riwayat haid ireguler 3. Menopause > 52 thn memiliki risiko 2, 4 kali lebih besar dibandingkan menopause < 49 thn 4. Risiko lebih tinggi pada wanita gemuk 5. Keterpaparan estrogen jangka lama 6. Menopause dengan penggunaan terapi pengganti estrogen tanpa progestin. 7. Pemakaian anti estrogen Tamoxifen 8. Diabetes melitus 59

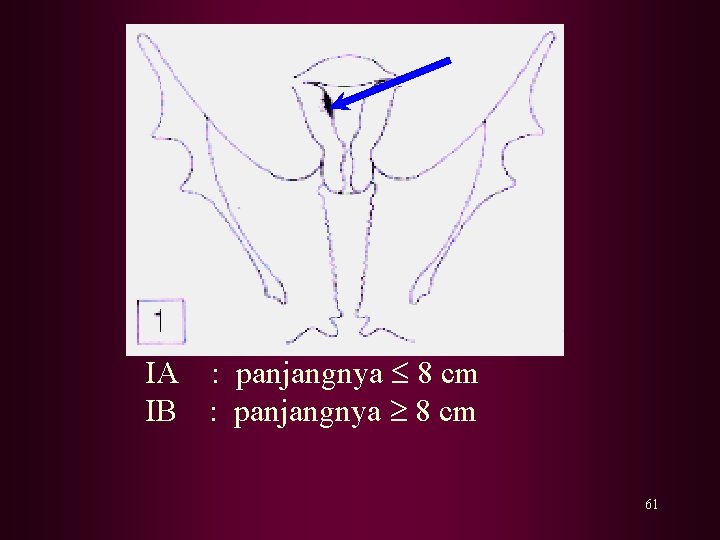
KLASIFIKASI Berdasarkan FIGO : 0 : sangat dicurigai ganas secara histologis, tetapi belum dapat dipastikan. I : proses terbatas pada korpus uteri. IA : panjangnya 8 cm IB : panjangnya 8 cm G 1 : diferensiasi sel baik G 2 : terdapat bagian yang padat G 3 : sebagian besar atau seluruhnya tidak berdiferensiasi 60

IA : panjangnya 8 cm IB : panjangnya 8 cm 61

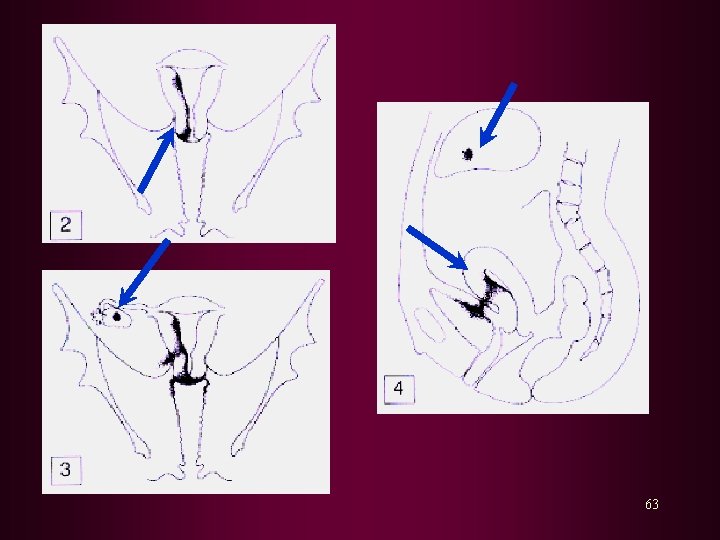
II : proses sudah mencapai serviks uteri. III : proses sudah keluar dari uterus tetapi masih dalam panggul kecil. IV : proses sudah keluar dari panggul kecil atau sudah mencapai mukosa rektum/ vesika urinaria 62

63

GEJALA KLINIK Perdarahan abnormal vagina : • perdarahan pasca menopause • pada masa menstruasi • perdarahan yang memanjang pada peri menopause atau wanita pre menopause 64

Pemeriksaan fisik Terutama dilakukan pada : • orang gemuk • hipertensi • wanita pasca menopause 65

Pemeriksaan abdomen Pada kasus lanjut, dapat ditemukan : asites hepar teraba hematometra massa midline 66

Penting untuk mengamati vulva, vagina dan serviks untuk menyingkirkan adanya kemungkinan metastasis, atau penyebab lain dari perdarahan abnormal. Pemeriksaan rektovaginal penting untuk evaluasi tuba fallopi, ovarium, cul de sac. 67

DIAGNOSIS 1. Pap smear 2. Biopsi endometrium 3. Dilatasi dan kuretasi (D&C) 4. Histereskopi 5. USG Transvaginal 6. Antigen Serum Kanker 125 (CA-125) 68

POLA PENYEBARAN • Meluas secara langsung ke struktur berdekatan • Pasase transtubal dari sel eksfoliatif • Penyebaran limfatik • Penyebaran hematogen 69

TERAPI Tergantung pada stadium klinik, luas penyebaran, diferensiasi sel serta derajat invasi tumor. 70

Stadium 0 : Histerektomi total Stadium IA - IB : Histerektomi total + salfingoooforektomi bilateral Stadium IC : Extended histerektomi Stadium IIA : Histerektomi radikal Std I - IIA , bila diferensiasi jelek operasi + kemoterapi/ radioterapi 71

Stadium IIB - IV • diferensiasi baik : terapi hormonal dengan depoprovera 900 - 1000 mg 2 kali seminggu selama 2 bulan. • diferensiasi buruk : kemoterapi atau radioterapi 72

PROGNOSIS Lebih baik dibandingkan keganasan lain, karena bersifat indolen, perluasan dan penyebaran membutuhkan waktu lama 73

PENYAKIT TROFOBLAS GANAS Pertumbuhan primer tumor berasal dari embrionik korion, sering mengenai dinding uterus, bahkan mengenai serviks, vagina, tuba, ligamentum mengikuti kehamilan ektopik. 74

Dibedakan atas : 1. Penyakit trofoblas ganas non-metastatik A. Mola invasif (korioadenoma destruens) B. Placental site trophoblastic tumor II. Penyakit trofoblas ganas metastatik 75

MOLA INVASIF Kehamilan mola yang mengadakan invasi mola ke miometrium (5% - 10%) INSIDENS Ditemukan sekitar 15% sesudah pengeluaran mola dan lebih rendah pada pasca kehamilan normal 76

PATOLOGI • Hampir sama dengan koriokarsinoma • Ditemukan vili hidrofilik yang menetap di dalam tumor 77

GEJALA KLINIS • Perdarahan vaginal yang tidak teratur • Adanya kista teka lutein • Subinvolusi uterus atau pembesaran asimetris • Perforasi miometrium perdarahan intraperitoneal • Infeksi tumor yang nekrosis sekret purulen dan nyeri pelvis akut. 78

PLACENTAL SITE TROPHOBLASTIC TUMOR Jarang ditemukan, tetapi merupakan varian penting dari koriokarsinoma. INSIDENS Ditemukan kurang dari 1% pada penderita penyakit trofoblas. 79

PATOLOGI Tumor tumbuh lokal dengan infiltrasi ke miometrium atau berupa polip yang tumbuh ke dalam kavum uterus. Gambaran mikroskopis 80

Gambaran mikroskopik Mengandung lembaran-lembaran sel monomorfik dari sel trofoblas intermediate. Pewarnaan imunokimia human placental lactogen dan sedikit h. CG. 81

GEJALA KLINIS • Perdarahan abnormal vagina • Periode postpartum : - sedikit pembesaran uterus - perdarahan postpartum yang persisten - amenorea - sedikit peningkatan kadar ß-h. CG 82

PENYAKIT TROFOBLAS GANAS METASTATIK INSIDENS • • • Jarang ditemukan Dipengaruhi oleh letak geografi Usia tua Paritas banyak Gizi buruk 83

PATOLOGI Menyerupai bagian dari plasenta, berwarna merah gelap atau ungu. Gambaran mikroskopis : • Gambaran perdarahan & nekrosis dengan lembaran-lembaran yang panjang • Diferensiasi buruk dari sel sinsitiotrofoblas dan sitotrofoblas • Kehilangan vili hidrofik • Pewarnaan immunoassay ß-h. CG dalam sel raksasa sinsitiotrofoblas 84

GEJALA KLINIS Gabungan perdarahan spontan & fokus metastasis. • Paru-paru : nyeri dada, batuk, hemoptisis, sesak, hipertensi pulmonal. • Vagina : perdarahan ireguler & sekret purulen. • Hati : nyeri epigastrik atau nyeri kwadran kanan atas, perdarahan intraperitoneal hebat • SSP : kelainan otak & gangguan neurologik fokal bila terjadi perdarahan spontan. 85

DIAGNOSIS Diperlukan evaluasi terus-menerus Mencakup : • riwayat penyakit • pemeriksaan fisik • tingkat h. CG • hitung darah komplit • urin analisistes fungsi hati, ginjal & tiroid • penentuan sel darah putih perifer • hitung pembekuan darah 86

Penentuan derajat metastasis : • foto toraks atau CT scan toraks • USG atau CT scan abdomen & pelvis • CT scan atau MRI kepala • angiografi selektif pada abdomen & pelvis bila perlu. 87

KLASIFIKASI Ada 3 sistem : 1. Modified International Federation of Gynecology and Obstetric (FIGO) 2. Sistem Klasifikasi Klinik 3. WHO Prognostic Index Scoring System 88

1. FIGO Stage 1. Kelainan mengenai korpus uteri Stage 2. Kelainan keluar dari uterus, tetapi masih terbatas pada struktur genital. Stage 3. Kelainan telah mengenai paru-paru dengan atau tanpa kelainan genital Stage 4. Metastasis ke bagian lain. 89

Substage A. Tidak mempunyai faktor risiko B. Mempunyai satu faktor risiko C. Mempunyai dua faktor risiko Faktor risiko : 1. Pra-terapi kadar h. CG > 100. 000 ml. U/ml 2. Lamanya penyakit > 6 bulan 90

2. Klasifikasi klinik Stage 1 : Penyakit trofoblas non metastatik proses masih di uterus Stage 2 : Penyakit trofoblas metastatik A. Prognosis baik, faktor risiko (-) 1. lama penyakit singkat (<4 bulan) 2. praterapi : kadar h. CG rendah (<40. 000 ml. U/ml serum) 3. metastasis pd otak & hati (-) 4. tidak mendahului kehamilan 5. belum pernah mendapat kemoterapi 91

B. Prognosis buruk, faktor risiko (+) 1. Lama penyakit > 4 bulan 2. Praterapi : kadar h. CG tinggi (> 40. 000 ml. U/ml serum) 3. Metastasispada otak & hati (+) 4. Mendahului suatu kehamilan 5. Pernah mendapat kemoterapi 92

WHO Prognostik Indeks Skor 93

PENATALAKSANAAN Stage 1 Awal : kemoterapi tunggal/histerektomi + kemoterapi adjuvan Resisten : kemoterapi kombinasi histerektomi + kemoterapi adjuvan reseksi lokal pelvic infusion Jika tidak ingin anak histerektomi + kemoterapi adjuvan 94

Stage 2 & 3 Risiko rendah Awal : kemoterapi tunggal Resisten : kemoterapi kombinasi Risiko tinggi Awal : kemoterapi kombinasi Resisten : kemoterapi kombinasi garis kedua 95

Stage 4 Awal : kemoterapi kombinasi Otak : radiasi seluruh kepala kraniotomi Hati : reseksi Resisten : kemoterapi kombinasi garis kedua infusion hepatik 96

Kemoterapi adjuvan diberikan untuk : 1. Mengurangi kemungkinan penyebaran sel tumor pada saat pembedahan. 2. Menjaga kadar sitotoksik kemoterapi pada kasus penyebaran sel tumor pada saat pembedahan. 3. Mengobati metastasis yang tersembunyi. 97

FOLLOW UP Evaluasi : • kadar h. CG/minggu sampai normal selama 3 minggu berturut-turut • kadar h. CG/bulan sampai normal selama 12 bulan berturut-turut • kontrasepsi efektif selama evaluasi 98

KEMOTERAPI A. Kemoterapi tunggal • Actinomycin D - 12 ug/kg IV/hari selama 5 hari - Actinomycin D pulsatif 1, 25 ug/m/ 2 minggu • Methotrexate - 0, 4 mg/kg/hari IM/IV selama 5 hari - MTX 40 mg/m IM setiap minggu 99

Kemoterapi kedua diberikan bila : 1. Kadar h. CG menetap selama 3 minggu berturut-turut atau meningkat. 2. Kadar h. CG tidak turun 1 logaritma dalam 18 hari setelah pengobatan pertama selesai. 100

B. Kemoterapi kombinasi • MAC III : MTX-FA ACT-D Cyclophosphamide • EMA-CO : MTX ACT-D Vincristine 101

Kehamilan setelah penyakit trofoblas ganas, yang diobati dengan kemoterapi dapat mengharapkan kehamilan normal di kemudian hari. 102

MOLAHIDATIDOSA DEFINISI Penyakit yang berasal dari kelainan pertumbuhan trofoblas plasenta atau calon plasenta disertai degenerasi klinik vili atau perubahan hidrofik. 103

Berdasarkan morfologi, histopatologi & kariotip, dibedakan atas : • Mola hidatidosa komplit • Mola hidatidosa parsial 104

INSIDEN • Dipengaruhi keadaan geografis dan ras Di Indonesia 1 : 85 kehamilan Di Amerika Serikat 1 : 1000 sampai 1 : 1500 kehamilan. • Dipengaruhi oleh faktor nutrisi Defisiensi lemak hewani & karoten • Risiko meningkat dengan pertambahan usia 105

MOLA HIDATIDOSA KOMPLIT ETIOLOGI • Teori Empty egg • Berasal dari kromosom paternal • Kariotip : 46, XX (diandric diploidy) proses androgenesis 46, XY fertilisasi dispermik 106

PATOLOGI • Tidak ditemukan jaringan embrionik/fetus • Vili korionik pembengkakan hidatiformis & hiperplasia trofoblastik difus • Inspeksi : - vesikel/gelembung (vili hidrofik) - daerah perdarahan & nekrosis diantara vili 107

• Mikroskopik : - Vili hidrofik, vili normal (-) - Jaringan mesenkim & vili imatur tidak berdiferensiasi - Pembuluh darah (-), jika ada lumennya tidak berisi eritrosit - Sel sitotrofoblas & sinsitiotrofoblas hiperplasia & anaplasia 108

GEJALA KLINIK • Perdarahan vaginal • Ukuran uterus membesar tidak sesuai umur kehamilan • Preeklampsia • Hiperemesis gravidarum • Hipertiroid • Emboli trofoblastik • Kista teka lutein ovarium 109

Risiko lebih tinggi, bila : 1. Kadar h. CG> 100. 000 ml. U/ml 2. Pembesaran uterus yang hebat 3. Kista teka lutein > 6 cm 110

DIAGNOSIS • USG Gambaran badai salju (snow storm) • Kadar h. CG 100. 000 IU dalam urin 24 jam atau > 40. 000 ml. U/m. L serum • Amniografi gambaran sarang tawon, dilakukan bila USG & kadar h. CG meragukan 111

PENANGANAN Harus dilakukan evakuasi secepatnya, disertai pengawasan ketat. • Mola parsial & mola degenerasi 6 bulan • Mola komplit 12 bulan • Mola persisten setelah R/ 12 bulan 112

Jenis tindakan : • Kuret isap umumnya efektif, tergantung ukuran uterus. • Histeretomi ukuran uterus lebih besar (>14 minggu) • Histerektomi wanita tua & tidak ingin anak • Kemoterapi profilaksis masih diperdebatkan 113

FOLLOW UP • Kadar h. CG Diawasi setiap minggu sampai menjadi normal selama 3 minggu berturut-turut, dilanjutkan tiap bulan sampai menjadi normal selama 6 bulan berturut-turut. 114

• Kontrasepsi Dianjurkan penggunaan kontrasepsi efektif selama pengawasan kadar h. CG. ADR tidak dianjurkan perforasi uterus. Kontrasepsi oral --> metode pilihan Kehamilan diperbolehkan setelah masa pengawasan selesai 115

MOLAHIDATIDOSA PARSIAL ETIOLOGI • Kurang diketahui. • Dihubungkan dengan abnormalitas kromosom, terutama trisomi 16. 116

PATOLOGI Ditandai dengan : • Vili korionik dengan ukuran bervariasi, disertai pembengkakan hidatiform fokal, kavitasi & hiperplasia trofoblastik • Vili scalloping • Inklusi stroma trofoblas prominen • Ada jaringan embrional atau fetus 117

GEJALA KLINIK • Tampak sebagai missed abortion atau abortus inkomplit. • Gejala lain : - pembesaran uterus yang tidak - sesuai usia kehamilan - preeklampsia - kadar h. CG pada 30 penderita, hanya 2 penderita > 100. 000 ml. U/ml 118

DIAGNOSIS • USG • Pemeriksaan histologis PENANGANAN • Jika fetus kecil/alami degenerasi kuret isap • Jika fetus intak atau sesuai usia 15 - 16 minggu histerektomi 119

FOLLOW UP • Pengawasan pasca evakuasi tetap diperlukan. • Kontrasepsi, utamanya kontrasepsi oral. 120

121