1 Jornada de sensibilizacin en HBP de la

1ª Jornada de sensibilización en. HBP de la CAM Comité Organizador: v Dr. Patricio Alonso Sacristán v Dra. Ana Ameal Guirado v Dra. Raquel Baños Morras v Dr. José Mª Molero García v Dra. Silvia Moreno Díaz v Dra. Mar Noguerol Álvarez v Dr. José Luís Palancar de la Torre

LA PROSTATA EN A. P. UN NUEVO RETO… UN NUEVO LOGRO Dra. Raquel Baños Morras C. S. Buenos Aires

POR QUÉ UN NUEVO RETO Porque el médico de Atención Primaria, es quien toma el primer contacto con la patología de su paciente La HBP es la evolución del envejecimiento natural de la próstata El paciente está más informado Porque muchos médicos actuamos según arte.

POR QUÉ UN NUEVO LOGRO Es importante mejorar la calidad de vida, de nuestros pacientes y en la patología prostática esta, está mermada por la nocturia, la estranguria, la incontinencia, la urgencia miccional, etc.

POR QUÉ UN NUEVO LOGRO Porque de una manera sencilla y protocolizada manejaremos la HBP con menos esfuerzo, con menos controles y con más seguridad

POR QUÉ UN NUEVO LOGRO Porque disponemos de medicación efectiva y de fácil manejo para tratar la HBP
5 MINUTOS

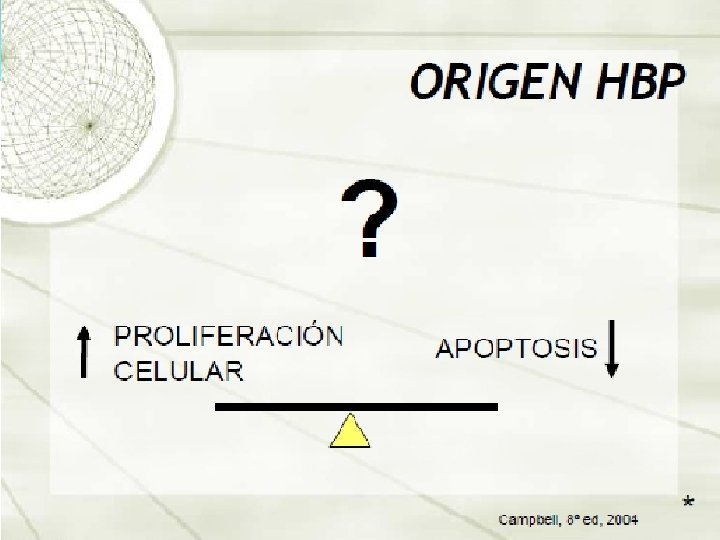
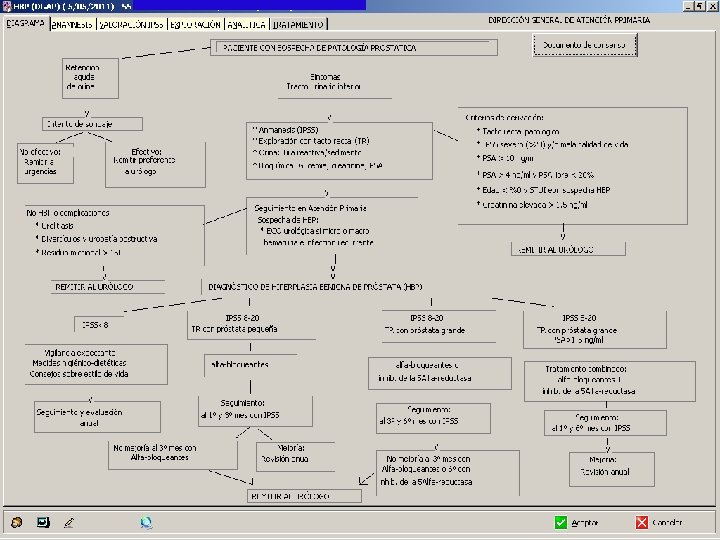
CUANDO TENEMOS QUE MANEJAR UNA PATOLOGÍA, RELEVANTE DEBEMOS FACILITAR SUDIAGNOSTICO Y SEGUIMIENTO

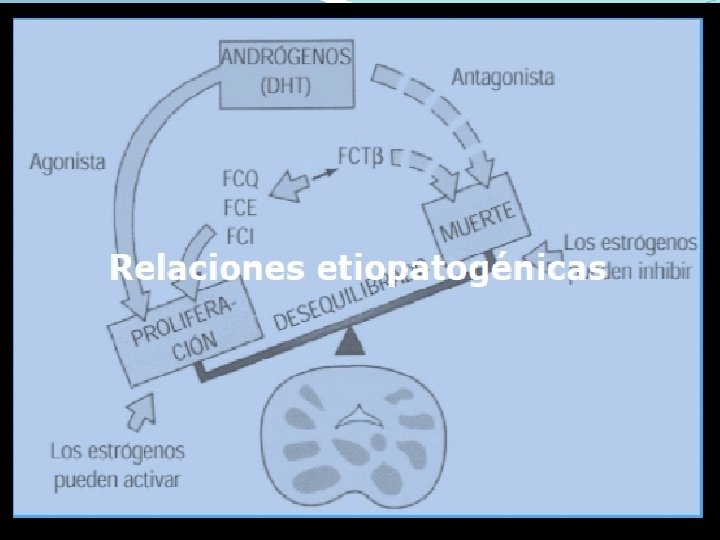
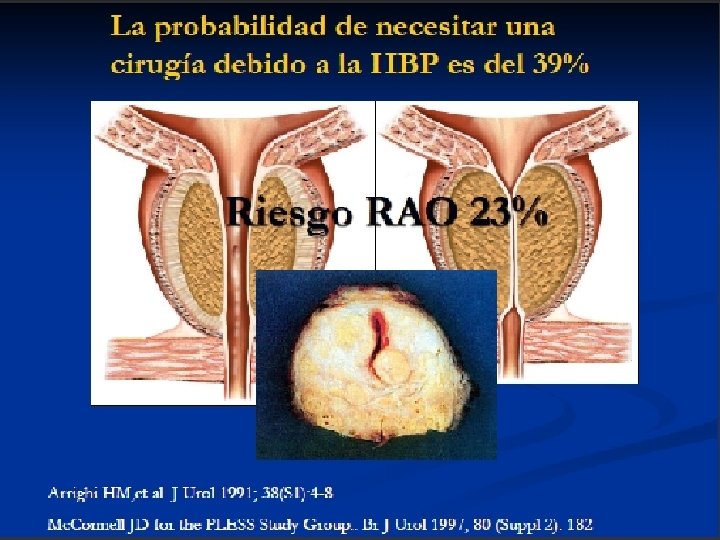
POR QUÉ DEBEMOS ASUMIR EL DIAGNÓSTICO Y TRATAMIENTO DE ESTA PATOLOGÍA POR SU PREVALENCIA POR SU PROGRESIÓN POR SUS COMPLICACIONES

PREVALENCIA de HBP La frecuencia de hiperplasia benigna de próstata, histológicamente identificable, es: superior al 50% para varones de 60 años de edad. llega al 90% para los hombres de 85 años.
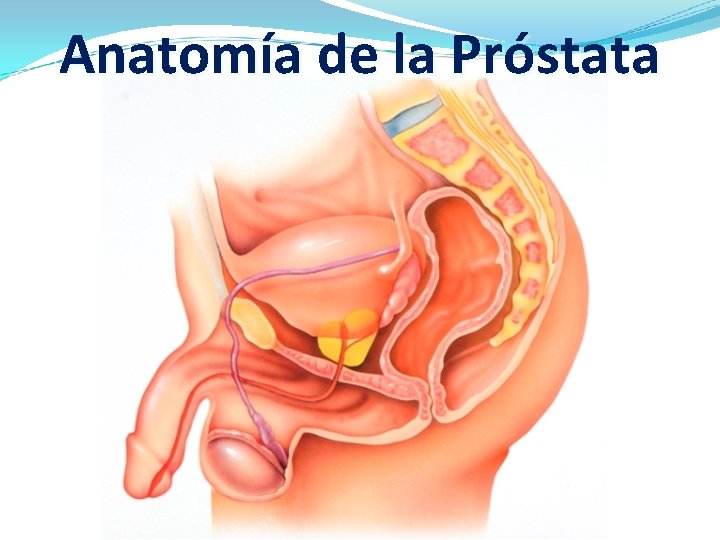
Anatomía de la Próstata
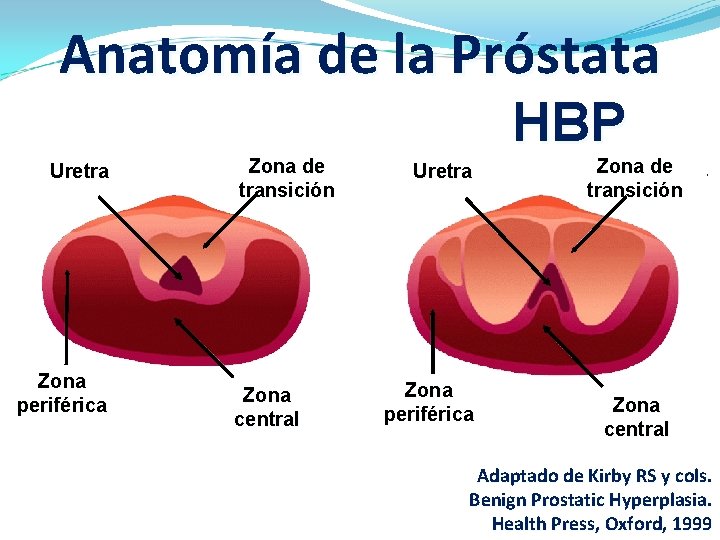
Anatomía de la Próstata Uretra Zona periférica Zona de transición Zona central HBP Uretra Zona periférica Zona de transición Zona central Adaptado de Kirby RS y cols. Benign Prostatic Hyperplasia. Health Press, Oxford, 1999
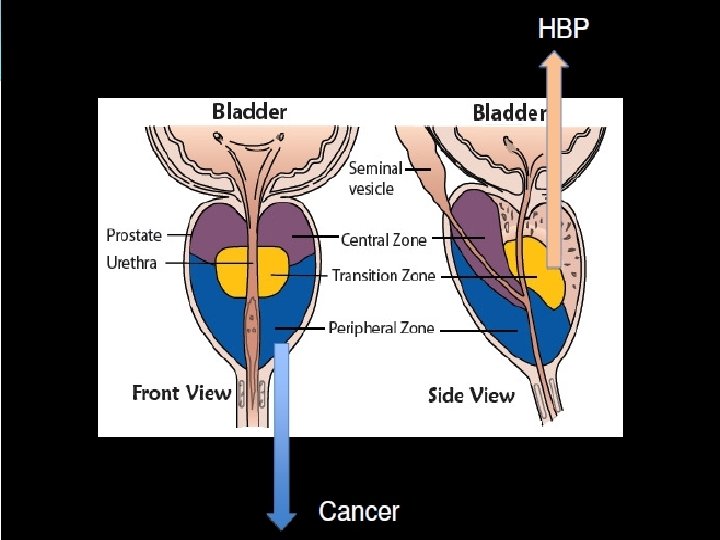

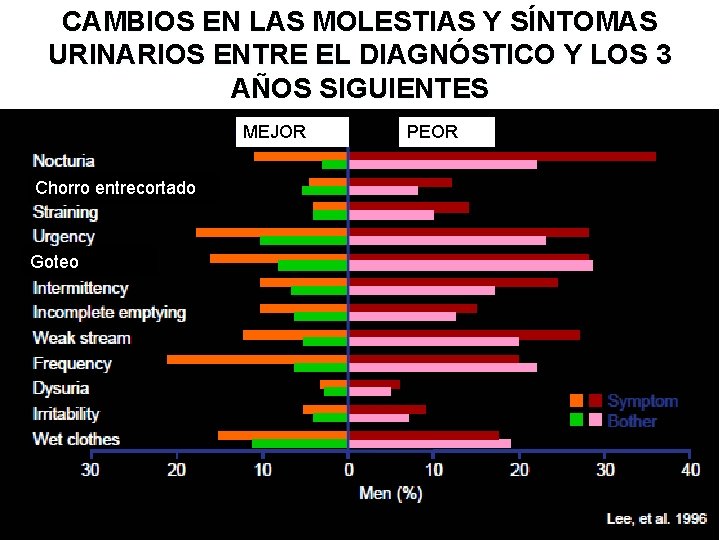
CAMBIOS EN LAS MOLESTIAS Y SÍNTOMAS URINARIOS ENTRE EL DIAGNÓSTICO Y LOS 3 AÑOS SIGUIENTES MEJOR Chorro entrecortado Goteo PEOR




Y COMO NECESITAMOS UNA GUÍA…





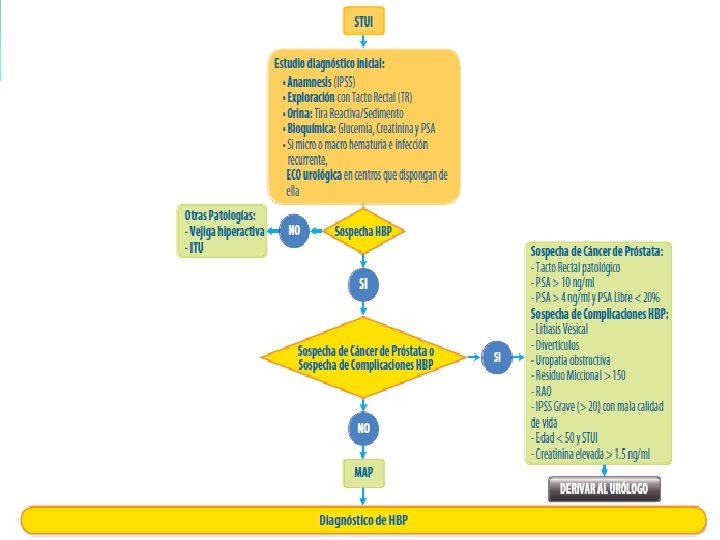
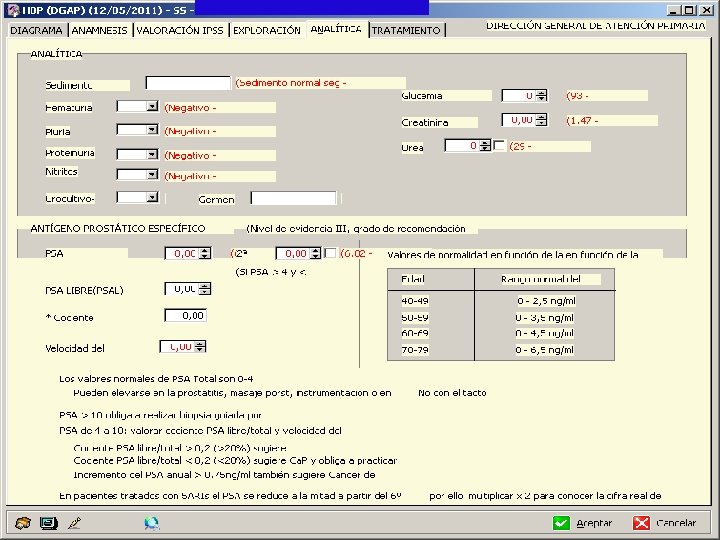
Siguiendo las recomendaciones de la European Urology Association (EAU) deben realizarse los siguientes procedimientos: I. II. Historia clínica. Escala Internacional de Síntomas Prostáticos (IPSS). III. Exploración física (tacto rectal). IV. Antígeno prostático específico (PSA). V. Valoración de la función renal (creatinina). VI. Urinoanálisis (tira reactiva y sedimento de orina). VII. Valoración del residuo postmiccional.

Siguiendo las recomendaciones de la European Urology Association (EAU) deben realizarse los siguientes procedimientos: I. II. Historia clínica. Escala Internacional de Síntomas Prostáticos (IPSS). III. Exploración física (tacto rectal). IV. Antígeno prostático específico (PSA). V. Valoración de la función renal (creatinina). VI. Urinoanálisis (tira reactiva y sedimento de orina). VII. Valoración del residuo postmiccional.

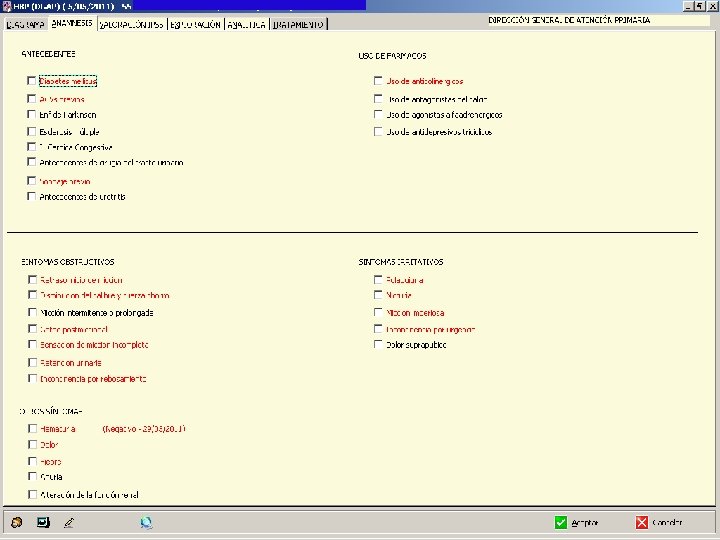
Historia clínica • Antecedentes familiares y personales • Medicación concomitante • Inicio de los síntomas • Tipo de síntomas obstructivos • Tipo de síntomas Irritativos
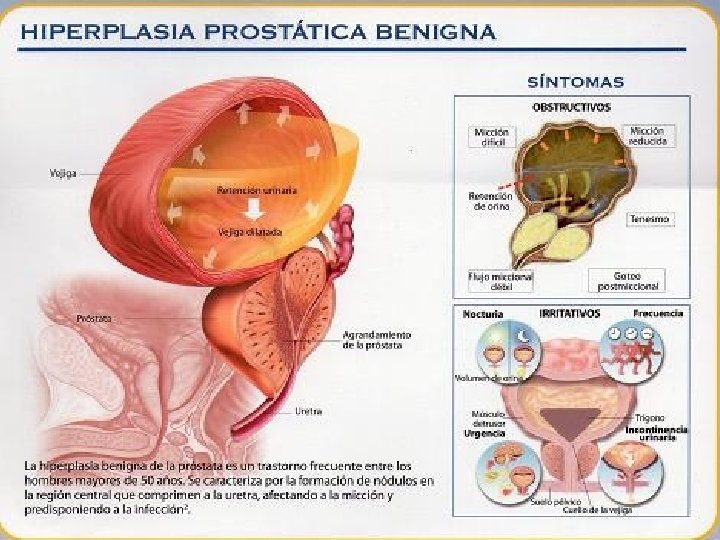

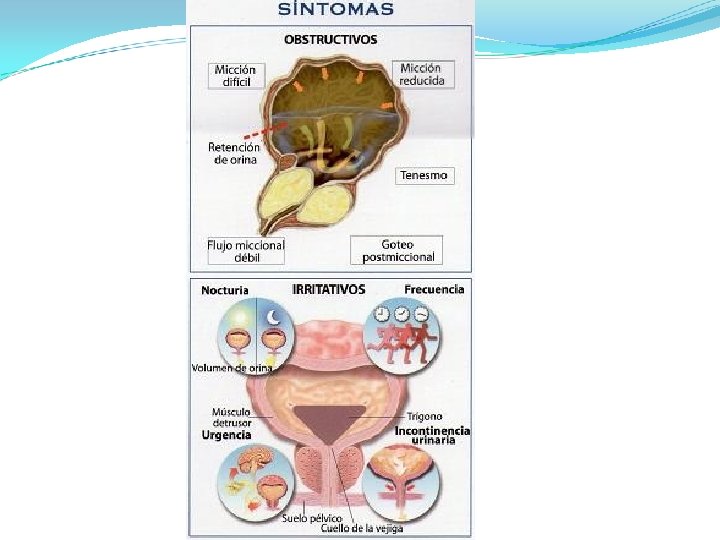
• SÍNTOMAS OBSTRUCTIVOS: • Disminución del calibre y proyección del chorro miccional. • Micción prolongada. • Distensión abdominal. • Dificultad en el inicio de la micción. • Vaciado vesical intermitente e incompleto. • Goteo al terminar de orinar y después de la micción. • Retención urinaria

SÍNTOMAS IRRITATIVOS: • î de la Frecuencia Miccional • Nocturia. • Polaquiuria diurna. • Incontinencia de urgencia. • Urgencia miccional. • Dolor suprapúbico. • Incontinencia urinaria

Siguiendo las recomendaciones de la European Urology Association (EAU) deben realizarse los siguientes procedimientos: I. II. Historia clínica. Escala Internacional de Síntomas Prostáticos (IPSS). III. Exploración física (tacto rectal). IV. Antígeno prostático específico (PSA). V. Valoración de la función renal (creatinina). VI. Urinoanálisis (tira reactiva y sedimento de orina). VII. Valoración del residuo postmiccional.

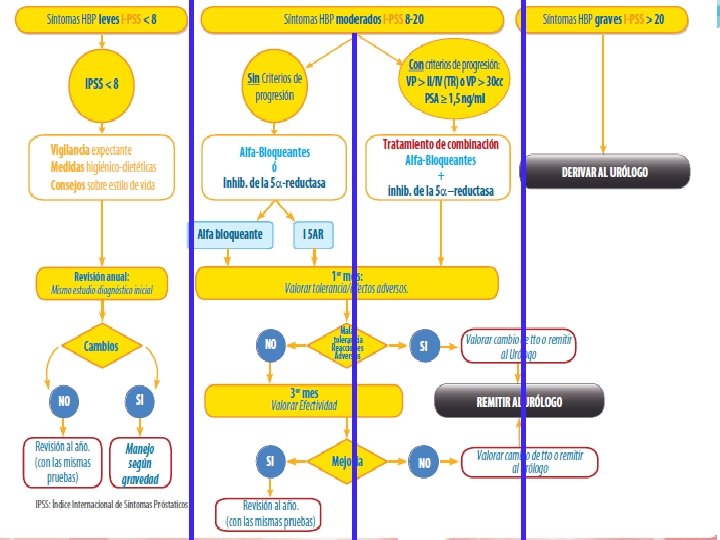
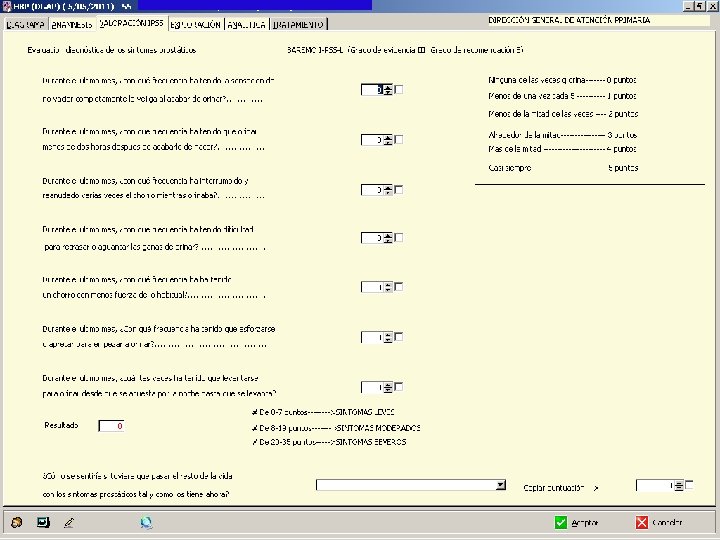
IPSS ESCALA INTERNACIONAL DE SÍNTOMAS PROSTÁTICOS INTERNATIONAL PROSTATIC SIMPTOMATIC SCALE (I-PSS) • Cuestionario universal y validado • Cuantifica la sintomatología en: leve-moderada-severa. • Monitoriza la progresión de la enfermedad y los efectos del tratamiento. Puntuación Gravedad de los IPSS síntomas 0– 7 Leves 8– 19 Moderados 20 Graves
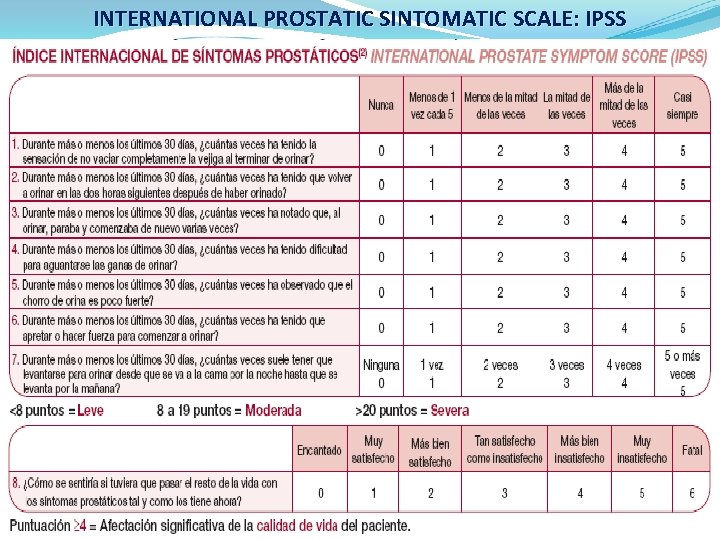
INTERNATIONAL PROSTATIC SINTOMATIC SCALE: IPSS

En el último mes…¿Cuántas veces ¿Ha tenido la sensación de no vaciar completamente la vejiga? que volver a orinar en las 2 horas siguientes después de haber orinado? dificultad para aguantar las ganas de orinar? que hacer fuerza para comenzar a orinar? ¿Ha notado que el chorro de orina es poco fuerte? al orinar que paraba y volvía a empezar otra vez? ¿Cuántas veces se tiene que orinar por la noche desde que se acuesta hasta que se levanta por la mañana?

Siguiendo las recomendaciones de la European Urology Association (EAU) deben realizarse los siguientes procedimientos: I. II. Historia clínica. Escala Internacional de Síntomas Prostáticos (IPSS). III. Exploración física (tacto rectal). IV. Antígeno prostático específico (PSA). V. Valoración de la función renal (creatinina). VI. Urinoanálisis (tira reactiva y sedimento de orina). VII. Valoración del residuo postmiccional.

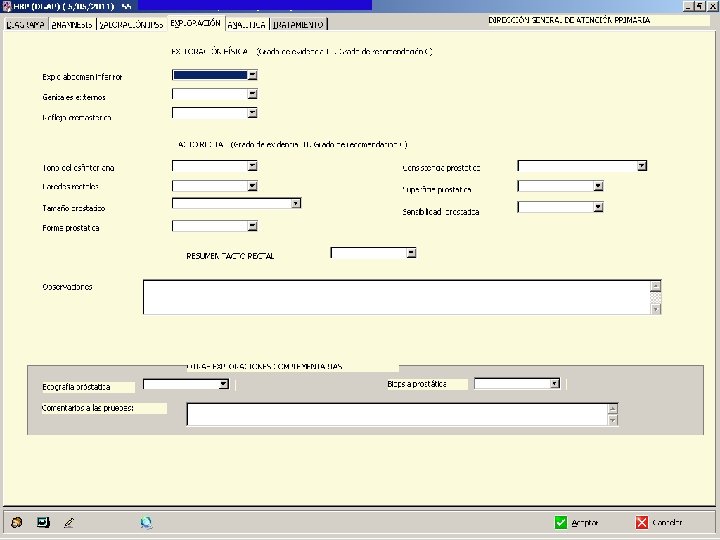
TACTO RECTAL • Tono del esfínter anal para descartar enfermedades neurológicas (Debe ser hipertónico) • Palpar las paredes del recto, para valorar patología hemorroidal y/o neoplásica • Palpar próstata

TACTO RECTAL PROSTÁTICO Regla nemotécnica “SETA CON LIMO” valorar datos de: • Sensibilidad • Tamaño • Consistencia • Límites • Movilidad
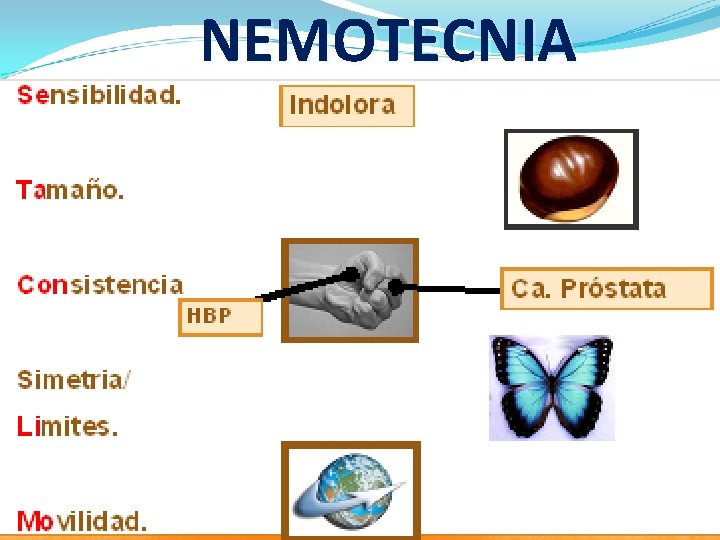
NEMOTECNIA

TACTO RECTAL • Pequeña o normal (volumen I) cuando tiene aproximadamente <29 gr. (tamaño de una castaña pequeña) • Mediana (volumen II) de 30 -49 gr. (tamaño de una castaña gallega) • Grande (volumen III) más de 50 -79 gr. (tamaño de una mandarina pequeña) • Grande (volumen IV) de >80 gr.

EXPLORACIÓN También se recomienda realizar una exploración del abdomen inferior para descartar presencia de globo vesical o masa pélvica. La inspección de los genitales externos ( prepucio y meato uretral) permite descartar fimosis, infecciones o estenosis uretral. Puñopercusión renal, edemas. De forma sistemática, se debe realizar una exploración neurológica básica que incluya reflejos cremastéricos, anal superficial y bulbocavernosos para descartar patología neurológica.

EXPLORACIÓN NEUROLÓGICA Reflejo CREMASTÉRICO: es el que se produce al estimular la piel de la parte supero interna del muslo y dando lugar a la contracción del músculo cremáster de ese lado, lo que se traduce en un ascenso del testículo ipsilateral (integridad en S 2 -S 3) Reflejo anal superficial: al tocar la piel perianal se contrae el esfínter (integridad raíces S 2, S 3 y S 4) Reflejo bulbocavernoso: este reflejo se explora pellizcando el glande o el clítoris mientras se explora el ano con la otra mano se objetivándose una contracción súbita del esfínter anal (integridad de la vía refleja sacra, pese a estar desconectada de los centros superiores)

Siguiendo las recomendaciones de la European Urology Association (EAU) deben realizarse los siguientes procedimientos: I. II. Historia clínica. Escala Internacional de Síntomas Prostáticos (IPSS). III. Exploración física (tacto rectal). IV. Antígeno prostático específico (PSA). V. Valoración de la función renal (creatinina). VI. Urinoanálisis (tira reactiva y sedimento de orina). VII. Valoración del residuo postmiccional.

¿Qué parámetros deben ser solicitados en la analítica de sangre? • Creatinina y urea. • Glucemia • PSA total. • PSA libre.

PSA El PSA es un marcador muy sensible pero poco específico, por lo que nos permite determinar que la próstata está enferma, pero no nos indica “el apellido de la enfermedad. ” Se debe informar al paciente de que el objetivo de solicitar esta prueba es el de descartar un Cáncer de Próstata.

RANGO NORMAL DEL PSA SEGÚN LA EDAD

PSA • El punto de corte normal del PSA es controvertido: • Hoy en día y la mayoría de los grupos considera que se sitúa en los 4 ng/ml. • Por encima de 10 ng/ml se considera anormal • Entre 4 y 10 ng/ml el porcentaje de Cáncer de Próstata es de un 20%.

PSA LIBRE y TOTAL PSA Libre / PSA Total < 0, 20 ng/ml 85% de sensibilidad y un 50% de especificidad Cuanto menor es ese cociente mayor el riesgo de presentar un Ca de próstata
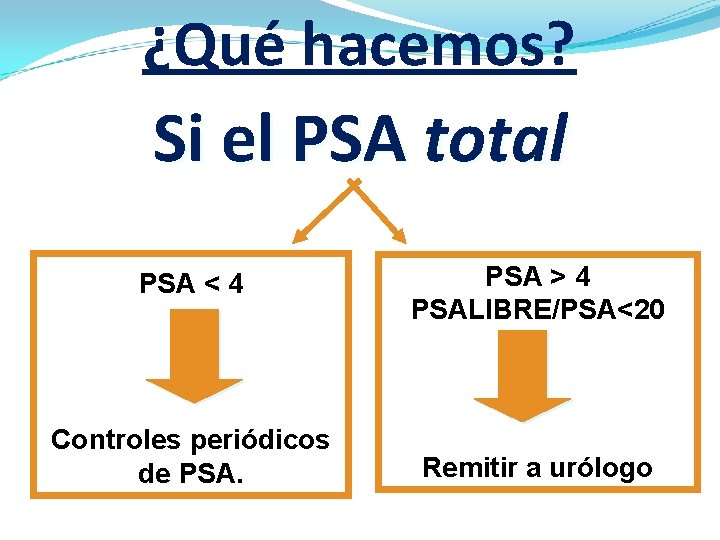
¿Qué hacemos? Si el PSA total PSA < 4 PSA > 4 PSALIBRE/PSA<20 Controles periódicos de PSA. Remitir a urólogo

Variación del PSA • Un cociente PSA libre/total > 0, 2 (> 20%) sugiere HBP • Un cociente PSA libre/total < 0, 2 (< 20%) sugiere Ca. P en un 20% de los pacientes y obliga a biopsia • Velocidad de PSA: mide la rapidez con que se incrementa el nivel de PSA en un periodo normal > 0, 75 ng/ml/año sugiere Ca. P • El PSA se puede elevar en patologías no cancerosas como: HBP, prostatitis e infartos prostáticos • En los pacientes tratados con 5 ARIs las cifras de PSA se reducen a la mitad a partir de los 6 meses de tratamiento

RECIDIVA BIOQUÍMICA Cuando un Ca de Próstata se trata con intención curativa (prostatectomía radical o radioterapia) se interrumpe la producción del PSA y llega a anularse. En pacientes con PROSTATECTOMÍA RADICAL un valor de PSA > 0. 2 ng/ml será señal de Ca activo Tras radioterapia el PSA queda se llama “nadir” de PSA. La elevación progresiva de este implica progresión de la enfermedad. Tras hormonoterapia, la elevación de las cifras de PSA implican progresión de la enfermedad por hormonorresistencia.

CRIBADO ¿SI o NO? NO: USPSTF U. S. Preventive Services Task Force : Información beneficio/riesgo de la prueba y su tratamiento PAPPS AECC: Asociación Española contra el Cáncer Health Services Utilization and Research Commision de Canada SI: American Cáncer Society American Urological Association

CRIBADO CON CLÍNICA CON ANTECEDENTES

CRIBADO SI En pacientes de > 45 años con antecedentes de Ca de próstata en familiares de 1 er grado Pacientes de Raza negra (afroamericanos) Pacientes < 50 años con STUI SIEMPRE QUE LA ESPERANZA DE VIDA SEA SUPERIOR A 10 AÑOS
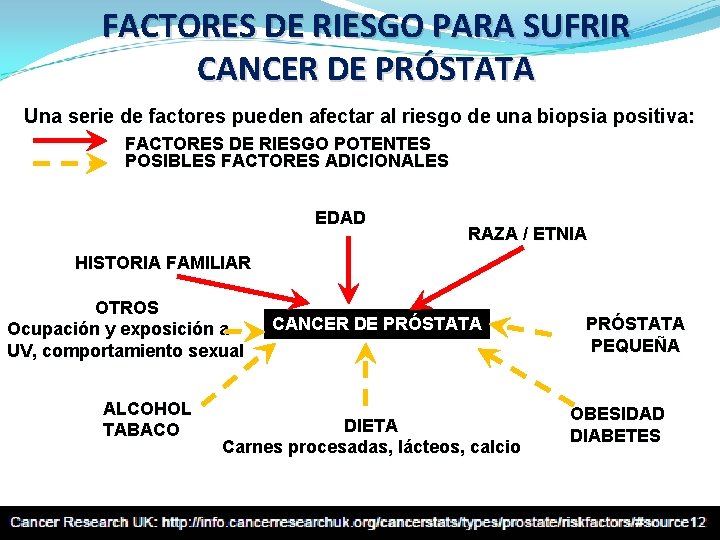
FACTORES DE RIESGO PARA SUFRIR CANCER DE PRÓSTATA Una serie de factores pueden afectar al riesgo de una biopsia positiva: FACTORES DE RIESGO POTENTES POSIBLES FACTORES ADICIONALES EDAD RAZA / ETNIA HISTORIA FAMILIAR OTROS Ocupación y exposición a UV, comportamiento sexual ALCOHOL TABACO CANCER DE PRÓSTATA DIETA Carnes procesadas, lácteos, calcio PRÓSTATA PEQUEÑA OBESIDAD DIABETES

HISTORIA FAMILIAR • Si un familiar (padre, hermano, tío o abuelo) ha padecido Ca. P multiplica el riesgo por 2 de que un varón en particular pueda desarrollar la enfermedad. • Cuando existen antecedentes en dos familiares por 5. • En tres familiares por 11. • Si un hermano ha padecido la enfermedad a la edad de 45 -50 años se multiplica el riesgo por 17

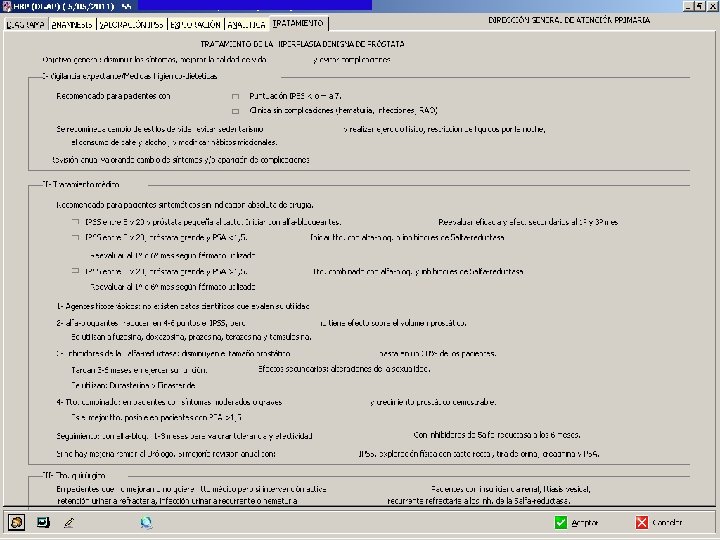
TRATAMIENTO HBP • Expectante: – Próstata pequeña < 30 ml – PSA < 1, 5 ng/dl • Médico: – Alfabloqueantes: tamsulosina, terazosina, alfuzosina, doxazosina, silodosina. – 5 ARI’s : finasteride y dutasteride. – Combinación de los 2 grupos anteriores. – Fitoterapia: no hay recomendación en las Guías • Quirúrgico: cuando predominan síntomas obstructivos

ALFABLOQUEANTES Son: tamsulosina, terazosina, alfuzosina, doxazosina, silodosina. Alivian los síntomas pero no altera la evolución de la enfermedad, ni el crecimiento prostático, ni la necesidad de cirugía prostática Efectos 2º: mareo, hipotensión ortostática, astenia, cefalea, rinitis Es un tratamiento aceptable para pacientes con próstatas < 40 ml y síntomas del tracto urinario inferior (STUI)

5 ARI’s Son: - Finasterida: Inhibe 5 a reductasa II - Dutasterida: Inhibe 5 a reductasa I y II • Efectos 2º: Impotencia, ginecomastia y ttornos de la eyaculación • Pacientes con STUI moderado-graves y próstatas > de 30 -40 ml • Reducen el riesgo de progresión de la enfermedad, de RAO, los síntomas y el Qmax

a BLOQUEANTES + 5 ARI’s Los alfabloqueantes mejoran más rápidamente la sintomatología, mientas que los 5 ARI’s reducen el tamaño de la próstata (pero tardan 3 meses en lograr el objetivo)
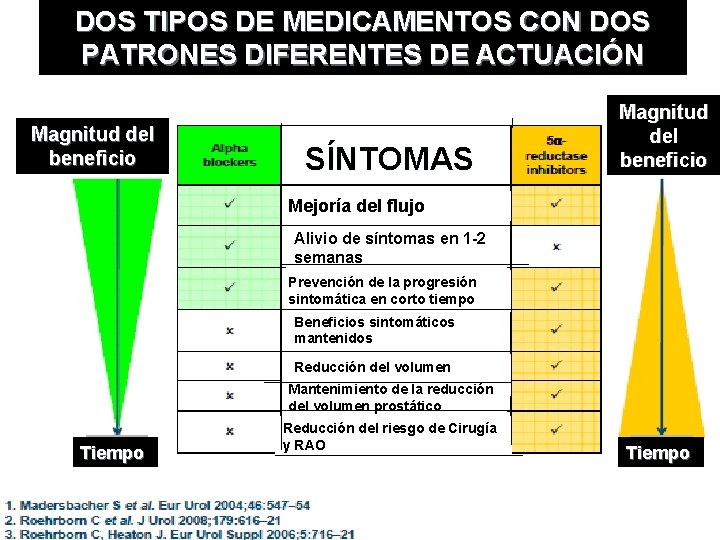
DOS TIPOS DE MEDICAMENTOS CON DOS PATRONES DIFERENTES DE ACTUACIÓN Magnitud del beneficio SÍNTOMAS Magnitud del beneficio Mejoría del flujo Alivio de síntomas en 1 -2 semanas Prevención de la progresión sintomática en corto tiempo Beneficios sintomáticos mantenidos Reducción del volumen prostático Mantenimiento de la reducción del volumen prostático Tiempo Reducción del riesgo de Cirugía y RAO Tiempo

MUCHAS GRACIAS
- Slides: 79