1 Description des composants sanguins Appels aussi Produits
















- Slides: 28

1 Description des composants sanguins Appelés aussi « Produits Sanguins Labiles » (PSL)

Ces documents ont été conçus par le groupe de travail « Education » et validés par le groupe de pilotage de Be. Quin. T n’est pas responsable des modifications qui pourraient être apportées aux diaporamas par les utilisateurs. Attention, ces présentations ont été développées comme outil de base pour la plateforme d'e-learning, pas pour une formation "face-to-face".

Objectifs 3 Objectifs 1. Décrire les différents composants sanguins disponibles, leur mode de préparation, de conservation, leur durée de vie, leur fragilité, leur prix… 2. Décrypter et expliquer les indications figurant sur les poches de composant sanguins, leur intérêt et leur utilisation en pratique. 3. Expliquer pourquoi il existe différentes présentations des composant sanguins et leurs indications spécifiques. 4. Dans le but de donner à la personne qui va transfuser un patient les repères concrets qui lui permettent de vérifier que « le bon produit est transfusé au bon patient » .

Contenu du module 4 Description des composants sanguins. Les concentrés érythrocytaires : Les CE sont déleucocytés CED, Les CED sont phénotypés : ABO RH (C, c, E, e), L’irradiation des CED, Les poches « nourrissons » . Les concentrés plaquettaires : Les pools, Les CUP (concentrés unitaires de plaquettes), Les CUP – hémolysines positives. Le plasma frais congelé. Procédés de sécurisation du plasma et des plaquettes. Conservation des composants sanguins. Prix des composants sanguins. Ce qu’il faut retenir…

Glossaire 5 Sigle Composant sanguin CED Concentré Erythrocytaire Déleucocyté. ( = concentré de globules rouges) PFC-VI Plasma Frais Congelé Viro-Inactivé (= qui a été traité par un agent chimique pour inactiver les virus). Il existe plusieurs types de Concentrés Plaquettaires. CSP Concentré Standard de Plaquettes déleucocyté = mise en commun des plaquettes provenant de plusieurs dons de sang total (= Pool). CUP Concentré Unitaire de Plaquettes déleucocyté = concentré de plaquettes provenant d’un seul donneur et prélevé par la technique de cytaphérèse. CP-PR Concentré Plaquettaire Pathogène Réduit déleucocyté = qui ont subi un traitement pour la réduction des pathogènes.

Lorsqu’on centrifuge du sang total… 6 Après centrifugation d’un tube de sang total, on obtient 3 couches 1. Plasma (pauvre en plaquettes) 2. Couche leuco-plaquettaire (= buffy coat) 3. Globules rouges (érythrocytes) C’est le principe utilisé pour préparer les composants sanguins.

A partir de sang total … 7 A partir de sang total, il est possible de produire : Concentré Erythrocytaire Déleucocyté Concentré Plaquettaire Plasma Frais Congelé viro-inactivé mais aussi : des produits (médicaments) dérivés du plasma : gamma-globulines, albumine ….

Indications figurant sur une poche de CED 8 B 0201 14 354491 c’est le n° unique du don qui garantit la traçabilité c’est le code produit CE = E 3846 V 00 La combinaison des 2 codes identifie le composant de façon univoque. Ces 2 informations sont celles utilisées par les logiciels de compatibilité électronique. Groupe sanguin ABO RH et phénotype RH (C, c, E, e) et Kell (K) Date de péremption Autres phénotypes érythrocytaires

Concentrés Erythrocytaires Déleucocytés : différentes présentations 9 CED 1. Tous les CE sont déleucocytés ( D) 2. Les CED sont tous phénotypés dans les systèmes ABO et RH. Certains le sont aussi dans d’autres systèmes importants pour la transfusion : Kell, Kidd, Duffy, … 3. Les CED doivent être irradiés pour les patients profondément immuno-déprimés, pour les nouveaunés (prématurés) et pour les transfusions in utero. 4. Il existe des CED de petit volume pour les nourrissons.

1. Les CE sont déleucocytés 10 Pourquoi ? Pour diminuer le nombre de réactions transfusionnelles (qui sont, le plus souvent dues à des anticorps anti-leucocytes chez le receveur). Pour diminuer le risque d’immunisation contre les globules blancs (anticorps anti-HLA). Pour diminuer le risque de transmission du CMV et des virus intra-leucocytaires

2. Les CED sont phénotypés dans les systèmes ABO et RH 11 Pourquoi ? Pour respecter les règles de compatibilité ABO RH D et avoir en stock les poches correspondant aux groupes sanguins des patients à transfuser.

3. Les CED sont phénotypés dans d’autres systèmes 12 Pourquoi ? Il existe plus de 25 systèmes différents de groupes sanguins et plus de 600 antigènes différents contre lesquels un receveur peut s’immuniser. Une proportion de poches (mais pas toutes) sont phénotypées pour les autres systèmes importants pour la transfusion. Le phénotype est identifiable sur la poche. Pour les patients immunisés, la banque de sang doit parfois phénotyper les poches dans plusieurs systèmes pour trouver des poches (compatibles) c’est-à-dire ne possédant pas le ou les antigènes contre le(s)quel(s) les anticorps du patient sont dirigés.

4. Irradiation des CED 13 Pourquoi ? L’irradiation empêche la GVHD qui est une complication post-transfusionnelle, létale dans presque 100% des cas et qui survient lorsque des lymphocytes immunocompétents sont transfusés à un receveur incapable de les éliminer en raison d’une immuno-suppression. Les produits irradiés ne sont pas radioactifs; ils ne sont donc pas dangereux à manipuler. L’irradiation limite à maximum 14 jours le délai avant transfusion.

4. Irradiation des CED : en pratique. 14 Comment? L’irradiation des CED doit être réalisée dans les 14 jours qui suivent le prélèvement. La durée de stockage des CED irradiés est réduite à 28 jours. La dose d’irradiation se situe entre 25 et 50 Gy Pour les transfusions en période néonatale, le délai entre l’irradiation et la transfusion doit être de 48 heures maximum (24 heures en cas de transfusion massive).

5. Les poches « nourrissons » 15 Pourquoi ? Pour les nouveau-nés, il existe des CED spécialement adaptés à leur petit poids; ce sont des CED « nourrissons » dont le volume est de 60 à 80 m. L. Ceux-ci sont préparés à partir du don d’un même donneur (3 - 4 petites poches). Pour adapter le volume au poids du receveur Pour diminuer le nombre de « contacts donneur »

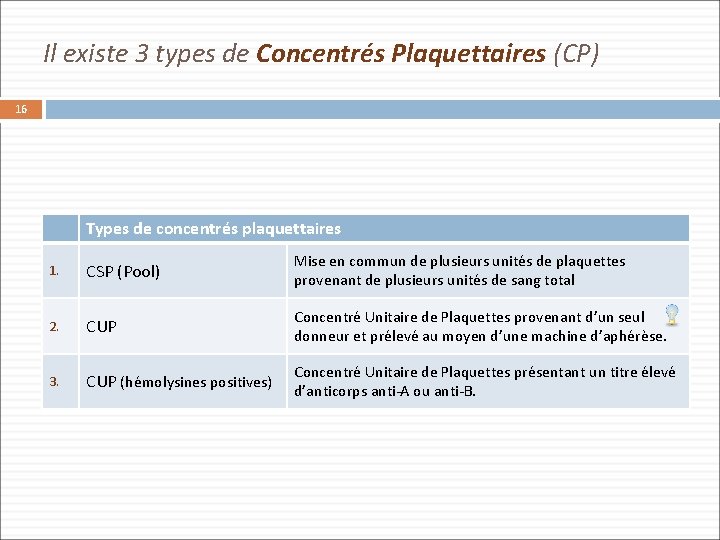
Il existe 3 types de Concentrés Plaquettaires (CP) 16 Types de concentrés plaquettaires 1. CSP (Pool) Mise en commun de plusieurs unités de plaquettes provenant de plusieurs unités de sang total 2. CUP Concentré Unitaire de Plaquettes provenant d’un seul donneur et prélevé au moyen d’une machine d’aphérèse. 3. CUP (hémolysines positives) Concentré Unitaire de Plaquettes présentant un titre élevé d’anticorps anti-A ou anti-B.

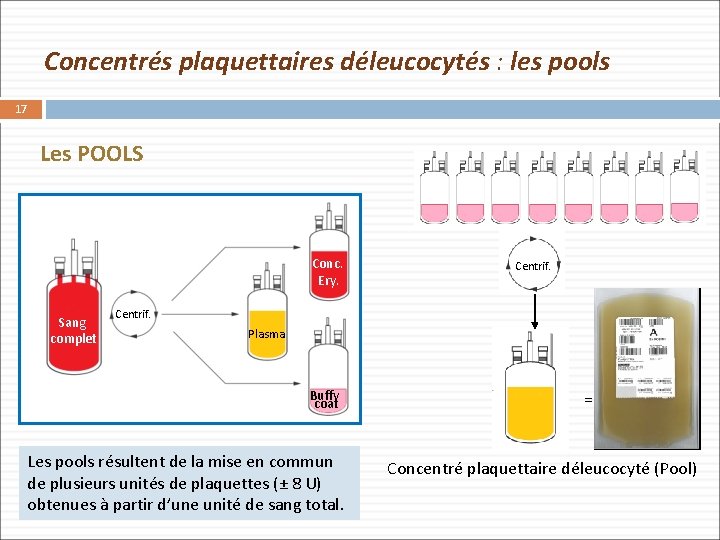
Concentrés plaquettaires déleucocytés : les pools 17 Les POOLS Conc. Ery. Sang complet Centrif. Plasma Buffy coat Les pools résultent de la mise en commun de plusieurs unités de plaquettes (± 8 U) obtenues à partir d’une unité de sang total. = Concentré plaquettaire déleucocyté (Pool)

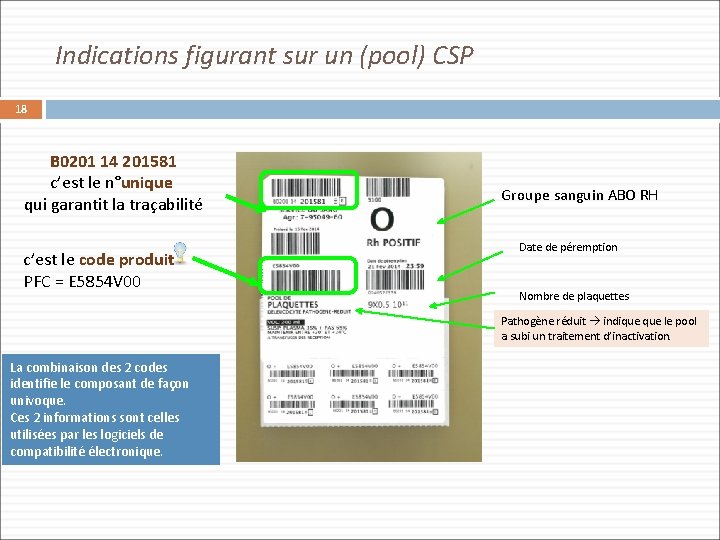
Indications figurant sur un (pool) CSP 18 B 0201 14 201581 c’est le n°unique qui garantit la traçabilité c’est le code produit PFC = E 5854 V 00 Groupe sanguin ABO RH Date de péremption Nombre de plaquettes Pathogène réduit indique le pool a subi un traitement d’inactivation. La combinaison des 2 codes identifie le composant de façon univoque. Ces 2 informations sont celles utilisées par les logiciels de compatibilité électronique.

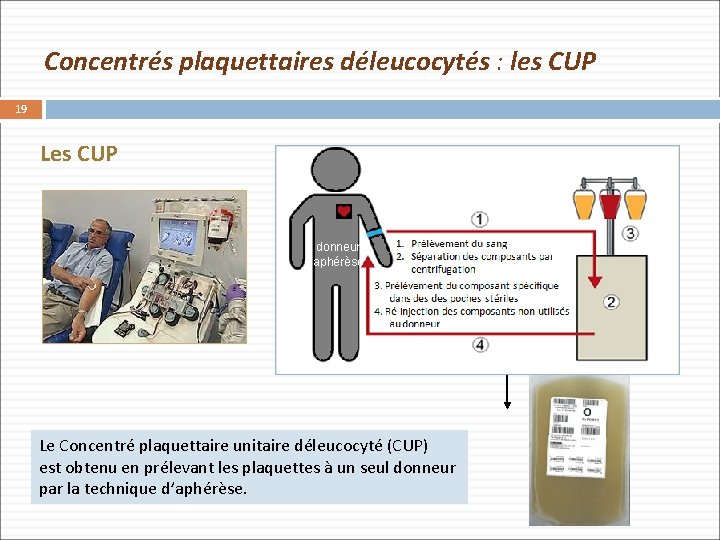
Concentrés plaquettaires déleucocytés : les CUP 19 Les CUP donneur aphérèse Sang complet Le Concentré plaquettaire unitaire déleucocyté (CUP) est obtenu en prélevant les plaquettes à un seul donneur par la technique d’aphérèse.

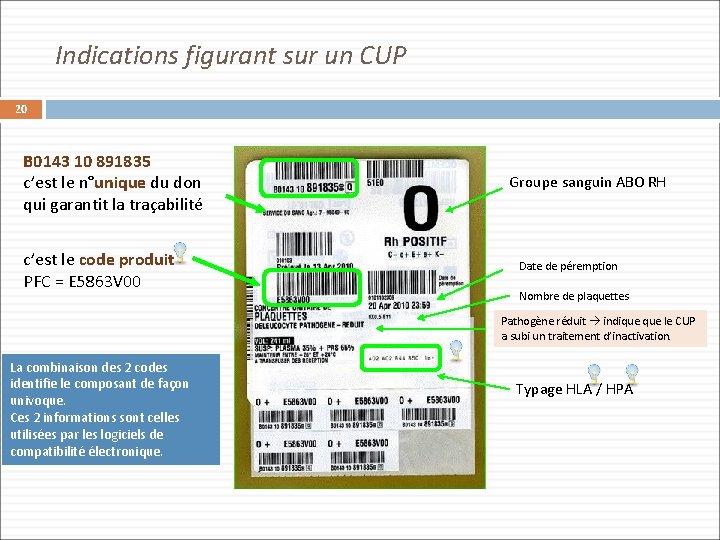
Indications figurant sur un CUP 20 B 0143 10 891835 c’est le n°unique du don qui garantit la traçabilité c’est le code produit PFC = E 5863 V 00 Groupe sanguin ABO RH Date de péremption Nombre de plaquettes Pathogène réduit indique le CUP a subi un traitement d’inactivation. La combinaison des 2 codes identifie le composant de façon univoque. Ces 2 informations sont celles utilisées par les logiciels de compatibilité électronique. Typage HLA / HPA

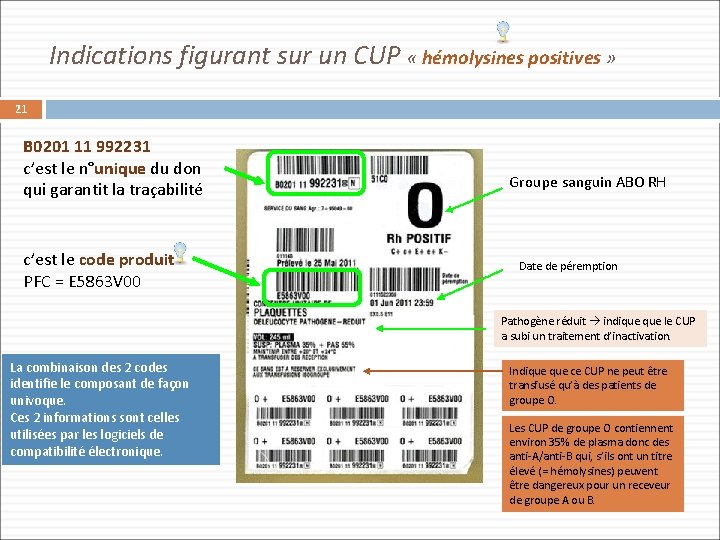
Indications figurant sur un CUP « hémolysines positives » 21 B 0201 11 992231 c’est le n°unique du don qui garantit la traçabilité c’est le code produit PFC = E 5863 V 00 Groupe sanguin ABO RH Date de péremption Pathogène réduit indique le CUP a subi un traitement d’inactivation. La combinaison des 2 codes identifie le composant de façon univoque. Ces 2 informations sont celles utilisées par les logiciels de compatibilité électronique. Indique ce CUP ne peut être transfusé qu’à des patients de groupe O. Les CUP de groupe O contiennent environ 35% de plasma donc des anti-A/anti-B qui, s’ils ont un titre élevé (= hémolysines) peuvent être dangereux pour un receveur de groupe A ou B.

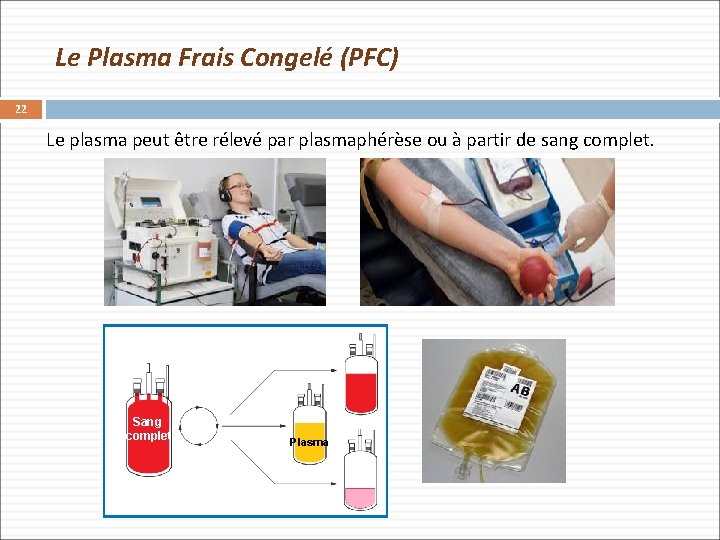
Le Plasma Frais Congelé (PFC) 22 Le plasma peut être rélevé par plasmaphérèse ou à partir de sang complet. Sang complet Plasma

Indications sur le Plasma Frais Congelé Viro-Inactivé 23 B 0143 10 865064 c’est le n° unique du don qui garantit la traçabilité c’est le code produit PFC = E 3811 V 00 La combinaison des 2 codes identifie le composant de façon univoque. Ces 2 informations sont celles utilisées par les logiciels de compatibilité électronique. Groupe sanguin ABO Date de péremption Indique le plasma a subi un traitement d’inactivation virale. Le plasma est emballé dans un sachet en plastique qu’il faut laisser lors de la décongélation (c’est une protection). Le traitement d’inactivation par des agents chimiques peut modifier la couleur du plasma (verdâtre, orangé…).

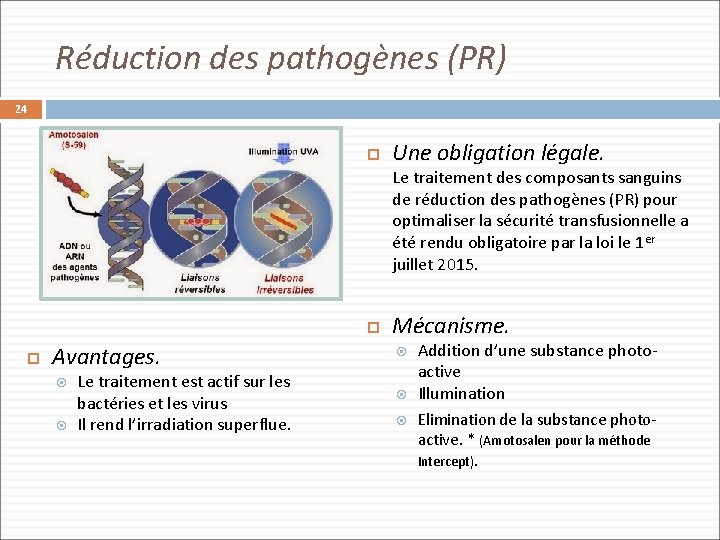
Réduction des pathogènes (PR) 24 Une obligation légale. Le traitement des composants sanguins de réduction des pathogènes (PR) pour optimaliser la sécurité transfusionnelle a été rendu obligatoire par la loi le 1 er juillet 2015. Avantages. Le traitement est actif sur les bactéries et les virus Il rend l’irradiation superflue. Mécanisme. Addition d’une substance photoactive Illumination Elimination de la substance photo- active. * (Amotosalen pour la méthode Intercept).

Plasmas unitaires et Pools de plasma 25 Plasma congelé et inactivation des pathogènes Plasma BM ou analogues : Plasma SD : BM = Bleu de Méthylène SD = Solvant détergent 1 Unité = 1 don individuel. Pool de plasma des nombreux donneurs (de même groupe ABO). Inactivation des pathogènes par des méthodes utilisant le bleu méthylène (BM), l’amotosalen ou la riboflavine en combinaison avec l’illumination en lumière visible ou UV. Inactivation des pathogènes par l’action d’un solvant et d’un détergent (SD). Est considéré comme un composant sanguin. Fabriqué par des entreprises pharmaceutiques est considéré comme un médicament (produit sanguin pharmaceutique. Les 2 types de plasma font l’objet de l’hémovigilance

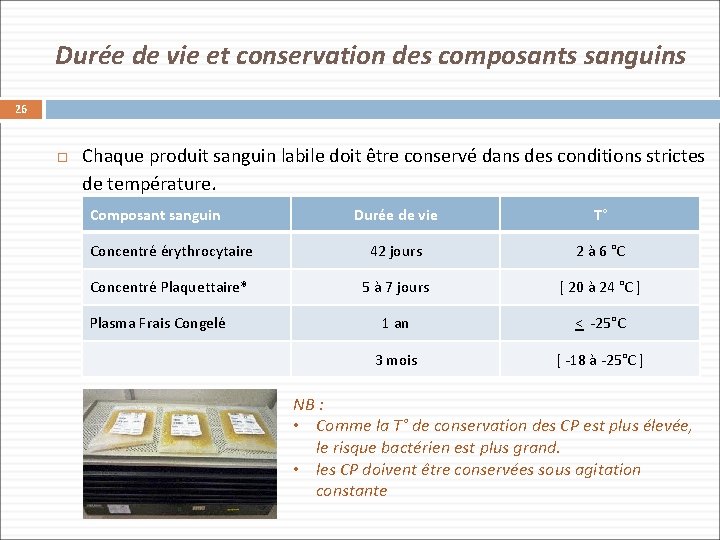
Durée de vie et conservation des composants sanguins 26 Chaque produit sanguin labile doit être conservé dans des conditions strictes de température. Composant sanguin Durée de vie T° Concentré érythrocytaire 42 jours 2 à 6 °C Concentré Plaquettaire* 5 à 7 jours [ 20 à 24 °C ] 1 an < -25°C 3 mois [ -18 à -25°C ] Plasma Frais Congelé NB : • Comme la T° de conservation des CP est plus élevée, le risque bactérien est plus grand. • les CP doivent être conservées sous agitation constante

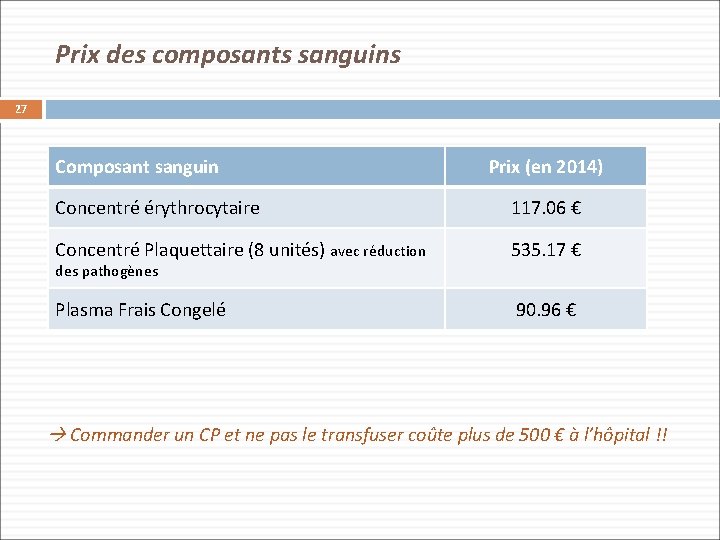
Prix des composants sanguins 27 Composant sanguin Prix (en 2014) Concentré érythrocytaire 117. 06 € Concentré Plaquettaire (8 unités) avec réduction 535. 17 € Plasma Frais Congelé 90. 96 € des pathogènes Commander un CP et ne pas le transfuser coûte plus de 500 € à l’hôpital !!

Ce qu’il faut retenir 28 Les composants sanguins sont des substances biologiquement actives qui ont une durée de vie limitée dans le temps; Chaque type de composant sanguin doit être conservé à une température optimale spécifique; Toute transformation d’un produit réduit sa durée de validité; Les composants sanguins obéissent à des contraintes immunologiques strictes; Leur administration répond à des indications strictes; Il persiste un risque résiduel de transmission de maladies infectieuses.